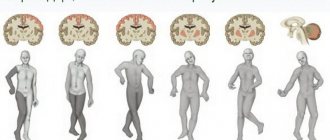
Epilepsia – это достаточно распространенное неврологическое заболевание, которое проявляется припадками. Приступы обычно выражаются в нарушении сознания, сенсорных и моторных функций, эмоций и поведения.
Клиническая картина проявляется в виде генерализованных судорожных приступов либо в малых формах, например, абсанс, разговор или хождение во время сна, подергивания.
Epilepsia поддается лечению, но перед тем, как определить методы терапии, следует точно поставить диагноз. Дело в том, что единичного случая припадка недостаточно для того, чтобы констатировать факт наличия заболевания, их должно быть два или более.
Электроэнцефалография – относится к одному из эффективных методов обследования пациентов. Болезнь имеет более 50 форм, поэтому крайне важно их определить, чтобы выбрать нужную методику лечения.
Поскольку патология выражается разрядом нейронов головного мозга, то посредством электроэнцефалографии становится возможным выявить характерные для каждой формы показатели.
Причины болезни различные и зависят от возраста. Так‚ у взрослых это могут быть опухоли мозга, тяжелые травмы головы, перенесенный инсульт, алкогольная зависимость. Причинами детской болезни могут стать кислородное голодание во время тяжелых родов, перенесенные матерью в период беременности инфекции – токсоплазмоз, герпес, краснуха, цитомегалия и другие.
В подростковом возрасте болезнь чаще проявляется по причине наследственной предрасположенности. Если дети рождаются от людей‚ состоящих в близком родстве, велика вероятность, что они будут подвержены этому недугу.
Исходя из причин возникновения‚ заболевание делят на три группы:
- Симптоматическую, когда удается выявить в мозгу структурные дефекты.
- Идеопатическую – наличие генетической предрасположенности.
- Криптогенную – причину установить не представляется возможным.
Именно для определения наследственного фактора необходимо провести генетические исследования. Они покажут наличие предрасположенности. Кроме того, при начатом лечении берут и другие анализы при эпилепсии – для определения концентрации в организме веществ, содержащихся в препаратах. Это позволяет регулировать дозировку медикаментов. Для выявления побочных эффектов после приема АЭП проводится биохимический анализ крови, назначают МРТ.
Что такое ЭЭГ: суть метода
ЭЭГ или электроэнцефалограмма − это результативный метод проведения диагностики у пациентов с признаками эпилепсии и других различных повреждений головного мозга. Часто этот метод назначают пациентам, которым он совершенно не нужен.
Суть методики заключается в том, что регистрирует электрические сигналы, подающиеся нейронами − нервными клетками головного мозга. На самом деле многие патологии проявляются выраженными нарушениями электрической активности мозга. Чаще всего это эпилепсия, во время которой группа нейронов проявляет серьезную активность, и обнаруживаются структурные изменения мозга: опухоли, кисты, последствия инсульта и кровоизлияний.
Эта методика считается максимально точной, и все потому, что может полностью показать всю клиническую картину заболевания:
- насколько распространилось воспаление и его уровень;
- какие изменения произошли в сосудах;
- ранние признаки эпилепсии;
- новообразования и стадии их развития;
- насколько нарушена работа мозга вследствие недуга, затронувшего нервную систему;
- каковы последствия инсульта, кровоизлияния или хирургического вмешательства.
Согласно МКБ-10, эпилепсии присвоен код G40, подробное описание ЭЭГ при этой патологии позволяет отследить, какие изменения произошли в мозге, особенно если это исследование проводилось не в первый раз. Таким образом, у доктора есть возможность мониторить деятельность мозга во время лечения и корректировать его в любое время. Практически всегда после диагностики врач может точно определить, где именно локализуется очаг возбуждения.
Характеристика
Регистрируется показатель эпилептической активности на ээг в виде определенных волн, или же пиков острого характера. Их отличие состоит в высокой амплитуде, это бывают типичные графоэлементы, паттерны. Они отличаются в зависимости от конкретной формы эпилепсии.
Когда заболевание проявляется в виде очагов, тогда такие изменения характеризуют:
- роландическую эпилепсию. В этой ситуации видна волна острые пики. Именно их в совокупности и называют «роландическим комплексом». Они образовываются чаще всего в области центрально-височных отведений, лица, губ, языка;
- локализуется очаг ночной, или же лобной эпилепсии в лобных долях.
Генерализованная эпилепсия при диагностировании на ээг проявляется в виде целого комплекса волн во всей области головного мозга.
Выделяют субклинические паттерны – это случаи эпилепсии, когда симптомов, как таковых нет. Это состояние редкое, встречается в небольшом количестве пациентов.
С помощью проведенной процедуры, врач, в совокупности с основными методами лечения, увидит полную клиническую картину, поставить на основе этого диагноз. Невролог, или же эпилептолог учитывает жалобы пациента, в случае подтверждения диагноза способен определить точную форму развития недуга.
Иногда проводят повторные процедуры для того чтобы подтвердить поставленный ранее диагноз. Проводят обследования организма с помощью функциональных проб, нагрузок. Процедура продолжается на протяжении нескольких часов, или же сутки. Все результаты фиксируются с помощью видео мониторинга.
Обратите внимание! Пациенту не стоит самому ставить себе диагноз. Этим занимается исключительно врач. Самолечение в этом случае недопустимо.
Когда нужно проводить ЭЭГ?
Этот метод диагностики применяется при различных речевых, психических и неврологических расстройствах. В качестве профилактики ЭЭГ могут назначать людям, которые сдают экзамен на получение водительских прав, а также для получения разрешения на хранение и ношение оружия. Положительные результаты могут исключить наличие шизофрении и других отклонений в психике. ЭЭГ показывает эпилепсию, а также дает и другие данные, поэтому в лечебных целях эту методику применяют:
- после хирургического вмешательства, которое могло оказать влияние на работу клеток мозга;
- при выявлении и определении места расположения опухолевых и кистозных образований;
- при черепно-мозговых травмах, полученных различными путями;
- чтобы подтвердить или опровергнуть наличие эпилепсии;
- в случае, если у пациента наблюдаются судороги, онемение конечностей и обмороки;
- при хронической форме гипертонии и нарушении суточного ритма;
- если у ребенка наблюдается задержка развития.
ЭЭГ головного мозга позволяет выявить не только нарушения в работе тканей мозга, но также тяжесть и глубину их поражения, местоположение очага болезни. В некоторых случаях может рекомендоваться проведение регулярного мониторинга, другими словами, несколько исследований через небольшие промежутки времени, которые помогут не только выявить признаки эпилепсии на ЭЭГ, но и определиться с дальнейшим лечением, которое может быть подкорректировано.
При изучении процессов активности нервной системы можно предупредить очередной приступ. Для пациентов в коме или находящимся под длительным общим наркозом этот вид диагностики является обязательным, ведь он поможет определить работоспособность и жизнедеятельность тканей мозга.
Понятие «эпилептическая активность»
Данный термин применяется в двух случаях:
- Регистрация эпилептиформных феноменов на ЭЭГ во время приступа (паттерн психомоторного припадка или продолжающийся полиспайк). Активность может и не содержать паттернов припадка эпилепсии.
- В случае четкого графика активности. Может быть записан вне приступа.
Связь с эпилептическими припадками могут иметь наследственные ЭЭГ-паттерны. Некоторые специфические комбинации имеют разные эпилептические синдромы.
Наличие на ЭЭГ эпилептиформной активности и паттернов эпилептического припадка, высокоамплитудные вспышки активности (более 150 мкВ) – важные признаки наличия эпилепсии.
Ценность исследования
Код эпилепсии по МКБ-10 G40, ЭЭГ при этом заболевании помогает выявить и зафиксировать очаги активности нейронов. Основными аспектами применения данной методики являются:
- определение формы болезни;
- возможности отслеживать динамику развития;
- следить за улучшениями состояния пациента;
- подбор правильной терапии и дозировки препаратов.
Главная ценность диагностики в том, что все патологические изменения можно обнаружить и между припадками.
Если аномалии присутствуют, то аппаратура регистрирует пики и волны, а также специфичные для ее определения графоэлементы. Поэтому как только на ЭЭГ появляются вспышки активности, пики и волны, то это уже говорит о наличии патологического состояния, но вот для точной постановки диагноза этого недостаточно. Подобные изменения часто наблюдаются и при злокачественном новообразовании, после перенесенного инсульта, расстройстве сна, энцефалопатии. Именно поэтому дополнительно проводят и другие исследования.
У каждой формы болезни есть свои характерные волны. При роландической их большая концентрация наблюдается в центрально-височных долях, при ночной — в лобной части.
Как подготовиться к ЭЭГ?
После 12 часов ночи перед проведением диагностики пациент должен избегать употребления напитков, содержащих кофеин. Волосы должны быть вымыты и высушены, при этом нельзя на них наносить масла, лосьоны и аэрозоли. Других требований нет, а вот ребенка нужно подготовить более тщательно, чтобы получить верные результаты.
Эпилептический приступ у ребенка может начаться в любую минуту и не всегда родители бывают к нему готовы. Поэтому, если были замечены хоть малейшие отклонения, нужно обратиться за помощью и пройти обследование. ЭЭГ поможет поставить точный диагноз, но к исследованию следует подготовиться:
- Осмотреть хорошо голову ребенка. Если обнаружатся ранки и царапины, то о них следует сообщить доктору. Электроды нельзя крепить на поврежденные участки кожи.
- Покормить ребенка. Исследование проводится на сытый желудок, только так можно получить не смазанные результаты. Но вот нельзя давать сладостей с шоколадом. Грудничков кормят перед процедурой в медицинском учреждении. В этом случае малыш спокойно уснет и во время исследования будет спокойно спать.
Отменить прием лекарств, если же ребенок получает их на постоянной основе, то об этом предупреждают доктора. Детям школьного и дошкольного возраста необходимо объяснить, что им будут делать, только правильный психологический настрой поможет избежать излишней эмоциональности. Ребенок может взять с собой игрушки, но не электронные.
С головы удалить все посторонние предметы, такие как резинки и заколки, волосы должны быть распущены. Если ЭЭГ при эпилепсии делается не в первый раз, то обязательно взять с собой предыдущую расшифровку. Если ребенок болен, то диагностику не проводят, ожидают его полного выздоровления.
Особенности проведения диагностики
ЭЭГ головного мозга − это безболезненная процедура, которая не нанесет вреда ни взрослому, ни ребенку. Во время диагностики пациент удобно располагается в кресле, на голову ему устанавливают электроды, но изначально берутся замеры в трех позициях: обхват головы, расстояние между переносицей и до выступа затылочной кости, от одного уха и до другого через темечко. Только после этого можно точно определить, где крепить электроды. Место крепления обезжиривается спиртом, после наносится гель и устанавливается датчик. В некоторых случаях могут применяться специальные шлемы или шапочки.
Как выглядит ЭЭГ при эпилепсии? Да по-разному, даже у здорового человека иногда можно обнаружить волны и пики активности, что в основном обусловлено его индивидуальными особенностями.
У детей, которые страдают неврозами и психопатией, а также тех, у кого агрессивный характер, исследование выявляет активность, при этом клинических признаков нет. Но у большинства маленьких пациентов с такими данными через время диагностируют эпилепсию.
При обширных припадках активность наблюдается во всех областях, а когда это очаговая форма, то только в определенных зонах. Не всегда можно обнаружить признаки болезни у людей, злоупотребляющих алкоголем. Вызвать активность у таких пациентов может: движение глаз, глотание, дотрагивание до датчиков, сокращение мышц головы, стук сердца, пульсация сосудов.
Возраст пациента, прием таблеток от эпилепсии или других болезней, время последнего припадка, нарушение зрения, неправильная форма черепа − это все может отразиться на результатах ЭЭГ. Поэтому исследование проводят с учетом всех сопутствующих факторов.
Сколько времени проводится исследование?
Обычное обследование − это рутинная ЭЭГ или диагностика пароксизмального состояния. Продолжительность исследования зависит от того, какой участок проверяется и какие применяются функциональные пробы. В среднем на процедуру уходит около получаса. За это время специалист успевает:
- выполнить ритмичную фотостимуляцию с использованием различной частоты;
- проверить гипервентиляцию;
- провести нагрузку в виде моргания;
- обнаружить изменения скрытого характера.
Если полученных данных будет недостаточно, то дополнительно к ЭЭГ при эпилепсии специалист может использовать более глубокое и результативное обследование:
- ЭЭГ ночного сна.
- ЭЭГ с депривацией.
- Продолжительное ЭЭГ.
Длительность этих методик может занимать времени от 20 минут и до 15 часов.
3.4. Эпилепсия с приступами, провоцируемыми специфическими факторами
Эпилепсия с приступами, провоцируемыми специфическими факторами характеризуется парциальными и парциально-комплексными приступами, которые регулярно воспроизводятся каким-либо непосредственным воздействием. Обширную группу составляют рефлекторные приступы.
Гаптогенные приступы вызываются тепловым или тактильным раздражением определенного участка поверхности тела, обычно проецирующегося в зону эпилептогенного фокуса в коре при её деструктивном фокальном поражении.
Фотогенные приступы вызываются мелькающим светом и проявляются малыми, миоклоническими, большими судорожными приступами.
Аудиогенные приступы вызываются внезапными звуками, определенными мелодиями [Ictal…, 2003] и проявляются височными психомоторными, большими судорожными, миоклоническими или тоническими приступами.
Стартл-приступы вызываются внезапным пугающим стимулом и проявляются миоклоническими или короткими тоническими приступами .
Ритмы ЭЭГ
Во время проведения ЭГГ аппарат выявляет четыре основных вида ритмов:
- Альфа-волны − это основной элемент диагностики здорового взрослого пациента и регистрируется у 90 % людей. Эти волны имеют частоту в пределах 13 герц в секунду и являются основными во время бодрствования, когда пациент просто лежит с закрытыми глазами. Максимальная активность альфа-волн наблюдается в области затылка и темечка.
- Бета, так же как и альфа-волны, относят к нормальным проявлениям в организме здорового взрослого человека. Но число их колебаний достигает 35 герц в секунду, регистрируют их в основном над лобной частью. Бета-ритм проявляется, если раздражать органы чувств: прикасаться к пациенту, при стимуляции светом или звуком.
- Дельта-волны с частотой до 3 герц во время расшифровки ЭЭГ при эпилепсии могут означать норму у малыша до одного года. Частично показатель сохраняется до 7 лет. У взрослых они фиксируются во время сна.
- Тета-ритм с частотой до 7 колебаний в секунду в норме встречается у детей от года и до 6 лет, постепенно замещаясь альфа-волнами по мере взросления. У взрослых они наблюдаются во время сна.
Расшифровка анализа
Перед тем как ответить на вопрос, что делать при эпилепсии, нужно точно расшифровать данные ЭЭГ. Данные исследования отображаются на мониторе или на бумаге в виде графических кривых, которые сможет расшифровать только опытный специалист. Анализ и заключение ЭЭГ при эпилепсии выдает врач нейрофизиолог, который при расшифровке берет во внимание возраст пациента, его жалобы, клиническую картину нарушений в организме и многие другие факторы, например наследственность.
Основные моменты расшифровки:
- Выясняется, какой из ритмов является основным, преобладающим у пациента.
- Внимательно изучается симметричность электрических потенциалов нервных клеток, которые регистрируются с левого и правого полушарий мозга.
- Внимательно проводится анализ патологических изменений, например дельта- и тета-волны у взрослого пациента в состоянии бодрствования.
- Проверяется регулярность и амплитуда ритмов.
- Выясняется пароксизмальная активность, когда на кривой выявляются острые волны, пики и скайк-волны.
- Если отсутствуют патологические изменения на фоновом ЭЭГ, то дополнительно проводят функциональные тесты, такие как гипервентиляция или фотостимуляция, повторная регистрация электрических потенциалов и расшифровка.
Виды процедуры
Для постановки точного диагноза назначается комплекс исследований, который включает неоднократное проведение электроэнцефалографии, длительный от 12 до 24 часов мониторинг.
Процесс не причиняет болезненных ощущений, переносится спокойно. Для снятия показаний, на голову исследуемого лица крепятся электроды, которые фиксируют активность нейронов и отправляют их на электроэнцефалограф, компьютер или флеш-карту. Здесь информация обрабатывается путем сравнения полученных данных с показателями нормы. При этом аппарат фиксирует пики и волны, отражая их на бумаге в виде кривой, расшифровка которой производится специалистом. Сегодня применяют следующие типы процедуры:
- «Рутинная». Ее цель заключается в снятии показаний о биопотенциале мозга.
- Со стимуляцией активности, например, посредством гипервентиляции, когда пациенту предлагается часто и форсировано дышать. Фотостимуляция, при которой на исследуемого производится воздействие мигающими светодиодами. И другими видами – чтением, прослушиванием музыка и др.
- Энцефалограмма может проводиться с большим, чем обычно количеством электродов.
- Во время ночного сна.
- С депривацией.
- Длительный мониторинг занимает несколько часов и даже сутки. При этом больной ведет себя, как обычно, может выполнять привычную домашнюю работу.
- ВЭЭГ предполагает ведение записи на протяжении всего процесса электроэнцефалографии для дальнейшего анализа.
Регистрируются разные ритмы активности, например. Альфа, Бета, Мю, Тета и Дельта, которые отличаются частотой измеряемой в герцах. Показания интерпретируются в соответствии с возрастными нормами.
Какие наблюдаются изменения на ЭЭГ при эпилепсии?
Во время эпилептического приступа регистрация ЭЭГ позволяет зафиксировать высокоамплитудную активность в виде пик и острых волн. Вне приступа судорожная активность в мозге может никак не проявляться, поэтому, чтобы спровоцировать эпилептическую активность, используют различные пробы. Часто у пациентов наблюдается пароксизмальная активность в виде высоковольтных тета- и дельта-волн. Для длительной регистрации ЭЭГ разрешается использовать видеомониторинг, когда исследование проводится на протяжении длительного времени, в некоторых случаях до 8 часов, впоследствии специалист проводит расшифровку.
ЭЭГ позволяет не только определить местоположение очага болезни, но и распознать ее разновидность. Если все же диагноз подтвердится и на графике можно заметить яркие и ни с чем не схожие изменения, то описание ЭЭГ при эпилепсии будет содержать следующую информацию:
- волны с острыми углами, резко поднимающиеся и опускающиеся;
- ярко выраженные медленные волны с острыми углами;
- резкое повышение амплитуды на несколько единиц;
- во время тестирования на гипервентиляцию проявляется сужение и сильный спазм сосудов;
- во время фотостимуляции наблюдается не свойственная реакция на тест.
Если есть подозрение, что это действительно эпилепсия, то на контрольном исследовании тесты проводят в щадящем режиме, и все потому, что нагрузка может вызвать у пациента очередной эпилептический приступ.
Когда диагноз точно установлен, многие задаются вопросом о том, что делать при эпилепсии, как помочь такому пациенту.
Основа эпилептиформной активности
В основе эпилептиформной активности на уровне клеток происходит пароксизмальное смещение мембраны, из-за чего происходит вспышка потенциалов действия. За ними следует длительный период гиперполяризации.
Подобное действие происходит независимо от того, какая регистрируется эпилептиформная активность, фокальная или генерализованная.
Каждый из этих паттернов может наблюдаться и у фенотипически здоровых людей. Наличие данных паттернов не является четким основанием диагностики эпилепсии, но показывает возможность генетической предиспозии.
У некоторых пациентов эпилептиформная активность регистрируется только во время сна. Может быть спровоцирована некоторыми стрессовыми ситуациями, поведением самого человека.
Для четкого определения патологии можно спровоцировать приступ специальными раздражителями. Если во время сна пациенту провести световую ритмическую стимуляцию, то возможно выявить наличие эпилептиформных разрядов и паттерны эпилептического припадка.
Для генерации эпилептиформной активности необходимо вовлечение огромного числа нервных клеток – нейронов.
Выделяется 2 вида нейронов, которые в этом процессе играют важную роль:
- 1 вид нейронов – «эпилептические» нейроны. Вспышки ПД выдают автономно;
- 2 вид – окружающие нейроны. Находятся под афферентным контролем, но могут вовлекаться в процесс.
Существуют некоторые исключения выраженной эпилептической активности, проходящей без приступов, но достигающей степени эпилептического статуса.
- синдром Ландау-Клеффнера;
- ESES;
- различные бессудорожные эпилептические энцефалопатии.
Какие диагнозы еще выявляет ЭЭГ?
После прохождения обследования неврологи часто диагностируют у детей и взрослых не только эпилепсию, но и другие недуги. Среди распространенных болезней выделить можно такие:
- новообразование в головном мозге различной этиологии, причина которого не выяснена;
- черепно-мозговая травма;
- воспалительный процесс, одновременно поразивший оболочки мозга и мозговое вещество, причиной подобного состояния может стать инфекция;
- аномальное скопление жидкости в структурах мозга, часто эта патология бывает врожденной, возможно беременная женщина не прошла обязательные скрининги или же этот недуг развился вследствие травмы, которую малыш получил во время родов;
- хроническое заболевание, затронувшее психическое и нервное состояние с характерными приступами − эпилепсия, провоцирующими факторами может стать наследственность, родовые травмы, инфекции, неправильное поведение матери во время беременности;
- кровоизлияние в мозг вследствие разрыва сосудов, состояние может спровоцировать высокое артериальное давление, травмы головы, закупорка сосудов холестериновыми бляшками;
- ДЦП;
- лунатизм, сомнамбулизм.
Заболеваний может быть выявлено много, поэтому, если вдруг ЭЭГ не показывает эпилепсию, но приступы есть, доктор назначает другие виды исследований. Только так можно исключить другие патологии и поставить более точный диагноз.