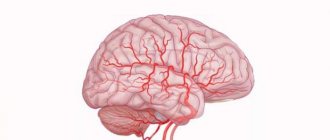
Рассеянный склероз (РС) — хроническая патология, при которой возникают множественные поражения в нервной системе, как центральной, так и периферической, отличающееся неуклонным ухудшением.
Болезнь может поражать лиц любой возрастной категории, преимущественно страдают молодые женщины от 20 до 40 лет.
В странах с более суровым климатом заболевание встречается чаще. Заболеваемость снижается в направлении с севера на юг.
Каковы причины рассеянного склероза у мужчин и женщин (в том числе молодых), от чего он бывает, как развивается и передается ли заболевание, сколько живут больные люди с данным диагнозом, и можно ли умереть от этой болезни? Ответы на вопросы — далее в статье.
Причины
Недомогание развивается медленно, остановить его практически невозможно. Больше половины больных с 15-20-летним «стажем» перестают ходить, сидеть, теряют зрение.
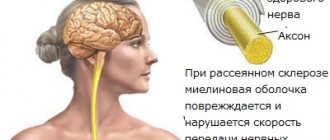
Основа рассеянного склероза – нарушение иммунной системы, которое заключается в том, что ее охранные клетки, попав в мозг, разрушающе действуют на миелин нервных волокон.
На месте такого воздействия происходит рубцевание нервной ткани, которая теряет свои функции. В результате происходит сбой в подаче импульсов от головного мозга к органам, у пациента нарушается координация движений, речь, он теряет чувствительность.
Согласно современным представлениям, рассеянный склероз относится к мультифакториальным заболеваниям, т. е. имеет в основе комбинацию из нескольких причин одновременно.
Самыми главными считаются следующие факторы:
- вирусная инфекция;
- наследственная (генетическая) предрасположенность иммунной системы;
- географические особенности места постоянного проживания.
Вирусная инфекция
Причины развития рассеянного склероза приводят к повреждениям нервных волокон. Предпосылки для запуска аутоиммунных процессов:
- Возрастной фактор. Болезнь поражает взрослых и детей, однако, статистика показывает, что чаще патология проявляется в пожилом возрасте (после 50 лет).
- Наследственный фактор. Установлено, что РС в редких случаях передается по наследству с небольшой вероятностью.
- Частые переживания, стрессы.
- После перенесения тяжелых инфекционных болезней.
- Недостаток в организме витамин Д.
- Плохая экологическая обстановка.
Ученые отмечают, что редко один фактор провоцирует развитие РС. Большинство пациентов подвергается сразу нескольким провоцирующим факторам, вследствие чего настигает болезнь.
Целый ряд факторов влияет на то, что гематоэнцефалический барьер увеличивает свою способность пропускать иммунные клетки. Функция этого барьера – это защита антигенов мозга от влияния иммунных клеток собственного организма.
Когда данная функция нарушается, то в мозг способно поступать больше Т-лимфоцитов, которые провоцируют воспалительный процесс.
Воспаление в головном мозге разрушает миелиновую оболочку нерва, поскольку иммунные клетки, попавшие в мозг, воспринимают такую оболочку как чужеродное тело.
Уже невозможно в полном объеме получать нервные импульсы, поэтому человек начинает ощущать на себе симптомы рассеянного склероза.
Причин данного состояния может быть много:
- вирусы;
- хронические интоксикации;
- неправильное питание;
- психоэмоциональные нагрузки;
- стрессы;
- травмы;
- наследственность;
- оральные контрацептивы;
- повышенный уровень сахара в крови.
Этиология возникновения заболевания у мужчин и женщин
Откуда же берется рассеянный склероз? Основной причиной рассеянного склероза принято считать генетическую предрасположенность.
Болезнь наследуется при помощи нескольких генов, которые определяют особенности человеческого иммунитета. Комбинации их могут быть различными, но вот проявится ли заболевание — зависит от факторов внешней среды.
Причем наследоваться может не только само заболевание, но и его течение, что подтверждает тот факт, что есть семейные случаи рассеянного склероза, в одних семьях преобладает молниеносное течение, в других — медленно прогрессирующее.
Многие люди, услышав про это заболевание или столкнувшись с ним, задаются вопросом, заразен ли рассеянный склероз. Из вышесказанного следует, что эта болезнь не заразна, так как имеет генетическую природу.
От чего появляется рассеянный склероз? Основные предрасполагающие факторы, вызывающие развитие болезни:
- Инфекционные:
- Вирусы — вирусная инфекция часто выступает как пусковой фактор дебюта болезни. Конкретный “причинный” вирус пока не найден, но внимание ученых привлекают ретровирусы (вирус иммунодефицита человека (ВИЧ), вирус саркомы Рауса).
- Хронические бактериальные инфекции — дисбактериоз кишечника, очаги хронического тонзиллита, поддерживают избыточную активность иммунной системы.
- Частые острые бактериальные инфекции — еще одна причина, от чего возникает рассеянный склероз.
- Может ли кандида быть причиной рассеянного склероза? Да, грибковые поражения говорят о нарушении как местного, так и общего иммунитета, что вызывает снижение сопротивляемости инфекциям, которые становятся пусковым фактором развития РС.
- Неинфекционные:
- Географические — заболевание чаще встречается в холодных странах, причем отмечено, что люди, переехавшие в более теплые страны в возрасте до 14 лет менее подвержены рассеянному склерозу, чем их оставшиеся на родине сверстники. При миграции позднее 14 лет риск заболеть не снижается.
Большинство исследователей связывает это с низким уровнем витамина Д в организме людей, живущих в странах с суровыми климатическими условиями.Существуют даже карты, показывающие риск развития этой болезни в зависимости от географической широты места проживания.
Экологические — эта патология чаще развивается у жителей городов, особенно мегаполисов, нежели людей, проживающих в сельской местности. Высок риск заболеть у людей, живущих недалеко от месторождений тяжелых металлов.
- Географические — заболевание чаще встречается в холодных странах, причем отмечено, что люди, переехавшие в более теплые страны в возрасте до 14 лет менее подвержены рассеянному склерозу, чем их оставшиеся на родине сверстники. При миграции позднее 14 лет риск заболеть не снижается.
- Расовые — более всего этой болезни подвержены европейцы.
- Переизбыток железа — у людей с мутациями генов, характерными для рассеянного склероза, отмечается склонность к повышению уровня свободного железа в тканях мозга. Железо в больших количествах токсично для клеток мозга, в зависимости от отдела, где произошло его отложение, возникают судороги, нарушения речи, зрения и слуха, психические отклонения.
- Психосоматика рассеянного склероза — большое значение имеют детские травмы, сопровождающиеся чувством беспомощности и незащищенности, подавленное чувство гнева, проживание с “токсичными” родственниками, заниженная самооценка, нежелание брать собственную жизнь под контроль, перекладывание ответственности на других, боязнь прошлого.
- Гормональные — гормональный фон оказывает существенное влияние на функционирование иммунной системы, при нестабильном профиле половых гормонов нарушается общий фон (а это как раз либо молодой возраст, когда гормональная система формируется и стабилизируется, либо пожилой, когда она угасает), иммунитет тоже нестабилен. Также рассеянный склероз нередко проявляется у женщин в климаксе — когда женский организм особенно уязвим.
В большинстве клинических случаев не удается выявить истинную причину развития патологии. На ранних этапах развития диагностика затруднена из-за смазанной клинической картины.
О некоторых причинах возникновения рассеянного склероза расскажет видео:
Классификация
Классификация рассеянного склероза по локализации процесса:
- Цереброспинальная форма – статистически чаще диагностируемая – отличается тем, что очаги демиелинизации находятся и в головном, и в спинном мозге уже в начале заболевания.
- Церебральная форма – по локализации процесса подразделяется на мозжечковую, стволовую, глазную и корковую, при которых наблюдается различная симптоматика.
- Спинальная форма – название отражает локализацию поражения в спинном мозге.
Различают следующие виды:
- Первично-прогрессирующий – характерное постоянное ухудшение состояния. Приступы могут быть слабо или не выраженными. Симптомами являются проблемы, связанные с ходьбой, речью, зрением, мочеиспусканием, опорожнением.
- Вторично-прогрессирующая форма характеризуется постепенным нарастанием симптомов. Появление признаков рассеянного склероза прослеживается после простуды, воспалительных болезней органов дыхания. Усиление демиелинизации прослеживается также на фоне бактериальных инфекций, приводящих к усилению иммунитета.
- Рецидивирующе-ремиттирующий. Характеризуется периодами обострения, которые сменяются ремиссией. Во время ремиссии возможно полное восстановление пораженных органов и тканей. Не прогрессирует со временем. Встречается довольно часто и практически не приводит к инвалидности.
- Ремитирующе-прогрессирующий рассеянный склероз, характеризуется резким нарастанием симптомов во время периодов атак, начиная с раннего этапа болезни.
Классификация рассеянного склероза
Врачи выделяют 4 вида:
Клинически изолированный синдром – признаки болезни появляются один раз и продолжаются не менее суток.- Рецидивирующий склероз – симптомы появляются по нарастающей. Такая форма присутствует у 85% больных.
- Первичный прогрессирующий вид – ухудшение состояния начинается постепенно, ранние рецидивы или ремиссии отсутствуют.
- Вторичный прогрессирующий склероз – после появления начальных рецидивов или ремиссий, начинается неуклонное развитие болезни.
Клинические признаки
Первые признаки рассеянного склероза неспецифичны и зачастую остаются незамеченными как для пациента, так и для врача. У большинства больных дебют заболевания проявляется симптомами патологии в одной системе, позднее подключаются и другие.
На протяжении всего заболевания обострения чередуются с периодами полного или относительного благополучия
Первый признак рассеянного склероза проявляется в возрасте 20-30 лет. Но бывают случаи, когда рассеянный склероз проявляется как в более старшем возрасте, так и у детей. По статистике: у женщин проявляются чаще, чем у мужчин.
Признаки рассеянного склероза по частоте проявления представлены в таблице.
Сколько обычно живут?
Продолжительность жизни человека при рассеянном склерозе будет зависеть от следующих обстоятельств:
- своевременной постановки диагноза и начала лечения;
- сопутствующих заболеваний;
- возможных осложнений.
Болезнь может поражать людей в возрасте от до 45 лет, как мужчин и женщин (редко детей). У людей после 50 лет болезнь диагностируется намного реже.
По статистике, если у людей с рассеянным склерозом после 50 лет начались осложнения в виде ограничения движений, то продолжительность их жизни не превышает 70 лет.
Кроме того, статистические данные утверждают, что при диагностировании данной патологии, в целом, срок жизни больного человека сокращается на 7 лет. Умирают ли от этого заболевания? Да, это возможно, но очень многое зависит от формы болезни и ее стадии.
Внимание! При правильно подобранном лечении, жить с диагнозом можно, и порой он не особо меняет качество жизни.
Продолжительность жизни в какой-то мере зависит от самого больного.
Симптоматика
Рассеянный склероз имеет медленное, прогрессирующее течение. Начальная стадия заболевания практически не замечается человеком, а симптомы отсутствуют или слабовыражены. Болезнь проявляется, когда половина нервных волокон уже разрушена.
Врачи выделяют следующие характерные симптомы:
- Двоение и боль в глазах;
- Снижение зрительных показателей;
- Онемение конечностей;
- Слабость мышечного тонуса;
Жизнь с диагнозом рассеянного склероза может складываться благополучно, если пациент серьезно отнесется к первым проявлениям. Однако ждать выздоровления и не принимать меры, или заниматься самолечением, то проявятся тяжелые симптомы:
- Частичный паралич конечностей;
- Непроизвольное мочеиспускание и неконтролируемость опорожнения;
- Сильная физическая утомляемость;
- Несогласованность движений, человеку становится трудно выполнять поставленную двигательную задачу;
- Неврозы, сопровождающиеся тяжелым состоянием депрессии и апатии к окружающему.
Болезнь имеет волнообразное течение — регресс и ремиссия наступают внезапно.
Качество и продолжительность жизни зависят от пациента. При постановке диагноза и изучению тематической литературы, человек впадает в депрессивное состояние и отказываться жить.
Если человек проявляет халатность к терапии заболевания, то это приводит к инвалидности. Пациент не сможет встать с кресла или кровати, теряет навыки самообслуживания.
Но если человек борется, то статистика показывает, сколько можно прожить при хорошем лечении:
- Когда пациент обратился на начальной стадии болезни, когда нервные волокна поражены частично, то продолжительность жизни доходит до 40 лет.
- Спустя 15 лет, после постановки диагноза РС, у 25% навыки трудоспособности сохраняются, и человек способен себя обслуживать.
- 75% заболевших становятся инвалидами.
Как бы не пугала это статистика, но 10-15 лет полноценной жизни, это мотивация, чтобы проходить лечение.
Болезнь не обходит стороной знаменитостей.
Не сдались и продолжили терапию:
- Джек Осборн (младший сын музыканта, Оззи Осборна)
- писатель Юрий Тынянов, действующий игрок NBA Крис Райт
- первая леди США – Энн Ромни
И это еще не все известные люди с диагнозом рассеянный склероз, однако, они находят силы жить дальше, значит, можете и вы.
Для каждого нового больного первые признаки недуга могут быть абсолютно разными. Это обусловлено тем, что очаги поражения центральной нервной системы могут располагаться в разных местах.
И индивидуальность симптомов зависит от того, где именно локализуется очаг воспаления. Нарушения в виде первых признаков недуга могут затрагивать любую неврологическую сферу: двигательную, умственную или чувствительную.
Подозревать о развитии рассеянного склероза можно при проявлении следующих признаков:
- слабость в мышцах;
- нарушенная координация движений;
- дрожание конечностей;
- тремор;
- асинергия, при которой человеку трудно выполнять сочетанные движения;
- спазмы;
- тяжело двигать конечностями;
- в руках и ногах чувства покалывания, жжения, ощущения мурашек или онемение;
- нистагм;
- двоение перед глазами;
- изображение нечеткое;
- сниженная яркость картинки;
- искажение цветов и нарушение контрастности;
- припадки эпилепсии;
Патогенез
Иммунопатогенез рассеянного склероза складывается из следующих механизмов:
- Иммунные, в том числе и аутоиммунные реакции — иммунная регуляция при этой болезни нарушена, иммунитет активируется вирусной или любой другой инфекцией, травмой, стрессом, иммунные клетки фиксируются на гематоэнцефалическом барьере, изменяя его проницаемость.
Аутоиммунный компонент скорее вторичен, так как при распаде миелиновых оболочек клетки иммунной системы воспринимают клетки нервной системы как “чужие” и поражают их. - Гематоэнцефалический барьер — у больных РС его проницаемость повышена, клетки иммунной системы проходят через него (в норме — нет), вызывая воспаление вещества мозга и демиелинизацию нервных волокон. Также через него проходит железо, откладываясь в тканях мозга и оказывая на него токсическое действие.
- Демиелинизация — воспаление нервных волокон с распадом их миелиновой оболочки. Миелин — белок, покрывающий нервное волокно и ускоряющий скорость передачи импульса по нему во много раз. Позднее потеря этого белка ведет к атрофии мозга.
- Ремиелинизация — процесс восстановления миелина, идет совместно с демиелинизацией. К сожалению, этот и так медленный процесс в ходе прогрессирования болезни замедляется еще больше.
Последние исследования показывают, что среди больных ВИЧ диагноз “рассеянный склероз” практически не встречается.
Это можно объяснить тем, что заболевания противоположны друг другу. При рассеянном склерозе иммунитет гиперактивен и поражает даже собственные клетки (нервные клетки), а при ВИЧ — иммунитет снижен.
Вирус иммунодефицита человека относится к ретровирусам, и если допустить то, что одной из причин рассеянного склероза являются ретровирусные инфекции — возможно, антиретровирусная терапия, применяемая при СПИДе, будет эффективна и при РС.
Основные методы диагностики
Многие неврологические недомогания имеют схожую этиологию, поэтому распознать рассеянный склероз не так уж легко. Своевременная диагностика и назначенное лечение могут способствовать поддержке нормального состояния здоровья еще на долгое время.
Дифференциальная диагностика для выявления этой патологии:
- осмотр невролога;
- наличие в анамнезе хотя бы двух признаков рассеянного склероза длительностью более 24 часов и месячного интервала между ними;
- анализ крови (чтобы исключить другие, схожие по симптомам, заболевания);
- исследование спинномозговой жидкости на определение мозговых инфекций, а также уровня белых кровяных телец и иммуноглобулинов;
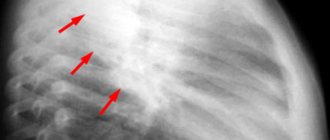
- МРТ (магнитно-резонансная томография) – хотя и является основным методом исследования при этом недомогании, однако точной картины заболевания не дает, ведь такие же изменения структуры мозга могут быть вызванными и другими недугами;
- определение биоэлектрической активности головного мозга.
При появлении первых симптомов нарушения работы мозга или нервов необходимо обратиться к неврологу. Врачи пользуются специальными диагностическими критериями, позволяющими определить рассеянный слероз:
- Присутствие признаков множественных очаговых поражений ЦНС – белого вещества головного и спинного мозга;
- Прогредиентное развитие заболевание с постепенным присоединением различных симптомов;
- Нестабильность симптоматики;
- Прогрессирующий характер болезни.
Клиническое течение
В основе патогенеза при РС лежит аутоиммунное повреждение клеток миелиновой (жировой) оболочки аксонов (длинных отростков нервной клетки, по которым происходит передача импульса).
В норме миелиновая оболочка аксонов ЦНС образована олигодендроцитами, а в спинном мозге – шванновскими клетками. Она не проводит импульсы, но имеет участки прерывания – перехваты Ранвье, по котором и «перепрыгивает» импульс, приобретая при этом большую скорость.
При РС происходит аутоиммунное повреждение клеток, образующих миелин. Участки «оголенного» аксона становятся длиннее и прохождение нервного сигнала значительно замедляется, а при склерозировании прекращается совсем. На этом основана разнообразная клиническая картина болезни.
Первые признаки рассеянного склероза у женщин выражаются в появлении таких симптомов, как:
- повышенная утомляемость,
- шаткая походка,
- угнетенное настроение и депрессия,
- снижение чувствительности в конечностях,
- ухудшение зрения, нистагм, развитие ретробульбарного неврита зрительного нерва,
- дизартрия – нечеткость речи,
- дисфагия – нарушение глотания, поперхивание,
- атаксия – трудности контроля равновесия,
- вялость, спазмы и судороги в руках и ногах,
- боли в ногах,
- кишечная дисфункция (запор, понос, метеоризм),
- нарушение мочеиспускания, недержание мочи,
- снижение полового влечения.
Симптомы достаточно неспецифичны и в редком случае анализируются в совокупности. Пациентка долгое время не обращает внимание на признаки или получает лечения по поводу другого заболевания. С этим связано то, что начальная стадия часто остается нераспознанной.
Для развернутой стадии болезни характерны:
- парезы в проксимальных отделах конечностей, выраженность которых уменьшается в положении лежа,
- поражение мозжечка – нарушение координации движений, трудности с оценкой расстояния, почерк становится крупным и размашистым, скандированная речь, снижение тонуса, мимопопадание при проведении координационных проб,
- повышение рефлексов и расширение рефлексогенных зон,
- снижение или полное пропадание кожных брюшных рефлексов,
- патологические рефлексы со стоп и кистей, их клонусы (крупноразмашистое дрожание),
- появление насильственного плача, смеха,
- головные боли сопровождаются мельканием «мушек» перед глазами, тошнотой, могут протекать по типу мигрени,
- нарушение чувствительности, болевые ощущения, чувства покалывания и онемения на различных участках,нарушения менструального цикла,
- снижение остроты зрения, повреждение глазодвигательных и зрительного нерва,
- своеобразная реакция на тепловое воздействие, даже при приеме горячей пищи – непродолжительное ухудшение состояния.
На поздних стадиях развивается радикулопатия и начинает беспокоить боль в спине. Также могут возникать тонические судороги, приступы непреодолимой сонливости, беспорядочные движения конечностями, неврозы, истерии, депрессия или эйфория, снижение когнитивных способностей, вплоть до слабоумия.
Лечение
Справка. Несмотря на то, что рассеянный склероз не поддается полному излечению, выработана определенная терапевтическая схема, позволяющая предотвращать приступы, облегчать симптомы и изменять течение болезни.
Индивидуальную схему лечения для каждого пациента подбирают неврологи. Это делается с учетом симптомов испецифики протекания недуга.
Можно ли избавиться от болезни?
В 2020 году не существует лекарственного препарата, чтобы излечить РС. Медикаментозная терапия направлена, чтобы замедлить прогресс болезни и устранить проявляющиеся симптомы, которые мучают пациента.
При рассеянном склерозе прописывают группы препаратов:
- Кортикостероиды, которые направлены на уменьшение воспалительного процесса в мозге. Данный тип медикаментов применяется, чтобы избежать обостряющих проявлений рассеянного склероза и продолжительность жизни увеличивается. Назначать прием таких препаратов должен только квалифицированный врач, так как данная группа имеет широкий спектр побочных эффектов и не используется для продолжительного применения.
- Препараты, направленные на замедление прогрессирования РС (интерфероны бета).
- Лекарства, которые борются с симптоматическими проявлениями.
Сколько живут с этим диагнозом? Ученые представили новейшие разработки лекарств, позволяющих пациенту увеличить продолжительность жизни. Доказанную эффективность имеет физиотерапевтическое лечение: Магнитно-лазерное и дециметровое волновое облучение.
Терапия направлена на снижение симптомов и остановки прогресса рассеянного склероза.
Пациенты, у которых заболевание выявлено впервые, обычно госпитализируются в неврологическое отделение стационара для детального обследования и назначения терапии. Лечение подбирается индивидуально, в зависимости от степени тяжести и симптоматики.
Рассеянный склероз считается на данный момент времени не излечимым. Однако, людям показана симптоматическая терапия, которая способна улучшить качество жизни больного.
Ему назначают гормональные препараты, средства для повышения иммунитета. Положительно на состоянии таких людей сказывается санаторно-курортное лечение.
Все эти меры позволяют увеличить время ремиссии.
Препараты, способствующие изменению течения заболевания:
- препараты группы стероидных гормонов – данного типа препараты применяются при обострениях течения рассеянного склероза, их применение позволяет снизить длительность периода его обострения;
- иммуномодуляторы – с их помощью обеспечивается ослабление симптоматики, характерной для рассеянного склероза, увеличивается временной промежуток обострений;
- иммуносупрессоры (препараты, подавляющие иммунитет) – их использование диктуется необходимостью влияния на иммунную систему, повреждающую миелин в рамках периодов обострения заболевания.
Симптоматическое лечение применяется с целью облегчения конкретных симптомов заболевания. Могут быть использованы следующие препараты:
- Мидокалм, сирдалуд — снижают мышечный тонус при центральных парезах;
- Прозерин, галантамин — при расстройстве мочеиспускания;
- Сибазон, феназепам — уменьшают тремор, а также невротические симптомы;
- Флуоксетин, пароксетин — при депрессивных расстройствах;
- Финлепсин, антелепсин — применяются для устранения судорог;
- Церебролизин, ноотропил, глицин, витамины группы В, глутаминовая кислота — применяются курсами для улучшения работы нервной системы.
Больному рассеянным склерозом полезным будет лечебный массаж. Это улучшит кровообращение и ускорит все процессы в проблемном месте. Массаж снимет боль в мышцах, спазмы и улучшит координацию. Однако данная терапия противопоказана при остеопорозе.
Также применяется иглоукалывание для облегчения состояния пациента и ускорения выздоровления. Благодаря данной процедуре снимаются спазмы и отеки, снижается уровень боли в мышцах и устраняются проблемы с недержанием мочи.
С разрешения врача можно принимать:
- 50 мг витамина тиамина два раза в день и 50 мг В-комплекса;
- 500 мг натурального витамина С 2-4 раза в день;
- фолиевую кислоту в сочетании с В-комплексом;
- два раза в год по два месяца принимают тиоктовую кислоту — эндогенный антиоксидант, участвует в углеводном и жировом обмене.
Народные методы лечения рассеянного склероза:
- 5 г мумие растворяют в 100 мл кипяченой охлажденной воды, принимают натощак по чайной ложке трижды в день.
- 200 г меда смешать с 200 г сока репчатого лука, употреблять за час до еды 3 раза в день.
- Мед и лук. На терке необходимо потереть луковицу и отжать из нее сок (можно использовать соковыжималку). Стакан сока нужно смешать со стаканом натурального меда. Данную смесь нужно принимать трижды в день за час до приема пищи.
К сожалению, не существует на сегодня методов, которые бы полностью излечили рассеянный склероз. Но существуют препараты, используемые для того, чтобы снизить частоту проявлений заболевания и облегчить их течение.
Существуют еще лекарственные средства, которые задерживают прогрессирование недуга.
Препараты, которые способствуют изменению течения недуга:
- стероидные гормоны, которые назначают для того, чтобы снизить проявления обострений и длительность этого периода;
- иммуномодуляторы, которые ослабевают проявление симптомов болезни, с их помощью промежуток между обострениями становиться больше;
- иммуносупрессоры, способные подавить иммунитет человека, назначают в периоды обострений для того, чтобы снизить повреждаемость миелина.
Помимо перечисленных препаратов, пациентам назначают медикаменты для симптоматического лечения недуга.
Чтобы снизить проявление слабости следует избегать перегрева. Так, нельзя длительное время находиться под солнцем, посещать парилки и бани.
Дополнительно, чтобы устранить этот симптом, назначают прием «Флуоксетина» или «Амантадин». Если у пациента помимо слабости проявляются признаки депрессии, то рационально принимать первый препарат.
Влияние психологических факторов на продолжительность жизни
Замечено, что частый стресс является одним из факторов риска при заболевании рассеянным склерозом.
При этом, стрессовая ситуация может не только сказаться на начале болезни, но и «вернуть её к жизни» в период относительной ремиссии.
Американскими учёными из Northwestern University Feinberg School of Medicine (г. Чикаго) проведено исследование,которое показало, что в среде людей, обученных приёмам управления стрессом, в 77% случаев новые очаги поражения не образуются.
В то же время, среди обычных больных, не обученных особым психологическим приёмам, новые очаги не образуются лишь у 55%.
Другим частым спутником рассеянного склероза является депрессия. Правда, она выступает в качестве его следствия, а не причины. 25% всех страдающих от рассеянного склероза нуждаются в помощи психиатра по этой причине, естественно, что общее число страдающих депрессией гораздо больше. Риск суицида при этом возрастает в 7,5 раз по сравнению со средними показателями по стране, около 15% больных рассеянным склерозом с депрессией сводят счёты с жизнью.
Таким образом, правильный психологический настрой может не только улучшить качество жизни, но и остановить развитие болезни, а впадение в состояние уныния – свести усилия по продлению жизни больного к нулю.
Профилактика
Профилактика рассеянного склероза включает:
- Необходимы постоянные физические нагрузки. Они должны быть умеренными, не изнуряющими.
- По возможности нужно избегать стрессов, находить время для отдыха. Хобби поможет отвлекаться от мыслей о проблемах.
- Сигареты и алкоголь ускоряют разрушение нейронов и могут вызывать нарушение иммунной системы.
- Слежение за своим весом, отказ от жестких диет и переедания.
- Отказ от гормональных лекарств (если это возможно) и контрацептивов.
- Отказ от большого количества жирной пищи;
- Избегать перегрева.
Диагностика
Не так часто удается выявить заболевание на ранней стадии. Обычно проводится МРТ при ярко выраженном дебюте патологии.
Методы диагностики
Выставление диагноза начинается с анализа жалоб и сбора анамнеза. Также проводится общий и неврологический осмотр пациента. Другие методы диагностики:
- Золотым стандартом считается проведение МРТ с контрастированием, которое позволяет выявить бляшки и оценить динамику состояния больного.
- Вызванные потенциалы применяются как дополнительный метод, который позволяет определить сохранность проводящих путей.
- Офтальмологический осмотр с обязательным исследованием глазного дна.
В качестве дополнительных методов может применяться электронейромиография верхних и нижних конечностей, также назначаются общие анализы (крови и мочи), биохимия крови, иммунологические реакции.
Дифференциальная диагностика
Дифференциальная диагностика рассеянного склероза у мужчин проводится со следующими патологиями:
- ОРЭМ (острый рассеянный энцефаломиелит);
- концентрический склероз Бало;
- оптикомиелит Девика;
- системные васкулиты;
- саркоидоз;
- новообразования головного мозга;
- сирингомиелия;
- болезнь Уиппла;
- митохондриальные энцефалопатии.
Общее описание патологии
Специалистам до сих пор неизвестна точная причина появления рассеянного склероза. Исследования позволили установить, что основу этой патологии составляет сбой в иммунной системе. Чтобы бороться с внешними и внутренними агрессорами, например, инфекциями, защитные клетки разрушают миелиновую оболочку.
В итоге происходит сбой проведения импульса к органам от головного мозга. Изначально пациент лишь периодически чувствует покалывание в стопах, руках, а также легкое онемение в данных областях. Но по мере прогрессирования болезни симптомы становятся наиболее яркими, а состояние человека ухудшается.
https://www.youtube.com/watch?v=prEaK_J_s-A
Медицина не может дать однозначного ответа на вопрос о том, сколько живут с рассеянным склерозом. С ним можно прожить и полноценную жизнь, если симптомы будут обнаружены на раннем этапе развития болезни. Многое также будет зависеть от стремления больного к выздоровлению, а также своевременного лечения.
Но что же говорит статистика о рассеянном склерозе? Сколько с ним живут? Как правило, длительность жизни пациентов, которым был поставлен такой диагноз, меньше на 10 лет. Так как современные медицинские исследования и препараты позволяют замедлить течение этого патологического процесса, протекающего в нервной системе.
Причины появления болезни
Рассеянный склероз по сей день остается
По мнению ученых, он является аутоиммунным заболеванием. Иными словами, иммунная система человека становится агрессивной не только к факторам извне (вирусы, бактерии и проч.), но и к миелиновым оболочкам нервов, то есть к собственным тканям организма, и повреждает их.
В период обострения болезни в белом веществе мозга проявляются лишенные миелина очаги, т. н
Так продолжается, пока не наступит следующее обострение.
Кроме белого вещества, пораженными оказываются и другие ткани: нервные волокна (внутри миелина) и серое вещество (тела нервных клеток).
Механизм их поражения несколько иной: ткани стареют быстрыми темпами. Процесс этот происходит как в период обострения, так и при ремиссии.
К генетическим факторам можно отнести определенную комбинацию генов, которые вызывают нарушение в иммунной системе организма.
Существуют и негенетические факторы. Это может быть стресс, неблагоприятная среда проживания, неправильное питание, бактериологические или инфекционные заболевания, курение, частые травмы, влияние радиации и ультрафиолетового излучения.
Причиной рассеянного склероза может быть определенное сочетание внешних и внутренних факторов, которые и вызвали данное заболевание.
Существуют факторы риска, которые могут спровоцировать развитие рассеянного склероза:
- Определенная территория проживания или недостаточная выработка витамина D. Чаще рассеянным склерозом страдают люди, чье место жительства находится вдали от экватора. Это северные районы с недостаточным поступлением солнечного света. У таких людей витамин D не вырабатывается в нужном количестве и может вызвать развитие склероза;
- Стрессовые ситуации, сильные нервно-психические напряжения;
- Чрезмерное курение;
- Низкий уровень мочевой кислоты;
- Сделанная вакцина против гепатита В;
- Заболевания, вызванные вирусами или бактериями.
Причины рассеянного склероза – это многочисленные внешние и внутренние (в том числе, наследственные) факторы.
Внешние факторы, при воздействии на организм с генетически обусловленной предрасположенностью, способны стимулировать развитие демиелинизации нервной ткани.
Различные причинные факторы, как внешние, таки и внутренние, способны увеличивать проницаемость гематоэнцефалического барьера:
- травмы спины и головы
- физическое и психическое перенапряжение
- стрессы
- операции
Весомое влияние на биохимические и иммунологические реакции в ЦНС оказывают особенности питания, такие как большая доля в рационе животных жиров и белков, формируя фактор риска в развитии патологии.
Может ли лечение продлить жизнь?
Неврологи Юсуповской больницы разрабатывают для пациентов с данной патологией комплексные программы терапии, включающие медикаментозное лечение, физиотерапевтические процедуры, занятия ЛФК и другие методы. Высококвалифицированные специалисты ежедневно помогают пациентам вернуться к полноценной жизни, используя при этом глубокие знания, высокоточное оборудование и инновационные методы.
Адекватная терапия с использованием эффективных средств позволяет пациентам Юсуповской больницы возвращаться к полноценной жизни. Кроме этого, неврологи рассказывают пациентам, как жить с рассеянным склерозом и какие меры необходимо предпринимать для продления периода ремиссии.
Обратитесь к неврологам для того, чтобы пройти комплексную диагностику организма. Запись на прием осуществляется по телефону Юсуповской больницы.
Врач-невролог, руководитель клиники хронической боли
Продолжительность жизни при рассеянном склерозе укорачивается вне зависимости от формы патологии. Но жить можно долго, если вовремя справляться с осложнениями и принимать препараты, назначенные доктором. Многим пациентам помогает физиотерапия, ЛФК и нетрадиционные методы лечения, например, тибетская народная медицина.
Однако при РС существует склонность к определенным заболеваниям:
- недержание или задержка мочи;
- инфекции дыхательных, мочевыделительных путей;
- психические отклонения, раздвоение личности;
- гипотензия;
- плохое самочувствие, депрессия, апатия;
- редкие приступы бодрости, активности;
- изнашивание суставов, потребность в постельном режиме и, как следствие, — появление пролежней;
- дезориентация в пространстве;
- сексуальные дисфункции;
- мышечная атрофия, тремор, судороги.
Продлить жизнь больным с рассеянным склерозом можно, если направить на это все силы: обеспечить психотерапевтическую поддержку и комфортные условия жизни, регулярно давать назначенные препараты, следить за изменениями здоровья. При соблюдении врачебных рекомендаций, пациенты живут от 25 до 40 лет, при тяжелой форме болезни – до 5-7 лет.
Терапия РС делится на снятие обострений и интервальное лечение
Лечебные методики, которые дают возможность полностью остановить прогрессирование заболевания или вылечить его, на сегодняшний день отсутствуют. Это связано с тем, что ученым не удается до конца понять механизм его возникновения. Несмотря на это, вполне возможно продлить жизнь человека с рассеянным склерозом путем улучшения его состояния, что приводит к повышению ее качества.
Сколько живут с рассеянным склерозом, если соблюдать предписания врача? В первую очередь, медикаментозная терапия помогает при медленнотекущей форме болезни. Регулярный прием лекарств, периодическое обследование, полноценное питание, обеспечение правильного и постоянного ухода и другие меры – все вместе это поможет продлить жизнь на срок до 30 лет с момента обнаружения патологии.
При рассеянном склерозе терапия включает средства, предупреждающие возникновение обострений, обеспечивающие длительный период ремиссии, уменьшающие темпы развития болезни. Проводится симптоматическое лечение.
Предупредить появление обострений и снизить остроту заболевания помогают препараты, изменяющие течение рассеянного склероза:
- Интерфероны. Лекарства этой группы уменьшают активность лимфоцитов, препятствуют их распространению в центральной нервной системе, снижаются клетки иммунной системы в области поражения. Группа включает Бетаферон, Гилениа, Экставиа, Авонекс.
- Глатирамера ацетат. При длительном приеме уменьшается количество осложнений и их частота, блокируются реакции, ведущие к разрушению миелина.
- Иммуносупрессоры. Лекарства группы направлены на подавление иммунного ответа. Это Преднизолон из глюкортикостероидного ряда, Циклоспорин, Сиролимус.
- Моноклональные антитела. Направлены на удаление антигенов, не свойственных человеку. Используется Тисабри.
При обострении
При обострении используются глюкокортикостероидные препараты. Это Дексаметазон, Преднизолон. Может внутривенно вводиться метилпреднизолон.
Одновременно назначается аскорбиновая кислота – она участвует в синтезе глюкокортикостероидов. Этисизол ведет к активизации гипофиза и увеличению содержания гормона в крови.
В качестве альтернативы вводятся внутривенно иммуноглобулины, или проводится плазмаферез. Последний способ направлен на очистку крови от антител и токсинов.
Для уменьшения яркости симптоматики назначают антидепрессанты. К этой группе относят Амитриптилин, Флуоксетин. Их назначение – регулировка содержания и баланса нейромедиаторов, в частности, дофамина, серотонина и норадреналина.
Применяются противосудорожные лекарства. Они уменьшают судорожные явления и болевые ощущения. Некоторые из них одновременно оказывают седативное воздействие. Используется Фенобарбитал, Ацедипрол, Амизепин.
Миорелаксанты снижают напряжение мышечной ткани, устраняют спазмы. Используется Мидокалм, Баклофен.
Улучшению мыслительной деятельности, памяти, внимания способствуют ноотропные препараты. Одновременно они оказывают успокаивающее воздействие. Препараты: Ноотропил, Пантогам, Глицин.
Дополнительно назначаются лекарства для снятия головокружения, недержания, запоров.
В последнее время применяются альтернативные методы лечения. Они включают использование стволовых клеток, иммуносорбцию.