Менингококковая инфекция является одним из самых тяжелых среди острых инфекционных заболеваний организма. Клинически, подобная патология может проявляться по-разному, однако в любом случае будет довольно-таки опасной.
Опасность заключается в очень быстром, буквально молниеносном развитии недуга, которое способно спровоцировать летальный исход или серьезнейшие осложнения. Подробней именно о сущности менингококковой инфекции, ее проявлении и особенностях поговорим сегодня. Интересно? Тогда обязательно дочитайте приведенный ниже материал до конца.
Характеристика патологического синдрома
Тяжелая патология, сопровождающаяся воспалительным процессом оснований спинного или/и головного мозга. Различают несколько типов тканей: твердые и мягкие. В зависимости от места нахождения поражения выделяют следующие виды болезней:
- лептоменингит – встречается чаще всего, при данной форме недуга травмируются мягкие ткани,
- пахименингит – поражение твердых оболочек «серого вещества», диагностируется у 2% пациентов из 100,
- панменингит – воспаление всех тканей головного мозга.
В медицине при диагностике менингита различной формы инфекционного заболевания понимают поражение только мягких оболочек «серого вещества». Это одна из самых серьезных патологий, провоцирующих развитие осложнений, нарушение умственного развития, стойкую нетрудоспособность.
Осложнения
Осложнения менингококкового менингита следующие:
- отек головного мозга, вплоть до комы;
- токсический шок, который проявляется отказом систем организма – почек, печени, легких, сердца, наличие отклонений в работе хотя бы одной их систем нужны реанимационные мероприятия;
К менее опасным осложнениям, которые не угрожают жизни и развиваются при благоприятном прогнозе, относят:
- нарушения зрения и слуха;
- парезы и параличи;
- нарушение когнитивности;
- инвалидность.
Формы инфекционного заболевания
До создания антибиотиков риск летального исхода достигал 95%. Использование препаратов пенициллинового ряда позволило уменьшить процент смертности.
В современной медицине для лечения менингококка применяют синтетические медикаменты, предотвращения многих форм недуга используются специальные вакцины от самых распространенных возбудителей – гемофильной палочки, менингококка и пневмококка.
К инфекционной форме заболевания относят:
- Менингококковый менингит. Диагностируется у малышей, подростков и молодых людей. Менингококковая инфекция передается от носителей палочки или больных.
- Гемофильный тип болезни. Данная форма менингита чаще всего встречается у грудничков, детей до 5 лет. У взрослых людей речь идет, о вторичном типе инфекции при воспалительном процессе пазух носа и среднего уха.
- Пневмококковый менингит. Развивается, в качестве вторичной инфекции при воспалении иного типа. Диагностируется независимо от возраста, но основную часть пациентов составляют люди после 50 лет, младенцы.
Менингит в качестве инфекционной формы патологии встречается довольно редко, только в единичных ситуациях или во время вспышек, регистрирующихся с периодичностью 10-25 лет.
Симптомы
Инкубационный период менингита составляет от 2 до 12 суток. Через 2-3 дня после заражения появляется острый назофарингит, сопровождаемый высокой температурой. Если бактерии проникают в кровоток, то больной ощущает сильный озноб, головную боль.
Признаки болезни проявляются неодинаково. Некоторые симптомы заболевания могут отсутствовать вовсе. У детей до года признаки менингита развиваются очень быстро. У них наблюдается:
- повышенная температура;
- похолодание конечностей;
- капризность;
- бледность кожных покровов;
- тошнота;
- ломка в конечностях;
- напряжение или выпуклость родничка;
- сыпь, как при сепсисе.
По теме
- Менингит
Чем грозит бактериальный менингит
- Екатерина Николаевна Кислицына
- 26 марта 2020 г.
Септические пятна не возникают при поражении ребенка стрептококками группы В или гемофильной палочкой. При таких типах заболеваний возникает боязнь яркого света, учащенное сердцебиение и проблемы с дыханием.
Взрослые должны бить тревогу при появлении трех основных признаков инфекционного заболевания:
- боли в руках и ногах;
- бледность кожи;
- похолодание конечностей.
Они возникают перед другими проявлениями заболевания – светобоязнью и ригидностью затылочных мышц. Обращение к врачу при первых симптомах заболевания спасет жизнь пациенту и позволит избежать опасных осложнений.
Клиническая картина патологии также включает в себя:
- лихорадку;
- сильные нестерпимые головные боли;
- постоянную рвоту;
- боли в шейном отделе.
Болевой синдром усиливается при напряжении шейных мышц. У детей до года трудно определить заболевание по вышеуказанным симптомам, поскольку они не могут сообщить о своем состоянии. В этом случае родителей должны насторожить бледный вид, вялость и капризность ребенка.
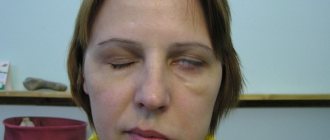
Инфекционная сыпь при менингите выглядит, как яркие пятна пурпурного цвета. По внешнему признаку они схожи с синяками. Возникновение пятен на коже говорит о серьезном течении патологии, которая требует немедленной терапии.
Пути передачи менингококковой палочки
Первичное поражение оснований мозга как инфекционная болезнь развивается под воздействием патогенных бактерий. Микроорганизмы и вирусы, провоцирующие появление менингита, передаются разными способами:
- воздушно-капельным путем: возбудитель выделяется со слизью при чихании и кашле, слюной,
- контактным способом: при непосредственном взаимодействии с пациентом или носителем вируса, использование общих предметов обихода, средств гигиены, полотенец, посуды,
- фекально-оральным путем при несоблюдении личной гигиены: приеме еды грязными руками, потреблении необработанных фруктов и овощей,
- гематогенным способом: возбудитель заболевания разного происхождения переносится через плазму крови, далее инфекция распространяется по всему организму к оболочкам «серого вещества»,
- лимфогенным путем: инфекция растекается по всем органам через лимфу,
- плацентарным: при внутриутробном формировании и прохождении «провокатора» воспалительного процесса через плаценту, а также инфицировании в путях во время родовой деятельности или проникновении агента из амниотического вещества к плоду,
- оральным способом: при проглатывании зараженной менингококковой палочкой воды (во время плавания в бассейнах, водоемах, употребление некипяченой жидкости).
Происхождение инфекционной патологии
Кроме менингококка, возбудителем менингита может быть пневмококк или туберкулезная палочка. Зачастую инфекция переходит на оболочки человеческого мозга из-за неадекватного лечения определенных патологий:
- Гайморита.
- Краснухи.
- Свинки.
- Остеомиелита костей.
- Отита.
Среди взрослых пациентов заболеванию подвержены мужчины 20-30 лет. Распространенной причиной воспаления основания «серого вещества» в этом возрасте является пренебрежительное отношение к своему здоровью.
Представительницы слабого пола подвержены менингококковой инфекции меньше, но во время беременности опасность патологического процесса увеличивается из-за ослабления защитных сил организма. Лучшая профилактика недуга – своевременная санация, вакцинация, лечение болезней воспалительного происхождения, ограничение контактов.
Признаки инфекционного заболевания
После контакта с носителем менингококковой палочки и возможного заражения, симптоматика воспалительного процесса, дает о себе знать только через некоторое время. Период инкубации заболевания может отличаться своей продолжительностью, в зависимости от возрастной категории и общего состояния здоровья, но в основном он длится 1-7 дней.
Менингококковый вирусный менингит и его симптомы, проявляются следующим образом:
- приступами мигрени,
- менингит сопровождается высокой температурой до 40 градусов, ознобом, лихорадочным состоянием,
- повышенной чувствительностью к раздражающим факторам: тактильным, звуковым, световым,
- галлюцинациями, спутанностью сознания, головокружением, вплоть до состояния комы,
- потерей аппетита, сильной рвотой, чувством тошноты,
- менингит дает о себе знать расстройством стула,
- давлением на глаза, конъюнктивитом, слезотечением,
- болезненностью лимфатических узлов,
- неприятными ощущениями в области тройничного нервного ствола,
- симптоматикой Кернига: невозможно разогнуть нижние конечности в коленях,
- положительной реакцией на признак Брудзинского: бессознательное движение рук, ног при надавливании, наклонах головы,
- менингит проявляется симптоматикой Пулатова: неприятный дискомфорт при постукивании по голове,
- признаком Менделя: при нажатии за ушной раковиной возникают болезненные ощущения.
Постановка диагноза
Диагноз ставится на основании полученных клинических данных. Существуют некоторые клинические признаки, которые считаются наиболее важными.
Например, острое протекание недуга, явные симптомы и повышенная температура, резкое снижение аппетита, плохой сон, неприятные ощущения под веками, слабость во всем теле, чрезмерное возбуждение или же озноб.
Также может проявиться менингеальный синдром, характеризующийся сильной болью в голове, тошнотой, а также ригидностью мышц на затылке.
Методы диагностики и курс терапии
Первоначальное обследование пациента заключается в выявлении клинических признаков менингита и наличия определенных высыпаний. Для верной диагностики, которая даст возможность установить наличие определенного типа возбудителя, необходимо сдать анализ на бактерии, пункцию ликвора, изучить слизистую носоглотки.
Менингококковый вирусный менингит лечение, которого проводиться только в условиях стационара требует особого внимания со стороны медиков. Чем быстрее пациент обратится к доктору, тем больше у него шансов на выздоровление и отсутствие возможных проблем в будущем. Методы, сроки терапии зависят от формы, тяжести патологии, а также наличия сопутствующих болезней.
Лечение менингита заключается в следующих принципах:
- больному выписываются антибиотики – в/в и в/м,
- осуществляется дезинтоксикационное лечение менингита,
- жизненно важные функции организма поддерживаются с помощью витаминов группы B, аскорбинки, кокарбоксилазы,
- возможно использование плазмозаменителей, глюкокортикоидов,
- для предотвращения отека мозга при менингите, назначаются мочегонные средства,
- по медицинским показаниям выписываются медикаменты для повышения АД, осуществляется кислородотерапия.
Менингококцемия – это генерализованная форма инфекции менингококкового происхождения, характеризующаяся бактериемией с массовой гибелью болезнетворных микроорганизмов, проявляющаяся симптомами запущенной септицемии с тромбогеморрагическим синдромом и токсическим шоком. Этот вид заболевания требует особого и длительного лечениятакже как и менингококкемия.
Этиологическое лечение
Его применяют для устранения генерализованных форм болезни, и чаще всего оно формируется на антибиотиках в основном на базе солей бензилпенициллина. Это могут быть как натуральные, так и полусинтетические средства. Не менее эффективны Ампициллин и Оксациллин, а также Левомицетин. Суточная доза базируется на весе больного. Обычно хватает 5-9 дней, чтобы терапия дала положительный результат.
После ряда клинических испытаний было установлено, что антибиотики из группы тетрациклинов неплохо справляются с менингококковой бактерией. При легких формах болезни могут применять сульфамиды с пролонгированным действием.
Вспомогательные способы терапии
В сочетании с лекарственными средствами, активными в отношении «провокаторов» патологии, назначают симптоматические препараты. К ним относятся:
- Лекарства против отечности при менингите: «Маннитол», средство «Фуросемид».
- Противосудорожные препараты: «Фенобарбитал», лекарство «Реланиум», «Седуксен».
- Дезинтоксикационные способы лечения менингита: инфузии электролитов, кристаллоидов, коллоидов.
- Ноотропы.
В зависимости от развития патологического процесса или появляющихся осложнений лечение менингококкового менингита может включать коррекцию сопутствующих заболеваний: сердечно-сосудистой, надпочечной, дыхательной недостаточности.
Патогенетическое лечение
В основе этой терапии лежит борьба с отравлением организма, для этого используют:
- Раствор глюкозы, Рингера, поливинилалкоголь, поливинилпирролидон, декстран, плазму и альбумин.
- Мочегонные средства, чтобы исключить отечность мозга. Обычно это Фуросемид, Лазикс.
- Витаминные комплексы, состоящие из витаминов С, В1, В2, В6, глутаминовой кислоты и кокарбоксилазы.
- При тяжелой форме болезни применяют гормоны глюкокортикостероидного типа.
- Оксигенотерапию.
- Ультрафиолетовое облучение крови.
- При возникновении почечной недостаточности, которая приводит к токсемии и шоку, осуществляют гемодиализ.
Чего ожидать пациенту после болезни
Менингит – опасная патология, как в процессе заражения оболочек «серого вещества», так и возможными последствиями.
К осложнениям инфекционной болезни относят:
- проблемы со слухом,
- приступы эпилепсии,
- эндокардит,
- артрит гнойного характера,
- плохая свертываемость плазмы крови,
- отставание в умственном развитии,
- перепады настроения, чрезмерная возбудимость,
- при инфицировании в младенческом возрасте возможно развитие гидроцефалии.
От своевременности лечения менингита зависит жизнь больного. При первых симптомах нужно срочно посетить доктора или вызвать бригаду СМП. Если признаки патологии появляются у малыша, диагностика должны быть выполнена как можно быстрее, – при быстром течении недуга у детей счет идет на минуты, от этого будет зависеть, поможет терапия или нет.
Как предотвратить воспалительный процесс
Надежных способов, которые помогут защитить малыша от заболевания, не существует. Эффективная вакцина против менингита еще не создана. При первых симптомах патологии лучше сразу же обратиться к доктору, а не заниматься самолечением.
Неспецифические методы защиты от менингита:
- Ограничить общение малыша с потенциальным носителем вируса.
- Во время эпидемии лучше надевать медицинскую повязку при нахождении в общественных учреждениях, муниципальном транспорте.
- Тщательно мыть ребенку руки после улицы.
- Не следует посещать города, где отмечена вспышка эпидемии.
- Избегать купания в открытых водоемах.
Придерживаясь этих простых советов, можно уменьшить вероятность инфицирования. Но не стоит забывать, что период инкубации у менингита зависит от типа возбудителя и может длиться от ½ суток до 35-ти дней. При первых тревожных признаках воспалительного процесса лучше сразу же посетить врача.
Прогноз для больного после перенесенной патологии
При быстрой, правильной диагностики болезни и эффективной терапии менингококковый менингит не может причинить вреда большинству жизненно важных систем, органов, – никаких необратимых последствий в этой ситуации не будет. Но в некоторых случаях пациент утрачивает зрительные функции и слух, на время он может быть прикован к постели.
Большое количество смертельных исходов при воспалении оболочек «серого вещества» отмечается только при стремительном течении менингококцемии. В других случаях необратимые последствия отмечаются только у 1% пациентов, но иногда может развиться эпилепсия или гидроцефалия.
Если инфекционную патологию перенес ребенок, за ним постоянно наблюдают врачи, он находится некоторое время на диспансеризации – 2 года. При неадекватной терапии или неправильной диагностике недуга у больного зачастую возникает рецидив через 1-4 недели после окончания курса лечения.
Не следует самостоятельно пытаться избавиться от менингита, только своевременное обследование и правильная терапия позволят сохранить здоровье ребенку и предотвратить развитие тяжелых последствий.