Этиология
Парез лицевого нерва может выступать в двух качествах – самостоятельная нозологическая единица, и симптом уже прогрессирующей в теле человека патологии. Причины прогрессирования недуга различны, поэтому исходя из них его классифицируют на:
- идиопатическое поражение;
- вторичное поражение (прогрессирующее вследствие травматизации или же воспаления).
Парез лицевого нерва
Наиболее частой причиной пареза нервного волокна в лицевой области становится сильное переохлаждение головы и околоушной области. Но также спровоцировать недуг могут следующие причины:
- полиомиелит;
- патогенная активность вируса герпеса;
- паротит;
- респираторные патологии верхних воздухоносных путей;
- травмы головы различной степени тяжести;
- поражение нервного волокна при отите;
- поражение нервного волокна при проведении хирургического вмешательства в лицевой области;
- сифилис;
- туберкулёз.
Нередко тройничный нерв повреждается при совершении различных стоматологических манипуляций. К примеру, удаление зубов, резекция верхушки корня, вскрытие абсцессов, лечение корневых каналов.
Причины развития состояния
Очень частой причиной является неврит или воспалительный процесс нерва. Он может сдавливаться при прохождении по родовым путям или при неправильно наложенных акушерских щипцах, длительном нахождении головки в плоскости малого таза. Причиной могут быть инфекционные патологии, перенесенные при беременности, или переохлаждение, которое может стать не только причиной воспаления, но и инфекций.
Причиной способно стать оперативное вмешательство по поводу другой патологии. Очень серьезным состоянием является отит или воспаление уха. Опасно среднее расположение отита, при котором может произойти воспаление лицевого нерва. Инфекция по клетчатке, окружающей нерв, приводит к его воспалению и отеку в канале височной кости, в которой он проходит.
Еще одной причиной, на которую стоит обратить внимание, является врожденный сифилис. Также парез может быть результатом паротита, ведь нерв проходит в толще ткани околоушной слюнной железы и делится на пять ветвей. Причиной может стать перенесенный полиомиелит сразу после появления на свет. Причиной же поражения по центральному типу будет только черепно-мозговая травма, полученная при родах.
Симптомы патологии
Поражение лицевого нерва вызывает нарушение прохождения нервных импульсов. Это выливается в нарушение главной функции лицевого нерва – обеспечение двигательной активности мимических мышц. Так как паралич лица часто поражает лишь одну сторону лица, то характерные симптомы – это затруднение подвижности мышц в пораженной области.
Паралич характеризуют следующие симптомы:
- опущение уголков рта и разглаживание носогубной складки на пораженной части лица;
- пациент не может полностью закрыть глаз;
- развиваются нарушения естественного увлажнения глаза – слезной жидкости либо недостаточно, либо через чур много;
- развиваются трудности с пережевыванием пищи из-за ослабления мышц вокруг рта;
- громкие звуки вызывают дискомфорт;
- больной не может нахмурить лоб.
В зависимости от выраженности асимметрии лица, различают легкую, среднюю и тяжелую степень паралича. При легкой форме болезни наблюдается легких перекос уголков рта, двигательная активность мышц лица затруднена, но не парализована полностью.
Для заболевания средней тяжести характерно усугубление симптомов. Нижняя часть лица неподвижна, но двигательная активность в области бровей еще присутствует.
Для тяжелой формы характерно видимое нарушение симметричности лица, отмечается существенный перекос больной стороны по отношению к здоровой. Двигательная активность мышц полностью отсутствует, больной не может управлять мимикой.
Парез ветвей лицевого нерва возникает под негативным влиянием самых разнообразных причин.
- На первом месте находится идиопатический, то есть первичный парез, развивается он после сильного переохлаждения одной части головы или околоушной области.
Причиной этой формы неврита становятся и перенесенные респираторные заболевания верхних дыхательных путей. Переохлаждение головы можно получить сидя под кондиционером, при поездках в транспорте с открытым окном. - На втором месте среди причин парезов ставят отогенную невропатию – нерв поражается при отитах и во время операций.
- Самой редкой причиной считается негативное влияние вируса герпеса, возможно развитие парезов при туберкулезе, сифилисе, паротите и полиомиелите.
При всех перечисленных причинах возникает воспалительный процесс, также парез может развиться под влиянием нарушения в кровоснабжении лица. Это происходит при ишемических инсультах, резком повышении артериального давления, при сахарном диабете, рассеянном склерозе.
Двигательная и чувствительная функция лицевого нерва может быть нарушена при стоматологических манипуляциях и травмах.
Неврит лицевого нерва у детей
- Слабость мышц лица: односторонний процесс приводит к слабости мимических мышц одной половины лица.
При этом одна половина лица остается неподвижной, либо движения мышц замедлены: - отставание уголка рта при разговоре, улыбке; асимметричность улыбки;
- лагофтальм: при произвольном закрывании глаза всегда остается полоска глаза, не прикрытая веком.
При длительном существовании лагофтальма возможно развитие язв и эрозий (дефектов) роговицы глаза; - раздувание щеки во время сна: это связано со снижением тонуса и слабостью мышц щеки, которая пассивно раздувается при выдохе во время сна.
- Нарушение слезоотделения: слезотечение: при этом край нижнего века может быть немного вывернутым наружу. Возникновение слезотечения связано как со снижением тонуса круговой мышцы глаза, так и с повреждением нервных путей, отвечающих за иннервацию слезных желез;
- сухость глаз, отсутствие выделения слез.
- Нарушение слуха: снижение слуха;
- гиперакузия: при этом каждый слышимый звук воспринимается с особым металлическим оттенком. Возникновение этого симптома связано с нарушением иннервации стременной мышцы, фиксирующей слуховые косточки от излишних колебаний при восприятии звуковой волны барабанной перепонкой.
- Снижение вкусовой чувствительности задней 2/3 слизистой языка.
В зависимости от причины возникновения выделяют следующие формы невропатии лицевого нерва:
- травматическую: вызвана травмой (чаще всего на внечерепном участке, хотя возможна и при переломах костей внутри черепа). В частности, невропатия лицевого нерва зачастую может быть связана с получением травмы при родах, а также следствием пережитого при родах кислородного голодания (гипоксия плода);
- инфекционную: нередко связана с переохлаждением, вирусной инфекцией (чаще герпетической, проявляющейся пузырчатыми болезненными высыпаниями на коже лица), а также с респираторными инфекциями (например, при гриппе – вирусном заболевании, поражающем преимущественно дыхательную систему, с развитием интоксикации (проявляется ознобом, головной болью, слабостью));
- ишемическую: при нарушении кровоснабжения ствола лицевого нерва;
- компрессионную: развивается при сдавлении опухолевыми процессами внутри черепа.
В зависимости от причин, вызвавших поражение лицевого нерва, различают следующие формы неврита (или невропатии) лицевого нерва:
- инфекционная невропатия: вызванная инфекциями (например, вирусом герпеса, поражающим нервные узлы и проявляющим свое действие в виде образования мелких пузырьков на коже);
- ишемическая невропатия: следствие нарушения кровообращения в лицевом нерве (например, при воспалении шилососцевидной артерии, кровоснабжающей лицевой нерв);
- компрессионная невропатия: следствие сдавления нерва в костном канале лицевого нерва или при выходе из вещества головного мозга (в мостомозжечковом углу).
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
- Врач невролог поможет при лечении заболевания
Записаться к врачу неврологу
- Анализ жалоб и анамнеза заболевания: как давно появилась слабость мышц лица, сухость глаз или слезотечение, нарушение вкусовой чувствительности языка;
- были ли получены какие-либо травмы лица или головы в период, предшествующий развитию указанных жалоб;
- были ли ранее эпизоды подобного расстройства;
- болел ли пациент до возникновения указанных жалоб какой-либо ЛОР-патологией (особенно воспаление внутреннего и среднего уха, слюнной железы);
- не было ли до появления этих жалоб пузырчатых болезненных высыпаний на коже лица, туловища.
- Неврологический осмотр: оценка силы мимических мышц, наличия расстройств слезоотделения (сухость глаза или, напротив, слезотечение).
- Консультация детского отоларинголога: оценка слуха, осмотр и пальпация околоушной слюнной железы.
- КТ (компьютерная томография) и МРТ (магнитно-резонансная томография) головы: позволяет послойно изучить строение головного мозга, выявить патологические процессы на любом из участков лицевого нерва (особенно внутриканальцевую часть).
- Возможна также консультация педиатра, детского нейрохирурга.
- Обезболивающие препараты.
- Противоотечные препараты (диуретики).
- Витамины группы В, а также А, С.
- Гормональные препараты (стероидные).
- Препараты, улучшающие кровоснабжение тканей и улучшающие текучесть крови (антиагреганты, улучшающие реологию крови).
- Физиолечение: ультравысокочастотные токи, магнитотерапия, ультразвук с гормональными препаратами.
- Нейротрофики: препараты, улучшающие восстановление нервной ткани.
- Контрактуры мимических мышц: при длительном бездействии мышц происходит их стягивание и отвердевание, что приводит к полной невозможности их движений.
- Синкинезии: при восстановлении нерва нервные волокна прорастают неправильно, что приводит к необычным комбинациям движений мимических мышц (например, при зажмуривании глаз поднимаются уголки рта).
- Стойкий неврологический дефект: постоянная слабость в мышцах лица.
- Сбалансированное и рациональное питание (употребление в пищу продуктов с высоким содержанием клетчатки (овощи, фрукты, зелень), отказ от консервированной, жареной, острой, горячей пищи).
- Частое дробное питание (5-6 раз в день небольшими порциями).
- Закаливание.
- Ежедневные прогулки на свежем воздухе.
- Ношение теплой одежды в холодное время года, укутывание шеи шарфом.
Источник: https://lookmedbook.ru/disease/nevrit-licevogo-nerva/children
| Полиомиелитоподобные заболевания — полиэтиологичная группа острых инфекционных заболеваний, клинически сходных с легкими паралитическими формами полиомиелита. Их связывают с энтеровирусами Коксаки А и В, ECHO, вирусами паротита, простого герпеса, аденовирусами. Приблизительно у половины больных этиологический фактор остается невыясненным. Заболевания чаще спорадические. Однако вирусы Коксаки группы В могут вызывать эпидемические вспышки. До проведения массовых вакцинаций против полиомиелита и сплошных вирусологических и серологических обследований больных эти формы патологии регистрировались как полиомиелит. По клиническим проявлениям полиомиелитоподобные заболевания трудно разграничить от легких форм полиомиелита, наблюдаемых у привитых детей. Клиническая картина характеризуется парезами единичных групп мышц, обратимостью патологических изменений, отсутствием воспалительных изменений в ликворе. Больные с преходящими парезами составляют около 90%. Для инфекции, вызванной вирусом Коксаки В-5, характерны выраженные общеннфекционные симптомы, а также миальгия, герпетическая ангина. При вирусных инфекциях ЕСНО-2, ЕСНО-11, ЕСНО-6 и Коксаки А-4 описаны спинальные и бульбарно-спинальные формы с летальным исходом. Вирусологические и серологические исследования позволяют разграничить отдельные формы заболеваний внутри этой группы. Как и при легкой спинальной форме полиомиелита, полиомиелитоподобные заболевания следует отличать от очагового миелита, мононевритов, заболеваний опорно-двигательного аппарата, рахита. |
Разновидности
Клиницисты выделяют три разновидности пареза тройничного нерва:
- периферический. Именно эта разновидность диагностируется чаще всего. Проявиться она может как у взрослого человека, так и у ребёнка. Первый симптом периферического пареза – сильный болевой синдром за ушами. Как правило, он проявляется с одной стороны головы. Если в это время провести ощупывание мышечных структур, то можно выявить их слабость. Периферическая форма недуга обычно является следствием прогрессирования воспалительных процессов, провоцирующих отёк нервного волокна. Как следствие, посылаемые мозгом нервные импульсы не могут полноценно проходить по лицу. В медицинской литературе периферический паралич также именуют параличом Белла;
- центральный. Эта форма недуга диагностируется несколько реже, чем периферическая. Протекает она очень тяжело и трудно поддаётся лечению. Может развиться как у взрослого, так и у ребёнка. При центральном парезе наблюдается атрофия мышечных структур на лице, вследствие чего все, что локализуется ниже носа, обвисает. Патологический процесс не затрагивает лоб и зрительный аппарата. Примечательно то, что вследствие этого больной не теряет своей способности различать вкус. При проведении пальпации можно отметить, что мышцы пребывают в сильном напряжении. Центральный парез не всегда проявляется односторонне. Не исключено и двустороннее поражение. Основная причина прогрессирования недуга – поражение нейронов, локализующихся в мозге;
- врождённый. Парез тройничного нерва у новорождённых диагностируют редко. Если патология протекает в лёгкой или средней форме тяжести, то ребёнку врачи прописывают массаж и гимнастику. Массаж лицевой области поможет нормализовать работу поражённого нервного волокна, а также нормализует кровообращение в данной области. При тяжёлой степени массаж не является эффективной методикой лечения, поэтому врачи прибегают к операбельному вмешательству. Только такой способ лечения позволит восстановить иннервацию лицевой области.
Причины и методы лечения пареза лицевого нерва
Неврологическим заболеваниям часто уделяется мало внимания: иногда потому, что симптоматика не выражена, а иногда потому, что она кажется незначительной. Парез лицевого нерва связан с нарушением, при котором мимические мышцы функционируют неправильно или не функционируют вообще и наблюдается существенное ограничение подвижности.
О заболевании
Парез лицевого нерва — заболевание нервной системы, характеризующееся снижением способности мимических мышц к движению.
Оно чаще всего является осложнением ОРВИ, возникает и развивается неожиданно и стремительно — всего за несколько дней. В МКБ-10 имеет шифр G51.
При этом диагнозе существенны внешние проявления: асимметрия лицевых мышц, рта во время разговора, сложность при открывании и закрывании глаз, невозможность нахмурить лоб.
Одна единственная причина пареза — нарушение работы тройничного нерва, а вот пусковых механизмов у заболевания достаточно.
Что касается статистики, у болезни нет «целевой аудитории». Она появляется и у мужчин, и у женщин, и даже встречается у новорожденных детей, являясь врожденной. Распространенность заболевания — 20 человек из 100 тысяч. Чаще на прием к неврологу с этим недугом обращаются пациенты старше 40 лет.
Лицевой нерв отвечает за двигательную и чувствительную функции лица, иннервацию слезной и слюнной желез, чувствительность вкусовых сосочков на языке, чувствительные волокна верхнего слоя лица. При его поражении нервные импульсы могут поступать в меньшем объеме — тогда говорят о легкой степени пареза. При тяжелой степени лицо выглядит, как маска, и нервные импульсы не проходят вообще.
Симптомы
Заболевание имеет характерные признаки:
- Сглаживание лба и носогубной складки;
- Односторонний вялый парез мимической мускулатуры с асимметрией лица;
- Неспособность улыбаться;
- Опущение угла рта с ограничением его функции;
- Непостоянные движения нижней губы;
- Нависание брови со стороны паралича;
- Расширенная глазная щель с висящим нижним веком и неполным закрыванием глаза.
Периферический парез
Наиболее распространенный вид заболевания, который встречается и у детей, и у взрослых. Первым симптомом периферического пареза является сильная внезапная боль за ушами, обычно с одной стороны. При диагностике врач ощупывает мышечные структуры и фиксирует их слабость.
Справка! Этот вид пареза чаще возникает после перенесенных воспалительных процессов, из-за которых нервное волокно отекает, и импульс не может в полной мере двигаться по лицу. В медицине его еще называют параличом Белла.
Центральный парез
Эта разновидность встречается реже, но протекает очень тяжело и болезненно, тяжело поддается лечению.
Для центрального пареза свойственна атрофия мышцлица, из-за чего вся его нижняя часть (все, что ниже носа) обвисает, но способность различать вкус сохраняется.
Лоб и зрительный анализатор при этом остаются неизменными. Диагностика показывает излишнюю напряженность мышечного аппарата.
Заболевание встречается в любом возрасте и может затрагивать и одну, и обе стороны лица. Причиной этой патологии выступает поражение нейронов мозга (травма, последствие неудачного хирургического вмешательства, опухоли).
Врожденный и приобретенный парез
Лицевой парез встречается и у детей. Несмотря на опасность заболевания, в раннем детстве восстановить его функциональность легче и быстрее, чем в зрелом возрасте.
Парез нерва лица у ребенка может быть врожденным и приобретенным. Чаще он развивается вследствие неврита тройничного нерва, или его воспаления.
У новорожденных частота развития врожденного пареза не превышает 0,1-0,2%, и в большинстве случаев это связано с родовой травмой (применение щипцов при родах, вес плода выше 3,5 кг и т.д.).
Если речь идет о врожденной патологии, от нее избавиться очень тяжело — почти невозможно. Применяется экстренное оперативное вмешательство, чтобы определить, есть ли вообще реакция нерва на стимуляцию.
Если реакция есть, значит причина пареза — родовая травма, и тогда шансы выздоровления заметно возрастают. В противном случае делается вывод о врожденной аномалии лицевого нерва, и его восстановление делается невозможным.
Фото
Ознакомьтесь далее с фото пареза лицевого нерва:
Причины
Парез лицевого нерва может развиться как первичное заболевание и как вторичное — симптомом воспалительного процесса.
Самая распространенная причина — неврит, или воспаление нерва. Он может иметь неинфекционную и инфекционную (герпес, например) природу. Как правило, пусковым механизмом становится сильное переохлаждение.
Парез в некоторых случаях бывает от нарушения кровоснабжения лицевого нерва или центров коры головного мозга, а также опухолью или травмой нерва.
Парез и паралич лицевой мускулатуры наблюдается при:
- сахарного диабета и других эндокринных нарушений;
- инсульта;
- некачественными приемами терапии при атеросклерозе;
- рассеянном склерозе;
- оториноларингологических заболеваниях;
- стоматологических травмах;
- травмы головы;
- осложнением ОРЗ;
- отита;
- герпеса;
- сифилиса;
- туберкулеза;
- полиомиелита;
- паротита.
Парез лицевого нерва появляется на фоне инфекций верхних дыхательных путей и их осложнений, после перенесенных операций ушной или носовой полостей, при опухолях вблизи тройничного нерва, токсическом отравлении. Парез полностью поддается лечению, если больной вовремя обратился за помощью.
Лечение
Эффективность терапии при парезе лица во многом зависит от стадии заболевания. Чем скорее больной обратился за помощью, тем выше вероятность быстрого и качественного лечения.
Когда заболевание принимает хронический характер, лечить и восстановить нормальную работу нерва уже почти невозможно.
При остром течении применяют комплексный подход, который включает в себя медикаментозную терапию, физиотерапию, массаж и оздоровительную гимнастику. Лечение болезни у детей и новорожденных проходит по той же схеме, что и у взрослых.
Нельзя заниматься лечением пареза лица в домашних условиях. Это возможно только после того, как врач проведет все необходимые процедуры.
Медикаменты
В острый период необходимо избавиться от признаков и симптомов заболевания и заняться восстановлением нервных клеток. Применяются следующие методы:
- Обезболивание путем приема таблеток или инъекций (анальгетики и смазмолитики);
- Прием средств против отека;
- При средней и тяжелой степенях назначаются кортикостероиды;
- Прием сосудорасширяющих препаратов;
- В отдельных случаях рекомендуется прием легких успокаивающих препаратов, благодаря которым также снимается мышечный спазм;
- Прием витаминов группы В;
- При поражении зрительного аппарата назначаются капли искусственной слезы, которые увлажняют слизистую и препятствуют проникновению инфекции;
- При обнаружении вторичных признаков назначаются индивидуальные медикаменты.
При полном разрыве лицевого нерва требуется хирургическое вмешательство. Операции проводят при травмировании или врожденной аномалии с одним лишь условием, что проведены они должны быть не позже чем через год после начала болезни. В противном случае мышцы лица полностью атрофируются.
Важно! Если произошел разрыв нерва, его сшивают. При врожденной патологии применяется метод аутотрансплантации. Трансплантат изымают из ноги пациента, располагают в поврежденной части лица, скрепляя со здоровым нервом противоположной стороны лица.
Массаж
При парезе массаж рекомендуется совмещать с оздоровительной гимнастикой. Он выполняется пациентом самостоятельно в домашних условиях и не требует особой подготовки, кроме мытья рук.
Все манипуляции должны осуществляться медленно, мягко, поверхностно, чтобы на коже не оставались следы от рук. Лечебный массаж лица делается сверху вниз, т.е. двигаться надо ото лба в область подбородка:
- Легкие движения по лбу;
- Массаж области глазниц с закрытыми глазами, опущенными вниз. Глаза закрываются ладонью (областью 2,3 пальцев), и начинается движение от внутреннего угла глаза к уху;
- Массаж носа: двигаться от крыльев носа в сторону ушей;
- Массаж рта и околоротовой области: движения рук должны начинаться в середине рта и заканчиваться в углу челюсти (под ушами);
- Массаж подбородка, шеи;
- Круговые движения головы и наклоны;
- Массаж всегда должен заканчиваться гимнастикой.
ЛФК
Упражнения при парезе лицевого нерва помогает улучшить кровообращение шеи и головы, расслабляет мышцы здоровой стороны лица и стимулировать мышцы пораженной стороны.
При выполнении гимнастики важно соблюдать правила:
- Задействовать только нужные группы мышц, остальные должны находиться в состоянии покоя;
- Стремиться к качеству выполнения упражнений, а не их количеству;
- После каждого упражнения делать небольшой перерыв;
- Перед выполнением упражнение следует проделать мысленно: это дополнительно стимулирует нервную систему;
- Можно постараться рассмешить пациента, чтобы в это время здоровую сторону лица он придерживал рукой. Это способствует восстановлению улыбки;
- ЛФК можно дополнять ДЭНАС-терапией и Су-джок-терапией.
Предлагаем Вам ознакомиться с полезным видео о том, как делать гимнастику лица:
Прогноз
Сложно оценить прогноз при парезе лицевого нерва, т.к. эффективность терапии зависит от многих факторов: от стадии и причины заболевания, от продолжительности, от своевременности обращения, от компетентности врача и добросовестности пациента.
Если заболеванию не больше 3-х месяцев, вероятность благоприятного исхода 75%. При более длительном течении заболевания шансы на успешное выздоровление снижаются.
Также есть зависимость между успешностью лечения и локализацией повреждения: прогноз более оптимистичен, если поражение лицевого нерва произошло на его выходе из черепа.
Вывод
Когда после перенесенной простуды вдруг начинает «отдавать» в ухо, болеть или ощущаться дискомфорт в околоушной области, нельзя заниматься самолечением. При обнаружении первых же признаков пареза (сложность в открывании глаз, опущение уголка рта) необходимо обратиться к невропатологу. Действенное лечение возможно только при быстром реагировании и диагностике.
Парез у младенцев
Парез лицевого нерва у новорожденного может быть врожденной патологией у младенца. В этом случае болезнь обусловлена либо родовой травмой, либо инфекционными заболеваниями, перенесенными матерью в период вынашивания ребенка.
Нередко паралич лицевых мышц наблюдается при осложненных родах, когда на голову ребенка накладывались щипцы, либо проводилась вакуумная экстракция.
Характерным внешним проявление пареза у новорожденных является ослабление одной стороны рта. Губы ребенка при этом опущены, кормление затрудненно.
Как правило, исправить ситуацию у младенцев можно с помощью массажа. При своевременно лечении паралич излечивается полностью, двигательные функции мышц лица восстанавливаются, а риск развития каких-либо осложнений минимален.
Врожденный парез лицевого нерва у новорожденных, не обусловленный родовой травмой, лечится, в зависимости от степени поражения нерва. При заболевании легкой и средней тяжести выздоровление достигается путем массажа и медикаментозной терапии, однако при тяжелом парезе может понадобиться хирургическое вмешательство.
Неврит у детей причины, симптомы, методы лечения и профилактики
Неврит подразумевает воспалительный процесс нервного окончания. У детей чаще диагностируют поражение лицевого или слухового нерва. Причины и симптомы заболевания отличаются в зависимости от возраста ребёнка. При любой форме неврита требуется консультация врача для своевременного начала лечения и избежания осложнений.
Причины возникновения
У новорожденных воспаление нервных окончаний развивается после родовой травмы. Может произойти во время утробного формирования плода или при прохождении родовых путей.
В процессе вынашивания ребёнка лицевая часть малыша тесно контактирует с костными тканями матери, что вызывает сдавливание нервного окончания и воспаление. Чаще диагностируется односторонний лицевой неврит.
У детей в более старшем возрасте заболевание прогрессирует под воздействием различных факторов:
- частые переохлаждения, сопровождающиеся спазмами мышечных тканей;
- физические повреждения;
- избыточная концентрация сахара в крови;
- новообразования злокачественного или доброкачественного характера;
- осложнения при лечении ротовой полости;
- интоксикация организма;
- поражение аденовирусной инфекцией;
- частые стрессовые ситуации;
- волчанка системного типа;
- заболевания ушного прохода.
Виды невритов у детей
Неврит слухового нервного окончания у детей сопровождается следующей симптоматикой:
- дискомфорт в области уха;
- тошнота;
- приступы головокружения;
- отит слухового нервного окончания;
- гнойные выделения;
- ухудшение работы слухового аппарата;
- нарушенная координация;
- звон в ушах.
При поражении лицевого нерва у новорожденного половина лица у ребёнка сморщена и неподвижна. Разницу заметить проще, когда малыш плачет.
При развитии неврита больной ребёнок прикладывается к груди матери не полностью, часть молока вытекает изо рта.
На поражённой области лица малыш не может закрыть глаз до конца, провоцируется слезотечение. Симптоматика у больных школьного возраста выражена ярче:
- ассиметричное положение мышечных тканей лица;
- нижняя губа опущена;
- во время смеха лицо перекашивается, возникает гримаса оскаливания;
- на поражённой области глаз закрывается не до конца;
- во время приёма пищи часть продуктов остаётся в ротовой полости;
- ухудшается работа вкусовых рецепторов.
При возникновении первых признаков неврита у ребёнка требуется обратиться к неврологу. Врач соберёт анамнез, выявит причину развития заболевания.
Для получения точной информации о расположении воспаления больному назначают электронейромиографию. Ребёнка направляют на анализы каловых масс, крови для выявления микробов и инфекционных заболеваний.
На основе полученных данных доктор составляет курс лечения.
При диагностировании воспаления нервных окончаний у ребёнка лечение подразумевает использование медикаментозной терапии, массажных процедур, курсов физической культуры для восстановления симметрии лицевой области, устранения симптоматики болезни. Перед использованием любых методов народной терапии рекомендуется проконсультироваться с врачом.
Медикаментозное лечение
Лечение направлено на устранение причины возникновения заболевания. Для укрепления иммунной системы, стимуляции кровообращения назначают поливитамины.
Если неврит развился при простудном недуге, больному назначают противовоспалительный препарат. При поражении организма бактериальной инфекцией применяют антибактериальные средства.
Для устранения отёчности и дискомфорта малышу прописывают кортикостероиды.
Массажные процедуры
При большой степени асимметрии лицевой части назначается массаж. Курс лечения начинается через 7 дней после возникновения первых признаков неврита. Объясняется это риском необратимых изменений при более раннем сроке проведения массажных процедур. Самостоятельно трогать поражённую область противопоказано, это увеличивает риск возникновения осложнений.
Лечебная физическая культура
Для ускорения выздоровления больному назначают гимнастику 2 раза в день. Длительность выполнения физических упражнений не должна превышать 15 минут. Схема занятий составляется врачом в индивидуальном порядке, в зависимости от тяжести болезни, особенностей организма больного.
Осложнения
При несоблюдении рекомендаций врача, игнорировании симптомов увеличивается риск ограничения подвижности мышечных тканей, полной атрофии. Асимметрия становится необратимой. При неврите у ребёнка возможно развитие конъюнктивита.
Профилактика неврита у детей
Для уменьшения риска воспалительного процесса нервного окончания у ребёнка требуется соблюдать ряд правил:
- оградить детей от стрессовых ситуаций;
- контролировать рацион питания;
- проводить закаливания для укрепления иммунной системы;
- оградить детей от переохлаждений, одевать их по погоде;
- периодически выезжать на природу.
Источники
- Клиника и диагностика оптических невритов у детей при рассеянном склерозе, Гусева М.Р., 2001
- Клинико-эпидемиологические особенности увеитов у детей, Гусева М.Р., 2004
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Панина Валентина Викторовна
Актриса, заслуженная артистка РСФСР
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
Открыть скан отзыва
Array( [ID] => 107 [~ID] => 107 [CODE] => [~CODE] => [XML_ID] => 107 [~XML_ID] => 107 [NAME] => Панина Валентина Викторовна [~NAME] => Панина Валентина Викторовна [TAGS] => [~TAGS] => [SORT] => 100 [~SORT] => 100 [PREVIEW_TEXT] =>
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
[~PREVIEW_TEXT] =>
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
Источник: https://cmrt.ru/zabolevaniya/nervnoy-sistemy/nevrit-u-detey/
Степени
Выраженность пареза тройничного нерва врачи подразделяют на три степени:
- лёгкая. В этом случае симптомы выражены слабо. Возможно возникновение небольшого перекоса рта на стороне, где локализуется поражение. Больному человеку необходимо прилагать усилия, чтобы нахмурить брови или закрыть глаза;
- средняя. Характерный симптом – лагофтальм. Человек практически не может двигать мышцами в верхней части лица. Если попросить его пошевелить губами или же надуть щеки, то он не сможет выполнить этого;
- тяжёлая. Асимметрия лица выражена очень ярко. Характерные симптомы – рот сильно перекошен, глаз со стороны поражения практически не закрывается.
Признаки и симптомы
Симптомы неврита лицевого нерва отчетливо видны — асимметричность лица трудно спутать или не заметить. Страдает не только лоб и щека, но и глазная щель — она расширяется. Носогубная складка опускается, нижняя губа отвисает.
Наблюдается эффект оскаливания зубов, а во время смеха рот перетягивается в здоровую сторону. Если человек закроет глаза — веки сомкнуться не полностью. Больной теряет способность целоваться и свистеть. Во время приема пищи частицы продуктов застревают в зубах. Может также пострадать язык, что повлияет на вкусовые ощущения.
Виды поражения нерва
Разделяют два вида патологии – центральный парез и периферический.
Для центрального пареза характерно поражение нижних мышц лица. Внешняя асимметрия при этом может отсутствовать. Больной не испытывает трудностей с движением глазами, он может нахмурить или расслабить лоб, однако мышцы вокруг челюсти и щек напряжены, мимика в этой области отсутствует.
Центральный парез встречается редко и обусловлен поражением нейронной сети головного мозга.
В 85% случаев врачи диагностируют периферический парез. Начало развития заболевания характеризуется болевым синдромом за ухом. При прощупывании чувствует вялость и отсутствие тонуса мышц. Как правило, заболевание поражает только одну сторону лица, чем и обусловлена видимая асимметрия.
Причиной периферического пареза является инфекционное заболевание и воспалительный процесс. В результате образуется отек нервных волокон и их дальнейшее пережатие, чем и обусловлен паралич мышц лица.
Диагностика
При возникновении первых признаков неврита у ребёнка требуется обратиться к неврологу. Врач соберёт анамнез, выявит причину развития заболевания. Для получения точной информации о расположении воспаления больному назначают электронейромиографию. Ребёнка направляют на анализы каловых масс, крови для выявления микробов и инфекционных заболеваний. На основе полученных данных доктор составляет курс лечения.
Симптоматика
Симптомы пареза лицевого нерва
Выраженность симптомов напрямую зависит от типа поражения, а также от степени тяжести протекания патологического процесса:
- сглаживание носогубной складки;
- опущение уголка рта;
- глаз со стороны поражения может быть неестественно сильно распахнут. Также наблюдается лагофтальм;
- вода и пища вытекает из приоткрытой половины ротовой полости;
- больной человек не может сильно наморщить лоб;
- характерный симптом – ухудшение или полная утрата вкусовых ощущений;
- слуховая функция может несколько обостриться в первые несколько дней прогрессирования патологии. Это доставляет пациенту очень сильный дискомфорт;
- слезотечение. Особенно ярко этот симптом проявляется во время приёма пищи;
- вытянуть губу в «трубочку» пациент не может;
- болевой синдром, локализующийся за ухом.
Какие существуют разновидности заболевания?
По характеру течения
По характеру течения выделяют 3 типа тригеминальной невралгии:
- Острая. Характеризуется часто возникающими приступами невыносимой боли. Количество приступов в день в редких случаях может доходить 300. Интенсивность болевых ощущений при острой невралгии тройничного нерва усиливается при прикосновении к триггерным точкам (носу, подбородку, виску).
- Подострая. Приступы боли присутствуют, но их интенсивность и частота снижены.
- Хроническая. Болезнь протекает циклично: периоды обострения сменяются периодами ремиссии. Во время ремиссии больной не испытывает острых приступов боли – ощущения имеют менее выраженный ноющий характер. Новое обострение обычно возникает неожиданно без явных причин.
Отдельным пунктом выделяют атипичный характер течения заболевания. При атипичной форме невралгии тройничного нерва болевые ощущения возникают не приступообразно, а имеют постоянный характер.
Сильная ноющая или пульсирующая боль, жжение, зуд – признаки атипичной тригеминальной невралгии.
По причине возникновения
По причине возникновения врачи выделяют первичную и вторичную невралгию:
- Первичная или истинная невралгия вызвана непосредственным воздействием на тройничный нерв – сдавливанием, раздражением или нарушением притока крови.
Первичная невралгия возникает вне зависимости от каких-либо других болезней. - Вторичная невралгия (симптоматическая) – патология, развившаяся на фоне других заболеваний (опухолей, инфекций, воспалений).
По локализации
Разновидности невралгии тройничного нерва по области локализации:
- 1-я ветвь – влиянию подвержены области глазных яблок и век, лоб и верхняя часть спинки носа;
- 2-я ветвь – болевой синдром затрагивает нижние веки, скулы, кончик носа, верхнюю челюсть;
- 3-я ветвь – уязвима нижняя челюсть и ротовая полость.
Чаще всего диагностируют патологию 2-й и 3-й ветви.
Паралич Белла
Выявить нарушения можно в домашних условиях (отметить наличие или отсутствие мимических нарушений и движения мимических мышц), стоит только пройти тест – проследить , выполняются ли движения одинаково с обеих сторон (закрыть глаза; закрыть попеременно сначала один, а потом другой глаз; зажмурить глаза;
В диагностике основное значение имеет проведение исследований по определению уровня и глубины поражения нерва – от этого зависит выработка показаний к оперативному вмешательству, а значит, и успех операции. В набор диагностических процедур входит обязательный визуальный осмотр, определение уровня и порога чувствительности.
инструментальные исследования в виде миографии УЗИ сосудов и при необходимости томография. Только после получения полной информации о локализации и степени поражения нервов и мышц лица, составляется план лечения (восстановительных операций), сутью которого является реинервация пораженных мышечных волокон или транспозиция мышечных волокон.
Оперативное лечение параличей нервов лица проводит Новиков Михаил Леонидович, реконструктивный микрохирург, ведущий специалист в России по вопросам лечения врожденной патологии периферической нервной системы.
Паралич Белла – это нарушение мимической активности лица из-за поражения лицевого нерва. Парез (прозопарез) и паралич Белла имеют схожие симптомы: болезнь поражает одну сторону и характеризуется видимой асимметрией черт лица.
Заболевание сопровождается образованием отека нерва. Причины развития паралича Белла – это переохлаждение, нарушение иммунитета и инфекционные поражения организма.
Это форма пареза свойственна людям старшего возраста и часто является вторичным заболеванием, развивающимся на фоне прогрессирующего атеросклероза, однако дети параличу также подвержены.
Терапия включает прием противовирусных препаратов. В отличие от паропареза лицевого нерва, паралич Белла успешно лечится в девяти случаев из десяти.
Многие интересуются, может ли парез лицевого нерва пройти без лечения? Следует помнить, что это серьезное заболевание чревато потерей мимической функции и ухудшением слуха, поэтому лечить его нужно своевременно.
Парез лицевого нерва, его симптомы и лечение требуют внимания со стороны пациента. Запускать болезнь нельзя.
Причины
Причины поврежденного нерва связаны с такими факторами:
- Травмы – распространенные причины. Причем, травмирование может быть получено как в бытовых условиях, так и при осуществлении стоматологических процедур. Если справа или слева головы получены перелом и трещина в костях черепа, то это угрожает появлением болезни. Меньший вред наносят ушибы.
- Воздействие внешними факторами. Причины неврита кроются в переохлаждении, воспалительных процессах на лице (отит).
- Инфекции и опухоли. Нейропатия лицевого нерва является осложнением паротита. Герпетические патологии также влияют на начало неврита. Опухоли в области нерва оказывают сдавливание, отчего нерв также воспаляется.
Причины недуга могут быть связаны с патологическими изменениями и процессами в головном мозге, полиомиелит оказывает негативное влияние, также склероз и другие болезни. Полинейропатия, затрагивающая другие части тела, может привести к поражению лицевого нерва. Нейропатический синдром в редких случаях имеет отношение к наследственной предрасположенности.
Патогенез и причины связаны с физическими повреждениями нерва. Чтобы понять патогенез, необходимо понять, что на голове человека все органы тесно взаимосвязаны и близко расположены друг к другу. Так, отеки при воспалении в ухе или герпес приводят к давлению на нерв. Инфекционные процессы также разрушительно влияют на структуру нерва. Следовательно, патогенез основан на патологических изменениях формы, размера, нарушении функций и целостности лицевого нерва.
Лечебные мероприятия
Лечить такое заболевание необходимо сразу же, как точно был поставлен диагноз. Своевременное и полноценное лечение залог того, что функционирование нервных волокон лицевой области будет восстановлено. Если же недуг «запустить», то последствия могут быть плачевными.
Лечение пареза должно быть только комплексным и включать в себя:
- устранение фактора, который спровоцировал недуг;
- медикаментозное лечение;
- физиотерапевтические процедуры;
- массаж;
- операбельное вмешательство (в тяжёлых случаях).
Медикаментозное лечение пареза предполагает использование таких фармацевтических средств:
- анальгетики;
- противоотечные лекарственные средства;
- витаминно-минеральные комплексы;
- кортикостероиды. С осторожность назначают, если патология прогрессирует у ребёнка;
- сосудорасширяющие;
- искусственные слезы;
- седативные препараты.
Физиотерапевтическое лечение:
- лампа Соллюкс;
- УВЧ;
- парафинотерапия;
- фонофорез.
Массаж при парезе назначают всем – начиная от новорождённых и заканчивая взрослыми людьми. Этот способ лечения лает наиболее положительные результаты в случае поражения лёгкой степени и средней. Массаж помогает восстановить функционирование мышечных структур. Сеансы проводят спустя неделю от начала прогрессирования пареза. Стоит учесть, что массаж имеет особенности выполнения, поэтому доверить его нужно только высококлассному специалисту.
Техника массажа:
- разминка мышц шеи — следует совершить наклоны головой;
- массаж начинают проводить с шеи и затылка;
- массировать следует не только больную сторону, но и здоровую;
- важное условие качественного массажа – все движения следует проводить по линиям оттока лимфы;
- если мышечные структуры сильно болезненные, то массаж должен быть поверхностным и лёгким;
- места локализации лимфоузлов массировать не рекомендуется.
Лечить патологию следует только в условиях стационара. Только так у врачей будет возможность контролировать состояние больного и наблюдать, если положительная динамика от выбранной тактики лечения. При необходимости план лечения может корректироваться.
Некоторые люди отдают предпочтение средствам народной медицины, но лечить парез только таким образом не рекомендуется. Их можно использовать как дополнение к основной терапии, но не как индивидуальную терапию. В противном же случае последствия такого лечения могут быть плачевными.
Невралгия у ребенка: причины возникновения, признаки, методы лечения
Невралгия у ребенка вызывает сильный болевой синдром, возникающий на фоне поражения периферической части нервной системы. У детей выявляют невралгию межреберную и тройничного нерва. Несвоевременная терапия или не обращение за медицинской помощью ведет к дефициту внимания, задержке развития речевого аппарата и гиперактивности. Дети с диагнозом невралгия апатичны, нервозны, плаксивы.
Провокационные факторы
Способствуют развитию невралгии такие факторы:
- недостаток кислорода в период формирования плода;
- недостаточная концентрация гемоглобина у беременной женщины;
- табакокурение будущей мамочки;
- травмы при родоразрешении;
- депрессия и стресс во время ожидания крохи;
- преждевременные роды;
- инфекционные патологии;
- болезни позвоночника;
- усиленные физические нагрузки;
- постоянные сквозняки, сырость;
- длительное пребывание малютки в сумке-кенгуру;
- аномалии опорно-двигательного аппарата.
Диагностика невралгии
С целью диагностирования невралгии у ребенка проводятся следующие мероприятия:
- изучается анамнез ребенка;
- проводится осмотр;
- маленького пациента осматривает невролог, в ходе консультации выявляют чувствительность района сосредоточения боли, определяется характер болевых ощущений, выясняются причины патологии;
- делают электронейромиографию – оценивают скорость проведения импульса по нервным волокнам, а также степень их повреждения;
- материал, взятый из нервов, подлежит микроскопическому изучению;
- исследуют состояние сосудов;
- при необходимости ребенка осматривает нейрохирург.
Лечение. Осложнения
После выставления точного диагноза доктор назначает комплексную терапию. Она подбирается индивидуально в зависимости от выраженности клинической картины, возраста маленького пациента и с учетом особенностей организма, а также характера болевого синдрома. Консервативное лечение невралгии у детей (симптомы влияют на выбор методов) состоит из:
- приема анальгезирующих медикаментов;
- фитотерапии;
- гомеопатического лечения;
- лечебной физкультуры;
- массажа;
- физиотерапии;
- иглоукалывания;
- мануальной терапии;
- рефлексотерапии.
Хирургическое лечение показано только в очень тяжелых случаях.
Все детки, имеющие такой диагноз, находятся на диспансерном наблюдении у врача-невролога в поликлинике по месту жительства.
Опасность невралгии у ребенка обусловлена возникновением болевого шока и невритов, а также атрофией мышц и нарушением чувствительности. Чтобы минимизировать негативные последствия, рекомендуется при первых признаках патологии обратиться к доктору для установки диагноза и подбора комплексной терапии.
Клиническая картина невралгии у грудного ребенка
Основные симптомы, на основании которых предполагают невралгию, следующие:
- постоянное содрогание нижних и верхних конечностей, а также подбородка;
- во время сильного плача малыш тянет ручки к лицу, мышцы которого дергаются;
- некачественный сон;
- при смене положения тела малютка сильно кричит;
- во время плача из-за сжатой судорогой челюсти кроха не в состоянии разомкнуть рот.
При обнаружении вышеперечисленных признаков необходимо обратиться за помощью к медикам за получением своевременной квалифицированной помощи. Для подтверждения диагноза проводят осмотр глазного дна, делают УЗИ.
При необходимости назначают и другие методы обследования. Для лечения невралгии у грудничков применяют курсы массажа, лечебной физкультуры и физиотерапию. Фармакотерапия используется редко.
Невралгия у грудничков поддается лечению.
Межреберная невралгия
От спинного мозга отходят межреберные нервы, которые располагаются в межреберных промежутках. При их раздражении возникает невралгия. У детей этот недуг встречается не часто. Основной симптом заболевания – это резкая боль в районе ребер, которая отдает и в спину. К дополнительным симптомам межреберной невралгии у детей относится:
- появление болевых ощущений при изменении положения тела, кашле, чиханье, резких движениях;
- возникновение боли при пальпации грудной клетки, позвоночника;
- неудобство при вдыхании и выдыхании;
- непроизвольное сокращение мышц;
- потеря чувствительности некоторых участков тела;
- усиленное потоотделение;
- покраснение участков кожи в районе местоположения раздраженного нерва;
- возможны судороги верхних конечностей;
- сердцебиение и частый пульс.
Через некоторое время боль проходит, потому что нервный корешок отмирает. Состояние улучшается, но затем появляется вновь боль, не дающая вдохнуть полной грудью. Если болезнь перейдет в запущенную форму, то лечить ее станет сложнее. Поэтому при возникновении вышеперечисленных симптомов ребенка надо показать неврологу.
Терапия межреберной невралгии
При возникновении болезненных ощущений у ребенка в области грудной клетки следует обращаются к педиатру. Врач проведет обследование и прежде всего сделает ЭКГ, для выявления работы сердечной мышцы.
Скорее всего, будет назначена и рентгенография легких, чтобы исключить легочную патологию. Затем больной ребенок направляется к неврологу, который и занимается лечением межреберной невралгии у детей.
Он проводит дополнительное обследование, используя компьютерную диагностику, миелографию и электроспондилографию. И только после выставления точного диагноза назначается необходимая терапия.
В зависимости от состояния ребенка лечение осуществляется в условиях больницы или амбулаторно. Требуется соблюдать постельный режим в первые дни. Лежать желательно на твердой поверхности. Для этого под матрас кладут деревянный щит.
Для уменьшения болевых ощущений назначаются нестероидные противовоспалительные средства. Большая роль в лечении отводится:
- лечебной физкультуре;
- физиотерапевтическим процедурам;
- массажу;
- иглотерапии;
- мануальной терапии;
- гомеопатии.
Кроме этого, для местного обезболивания применяют гели и кремы.
Топографическая анатомия тройничного нерва
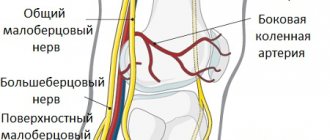
Тройничный является одним из самых крупных черепных нервов. Он состоит из чувствительного и двигательного ядра и волокон. Выходя из тройничного узла, чувствительная часть делится на три ветви:
- глазничную;
- верхнечелюстную;
- нижнечелюстную.
Эти ветви осуществляют чувствительность мягких тканей черепа и лица, слизистых и тканей рта, носа, зубов. Двигательная часть управляет тканями нижней губы, челюсти, десны и жевательными мышцами.
При воспалении тройничного нерва нарушается работа соответствующих двигательных и чувствительных систем.
Чаще боль возникает на одной стороне лица, но бывает и двустороннее воспаление тройничного нерва.
Причины невралгии тройничного нерва у детей
Заболевание вызывают следующие причины:
- Сильное переохлаждение – постоянное нахождение на сквозняках или под работающим кондиционером.
- Особенности анатомического расположения нерва – близкое поверхностное нахождение вызывает повышенную чувствительность.
- Инфекции носа и горла – синусит, гайморит, тонзиллит.
- Хронические проблемы стоматологического характера – кариес.
- Опухоли, способствующие защемлению и вызывающие невралгию у ребенка.
- Осложнения после черепно-мозговых травм.
- Герпесвирусная инфекция, ветряная оспа.
- Последствия после оперативного вмешательства на лице.
Перед лечением важно установить причину, вызвавшую воспаление тройничного нерва. От этого во многом зависит успех выбранной терапии.
Симптомы, связанные с воспалением лицевого нерва
При воспалении тройничного нерва сразу возникают болевые ощущения в области лица, и они могут напоминать симптомы заболевания других органов. У ребенка признаки невралгии тройничного нерва бывают двух типов:
- Типичные – приступы жгучей, сильной боли возникают циклично, постепенно достигая пика и плавно стихая. Периодичность их строго индивидуальна, от одного раза в день до повторения каждый час. Ощущение напоминает удар электрическим током.
- Атипичные – встречаются редко. Болевые ощущения наблюдаются постоянно. Они распределяются на половину лица.
К другим симптомам относится:
- пониженная или повышенная чувствительность кожи на участке лица с воспаленным нервом;
- нервные тики – непроизвольные мышечные подергивания;
- повышенное слюноотделение и слезотечение;
- покраснение кожных покровов;
- нарушение сна;
- постоянная утомляемость и плохое настроение.
Часто болевые атаки при воспалении тройничного нерва у ребенка провоцируют прикосновения к коже лица, дуновение ветра, разговор, улыбка, чистка зубов.
Терапия воспаления лицевого нерва
Для лечения невралгии у ребенка врач назначает следующую терапию:
- Процедуры по устранению очагов инфекции стоматологического и отоларингического характера.
- Препараты НПВС, снимающие боль и процесс воспаления.
- Витамины группы B и лекарственные средства для улучшения периферического кровоснабжения.
- В индивидуальном порядке используются противосудорожные препараты.
- Рекомендуется сухое тепло на пораженную часть лица.
Не надо заниматься самолечением серьезного заболевания, раннее обращение к врачу дает положительные результаты.
Любая патология нервной системы, в том числе и невралгия, способна повлиять на развитие жизненно важных органов ребенка.
Прогноз при консервативном лечении
Благоприятный исход заболевания наблюдается у тех больных, которые вовремя прошли курс лечения. Прогноз зависит и от причины пареза, если это травма или онкогенная опухоль, то может развиться атрофия мышц.
Контрактура мышц наблюдается в тех случаях, когда пациент обратился за помощью по истечению 2- 3 месяцев от начала болезни. При возникшей контрактуре лицо выглядит как маска, отмечается асимметрия и здоровой половины.
Хирургические операции по восстановлению иннервации мышц заканчиваются успехом, если такое лечение проведено вовремя. При атрофии мышц восстановить полностью мимические движения не удается. При заметном дефекте проводится косметическая операция.
Как лучше лечить парез лицевого нерва зависит от степени болезни. Консервативное лечение основано на медикаментозной терапии. Лечение включает терапию следующими группами препаратов:
- нестероидные противовоспалительные средства для снятия болевого синдрома;
- препараты, позволяющие быстро избавиться от отека;
- прием спазмолитиков, для снятия спазма нервных волокон;
- при тяжелом течении заболевания показаны инъекции кортикостероидов для снятия отечности и купирования болевого синдрома;
- для улучшения местного питания применяют сосудорасширяющие лекарства;
- увлажняющие капли для нормализации слезоотделения.
Часто парез сопровождается чувством тревожности и нарушением сна. В этом случае показан прием легких седативных препаратов перед сном. Как правило, такая терапия способствует быстрому снятию спазма за счет нормализации сна и деятельности нервной системы.
В обязательном порядке назначают курс витаминов для укрепления нервной системы (препараты группы В).
Успех излечения пациента зависит от своевременного обращения к врачу.
Обычно парез характеризуется острой и подострой формой. Острая форма заболевания развивается быстро, и от появления первых симптомов (боль в ухе) до нарушения мимики, проходит от одной до двух недель. Подострая форма развивается в течении месяца.
Если на этом этапе не начать лечение, подострая форма может перейти в хроническую. В этом случае для исправления нарушения мимики понадобится оперативное вмешательство.
Лечение пареза – это процесс длительный. От начала терапии до восстановления мимики проходит не менее полугода интенсивного лечения.
Тем не менее, своевременное лечение гарантирует полное восстановление пациента без развития возможных осложнений.
Хроническая форма заболевания опасна риском потери слуха и снижения остроты зрения из-за недостатка кровообращения в пораженной области.
Наряду с медикаментозным лечением применяют физиотерапевтические методы. Как правило, при парезе показан электрофорез либо светолечение. Также применяют низкочастотные методы магнитотерапии.
Физиотерапевтические методы направлены на восстановление нормального кровотока. Они помогают улучшить обменные процессы в пораженном участке и снять спазм нервных волокон.
Помимо физиотерапии, применяют некоторые техники массажа и акупунктуру. Все это позволяет улучшить местное кровообращение и постепенно способствует восстановлению возможности управлять собственной мимикой.
Пациентам показана гимнастика для лица, которая помогает восстановить двигательную активность. Она включает следующие упражнения:
- «хмурые брови» — пациенту необходимо хмуриться и расслаблять надбровные дуги несколько раз в день;
- «полные щеки» — следует максимально надуть щеки, а затем расслабить их;
- «свист» — необходимо сложенные трубочкой губы максимально вытянуть вперед, имитируя свист.
Также помогают упражнения для разработки мимических мышц, отвечающих за движение века: глаза следует максимально широко распахнуть, сделав удивленное лицо, а затем расслабить. Гимнастика выполняет до 10 раз в день, в любую свободную минуту.
Тем не менее, одной только гимнастикой либо массажем вылечить парез не получится, поэтому необходимо совмещать эти методы с консервативным медикаментозным лечением.
Лечение болезни
Перед тем, как приступить к лечению, как пациент, так и врач должны поставить перед собой конкретные цели.
Цели, которые решает лечение пареза лицевого нерва:
- Во-первых, необходимо избавиться от сопутствующей болезни (это может быть и отит, и неврит и прочее), чтобы непосредственно перейти к лечению самого заболевания.
- Во-вторых, необходимо вылечить отёки и процессы воспалительного характера, которые распространились в нервных тканях.
- В-третьих, необходимо поддерживать кровоток в нервных тканях, чтобы нервы могли «подпитываться» и избавляться от воспалений.
- В-четвёртых, необходимо повышение иммунитета, чтобы болезнь не вернулась во второй раз с ещё большей силой.
- А в-пятых, необходимо всеми путями стимулировать процессы регенерации нервов.
Методики
Методики лечения периферического и центрального пареза лицевого нерва практически не отличаются.
В качестве лечения врачи ведущих клиник привыкли использовать методы интегральной терапии.
Этот курс имеет массу преимуществ, но он будет эффективным только при своевременном исполнении. Если лечение наступило незамедлительно, то парез отступит в восьмидесяти процентах случаев.
Первая методика – это гимнастика при парезе лицевого нерва, а вторая – использование рефлексов.
Широко используется и акупунктура, массажи, грязевые припарки и лечение лазером. Все эти методики является весьма эффективными, если действовать всем советам и рекомендациям врача.
Сначала последуют значительные улучшения общего состояния, за которыми возможен вариант полнейшего выздоровления.
В конце всего курса, врачи могут сделать лицо более оживлённым и подвижным. Также измениться форма лица – оно уже не будет казаться асимметричным. Лицевой нерв сможет снова исполнять все свои функции, а симптомы, которые наблюдались от влияния сопутствующей болезни, сойдут на «нет».
Также, по истечении курса лечения, заметно снижается риск повторного заболевания.
Медикаментозное лечение пареза лицевого нерва
Естественно, не обойтись в лечении пареза лицевого нерва и без медикаментов.
Их может назначить только лечащий врач, так как не существует универсального средства, которое бы подошло всем больным.
Такие препараты обычно влияют на повышение иммунитета и на общее состояние организма пациента, потому и прописывается общий терапевтический курс: физические нагрузки помогут улучшить кровоток, а препараты повысить восприимчивость нервных волокон и снять воспаление.
Осложнения
В случае несвоевременно проведённой или неполноценной терапии, последствия могут быть следующими:
- необратимое повреждение нервного волокна;
- неправильное восстановление нервов;
- полная или же частичная слепота.
При своевременном распознавании патологии никаких последствий для здоровья не остается, практически все дети выздоравливают без осложнений. При запущенном парезе могут формироваться атрофия мимических мышц, нарушение вкусового восприятия, речевые нарушения, асимметрия лица и косметические дефекты.
Осложнения при заболевании
Самая главная опасность, которую таит в себе неврит лицевого нерва, — контрактура мимических мышц. Это сильное сведение больной половины лица, что является следствием неправильного или несвоевременного лечения.
Также могут наблюдаться такие осложнения неврита лицевого нерва:
- Лицевой гемиспазм или блефароспазм — это непроизвольные подергивания мышц лица, возникающие по причине передавливания нерва.
- Атрофия мышц. Если за год от начала болезни не наблюдается заметных улучшений — может развиться атрофия мышц, что является необратимым процессом. Во избежание данного состояния следует постоянно делать массаж лица с помощью детского крема и пихтового масла.
- Синкинезия лица. Это состояние напоминает короткое замыкание: раздражение одного участка провоцирует импульс в другом. Например, при жевании может течь слеза с пораженной стороны, а при закрытии глаз подниматься угол рта.
- . Воспаление внутренней оболочки глаз и роговицы возникает по причине неполного закрытия век.
Симптомы и проявления
Самой основной функцией ветвей лицевого нерва считается двигательная, то есть нерв обеспечивает подвижность мышц, ответственных за мимику.
При отсутствии необходимо нервного импульса симптомы прежде всего проявляются в невозможности выполнения мимических движений.
Парез лицевого нерва подразделяется на острую стадию, продолжающуюся до 2-х недель, подострая фаза длится до одного месяца.
Если заболевание не вылечено за месяц, то говорят уже о хронической стадии заболевания.
На стороне поражения заметны следующие проявления:
- Сглаживание носогубной складки.
- Уголок рта опущен.
- Веки широко распахнуты, при их закрытии наблюдается лагофтальм – остается светлая, видимая полоска склеры.
- Снижаются или полностью прекращаются вкусовые ощущения на первой трети поверхности языка.
- Нарушается функция глаз – появляется сухость или наоборот слезотечение. Заметное выделение слез происходит при приеме и пережевывании продуктов питания.
- Больной не может вытянуть губы, возможно вытекание пищи из приоткрытой половины рта.
- В первые дни заболевания отмечается обострение слуха – появляется болезненность при громких звуках.
- Перед развитием всей симптоматики наблюдается резкая болезненность за ухом.
- Попытка наморщить лоб заканчивается неудачей – кожа этой области остается полностью гладкой.
Кроме того, парез лицевого нерва принято подразделять на несколько степеней.
- Легкая степень. Асимметрия лица выражена не сильно – возможен небольшой перекос рта на пораженной стороне, пациент с трудом, но может нахмурить мышцы брови, полностью закрыть глаз.
- Парез средней степени тяжести проявляется уже лагофтальмом, отмечаются незначительные движения в верхней половине лица. При просьбе выполнить движения губами или надуть щеку отмечается их неполное выполнение.
- Тяжелая степень пареза проявляется выраженной асимметрией – рот заметно перекошен, глаз на пораженной стороне почти не закрывается. Не выполняются простые движения, в которых должны участвовать мимические мышцы.
Методы диагностики
Повреждение челюстно-лицевого нерва имеет специфические признаки, которые ярко выражены. При подозрении на воспаление врач проводит неврологические тесты – пациент выполняет определённые упражнения мимическими мышцами:
- хмурится, приподнимает брови;
- моргает, зажмуривается;
- улыбается, показывая зубы;
- надувает щёки, пробует свистеть;
- морщит нос.
Специальные неврологические тесты помогут определить наличие заболевания
Подобные движения помогают специалистку проанализировать симметричность мимической мускулатуры с обеих сторон лица, выявить паралич или ослабление тканей.
При подозрении на развитие сопутствующих заболеваний (воспаление мозга, новообразований, инфекции и вирусов) назначаются дополнительные методы диагностики:
- электронейромиография;
- МРТ (магнитно-резонансная томография);
- компьютерная томография;
- электроэнцефалограмма.
Важно!Диагноз ставится на основе осмотра, результатов неврологического теста и инструментальных исследований. Комплексная диагностика позволяет не просто выявить заболевание, но и понять, что делать в конкретном случае
Необходимость оперативного вмешательства
Операция показана в следующих случаях:
- разрыв нерва;
- парез, вызванный травмой;
- врожденный паралич лицевого нерва;
- неэффективность консервативного лечения при хроническом течении болезни.
В случае разрыва, хирургическое вмешательство подразумевает накладывание швов на поврежденный участок лицевого нерва. Такое вмешательство проходит быстро, реабилитация не требует длительного времени.
При врожденных параличах либо других аномалиях применяется пересадка нерва с других частей тела пациента.
Операция не оставляет видимых шрамов, кроме небольшой полоски за ухом. В результате хирургического вмешательства асимметрия успешно исправляется, трудностей с мимикой в дальнейшем не возникает.
Разновидности болезни
Существует две разновидности неврита лицевого нерва, которые отличаются по своему происхождению:
- Первичный. Болезнь развивается самостоятельно на фоне переохлаждения.
- Вторичный. Состояние является последствием других болезней (например, отита, синдрома Мелькерсона-Розенталя, герпетической инфекции).
Проявления вторичного неврита лицевого нерва сочетаются с симптомами основного заболевания. Также воспаление нерва может быть следствием гипертонического криза, нарушения кровоснабжения головного мозга, нейроинфекций, опухолей или различных травм.
Лечение новорожденных и детей
Прозопарез лицевого нерва у новорожденных лечат в роддоме сразу же после рождения. Грудничок подвергается тепловому физиотерапевтическому воздействию, которой помогает снять отечность и спазм нервных волокон.
Лечение младенцев продолжается и после выписки, в домашних условиях. Оно включает тепловое воздействие мягкой ткани, которую прикладывают к пораженной области у ребенка. Дома следует избегать громких и внезапных звуков, так как они причиняют дискомфорт больному ребенку.
Чтобы малыш восстановился быстрее, необходим массаж, который поможет быстро восстановить мимическую активность. Массаж должен выполнять только специалист!
Лечение детей младшего школьного возраста также основано на физиотерапевтических методах, гимнастике и массаже. Наряду с этими методами проводится медикаментозная терапия, включающая прием спазмолитиков. Маленьким пациентам обязательно показан прием курса витаминов.
Лечение
Терапию неврита нужно начать незамедлительно, как только появятся первые симптомы заболевания. Наиболее эффективны в этом плане кортикостероиды (Преднизалон). Препарат принимают в дозировке, рекомендованной врачом, не менее 10 дней. Данное средство позволяет снизить отек нерва и уменьшить степень его ущемления.
Также показана симптоматическая терапия — для увлажнения глазного яблока применяются капли по типу искусственной слезы. В дополнение назначается массаж лица, затылка и воротниковой зоны. Сначала он должен быть легким, а после — интенсивность должна постепенно возрастать.
С третьей недели лечения назначаются физиотерапевтические процедуры. Могут быть назначены седативные препараты, которые позволяют снизить степень тревожности, устранить мышечный спазм и прочие симптомы неврита.
Полное выздоровление наступает не раньше 3-х недель с момента активного полноценного лечения. Но окончательные функции могут восстанавливаться несколько месяцев.
В трех четвертях случаев происходит полное выздоровление и восстановление нормальных функций мышц лица. Однако если заболевание длится более 3-х месяцев наладить нормальную работу мимики намного труднее. Болезнь может рецидивировать, при этом последующие случаи заболевания намного хуже поддаются терапии.
Методы лечения
Невропатолог может назначить такие процедуры для лечения неврита лицевого нерва:
- Магнитотерапию (для устранения отека нерва).
- Фонофорез лекарственных препаратов.
- Карбоксипунктуру (активизация кровообращения).
- Электрофорез (противовоспалительное действие).
- Лазеротерапию (инфракрасное излучение).
Также может быть назначено хирургическое лечение. Оно оправдано тогда, когда в течение 8-10 месяцев нет результата консервативной терапии. Суть операции заключается в аутотрансплантации лицевого нерва. Материал для пересадки берут с нижних конечностей. В пораженной части лица к мышцам приживляют 2 новые веточки лицевого нерва, соединяя их со здоровой стороной. Получается удлинение лицевого нерва, что обеспечивает симметричное движение мимики.
Массаж и ЛФК
Техника самомассажа достаточно проста. Ее рекомендуют выполнять минимум дважды в сутки. Следует растягивающими движениями массировать здоровые мышцы в сторону больных, а парализованные поднимать от подбородка ко лбу.
Нужно делать и массаж век, прижимая их средними пальцами и делая круговые движения. Также можно помассировать кончик носа, поглаживая здоровую сторону вниз, а больную — вверх. Массаж при неврите лицевого нерва позволит не допустить атрофии мышц, улучшить кровоснабжение нервных клеток и в целом быстрее восстановиться от болезни.
Не менее эффективна и ЛФК при неврите лицевого нерва. Ее следует делать два раза в день по двадцать минут. Суть упражнений заключается в обеспечении подвижности мышц — нужно зажмуриться, поднять веки, нахмурить брови, раздуть крылья носа, а после — поднять их, улыбнуться, открывая зубы, сомкнуть губы и так далее. Во время упражнений нужно следить за равномерностью дыхания.
Лечение народными средствами
В дополнение к традиционной терапии неврита лицевого нерва можно использовать и рецепты народной медицины:
- Для оживления пораженного нерва готовят лекарство из нескольких разновидностей трав. Следует взять по одной стеклянной бутылочке аптечной настойки календулы, боярышника, пустырника и марьина корня (пиона) и смешать. Добавьте туда половину бутылочки корвалола, а также 3 ч. л. меда (предварительно распустив на водяной бане). Смесь пьют по чайной ложке на сон. Курс лечения — два месяца, а после нужно сделать такой же перерыв. После него можно повторить прием настойки.
- Заварив в чайнике розовые лепестки (следует выбрать красные и бордовые цветы), принимают вместо обычного чая в течение дня. Данное средство очень эффективно при неврастении, действует успокаивающе на организм. Курс лечения розовым чаем составляет 3 недели.
- Козье молоко также поможет при неврите лицевого нерва. В горячее молоко добавляют мумие (размером с бисер) и столовую ложку меда (лучше взять акациевый). Срок лечения — 21 день, потом необходим перерыв минимум на 2 недели. После него следует курс повторить.
Профилактика
Так как парез нервов на лице часто развивается при переохлаждении, то единственной мерой профилактики является предупреждение влияние холода и сквозняков. Позволят предупредить развитие пареза и своевременное лечение отитов, респираторных заболеваний.
Основа профилактики пареза у новорожденных – это бережное ведение родов с применением щадящих методик при потугах. У детей постарше это профилактика инфекций, травм лица и области уха, обострений герпесной инфекции, сильного переохлаждения. Родителям нужно строго следить за состоянием мышц лица и при малейших отклонениях от нормы консультироваться у врача.