Демиелинизирующая оптическая нейропатия зрительного нерва — патология зрительных нервов, сопровождаемая их атрофическими и дегенеративными поражениями. В ходе прогрессирования заболевания развиваются специфические клинические симптомы, не характерные другим болезням. Ранее в офтальмологической практике это состояние обозначалось «атрофией зрительных нервов», однако сейчас врачи этот термин практически не применяют.
Оптическая нейропатия не считается первичным самостоятельным заболеванием, а является последствием развития иных болезней, интоксикаций или травматических поражений. Исходя из этого, больные с данным диагнозом часто становятся пациентами специалистов-медиков различных специальностей: окулистов, эндокринологов, неврологов и нередко врачей-онкологов, хирургов челюстно-лицевого профиля. Комплексное обсследование — важный фактор в успешности проводимой терапии.
Причины
Передняя ишемическая нейропатия возникает в результате возникшей ишемии ретинального, хориоидального (преламинарного) и (ламинарного) слоев ДЗН на фоне нарушения кровообращения в задних коротких ресничных артериях. Задняя ишемическая нейропатия связана с нарушениями кровотока в сонных и позвоночных артериях.
Дополнительно острое расстройство кровообращения зрительного нерва провоцируют спазмы артерий, их атеросклеротические поражения, тромбоэмболии. Кроме того, возникновение заболевания связано с различными системными патологиями, которые являются причинами гемодинамических нарушений, нарушений в сосудистой системе, проблем микроциркуляторного русла.
Достаточно часто ишемическая нейропатия выявляется при системном атеросклерозе, артериальной гипертензии, височном артериите, узелковом периартериите, облитерирующем артериите и атеросклерозе, сахарном диабете, нарушениях в шейном отделе позвоночника, тромбозе магистральных сосудов. Иногда данное заболевание может развиваться после массивного острого желудочно-кишечного кровотечения, травм, оперативных вмешательств, при анемии, артериальной гипотензии, болезнях крови, после наркоза, после гемодиализа.
Возможные симптомы
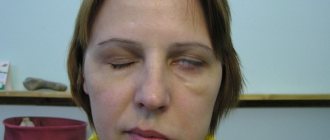
Признаки зависят от локализации и масштаба процесса. На первых стадиях проявляется частичное или ограниченное поражение, затем болезнь переходит в тотальную форму. Если процесс развивается в интрабульбарном отделе, наблюдается передняя ишемическая нейропатия. Это нарушение циркуляции крови острой формы, локализующееся в головке. Главным признаком является отек органа, при этом возникают следующие симптомы:
- стремительное снижение остроты зрения;
- квадратное выпадение из поля зрения;
- головная боль тупого характера;
- расширенные сосуды сетчатки;
- следы точечного кровоизлияния.
Человек полностью слепнет при тотальной форме патологии.
Острая форма недуга держится на протяжении месяца, затем отек исчезает. Это значит начинается атрофия нервных волокон. Если отечность развивается в интраорбитальном отделе диагностируется задняя ишемическая нейропатия. При этом поврежденный нерв находится сразу за глазным яблоком. Симптоматика практически идентична переднему типу, но наблюдаются некоторые изменения в глазном дне. Опасность представляет тотальная форма, когда повреждаются все отделы и развивается оптическая нейропатия. Такой процесс приводит к безвозвратной слепоте. Ишемическая нейрооптикопатия наблюдается редко, но практически не поддается лечению.
Для ишемии характерно стремительное развитие, иногда пациент помнит точное время, когда у него начало снижаться зрение. Но первые стадии проходят абсолютно бессимптомно.
Клинические особенности ишемической нейропатии
В большинстве случаев поражение одностороннее, у одной трети пациентов могут проявляться двухсторонние изменения. Иногда второй глаз поражается через некоторое время (через несколько суток или несколько лет), чаще в течении 2-5 лет. Также достаточно часто передняя и задняя нейропатии комбинируются совместно и с окклюзией центральной артерии .
Оптическая ишемическая нейропатия обычно развивается остро, может наступить после сна, физической нагрузки, приема горячего душа или ванны. На этом фоне резко падает зрение, иногда вплоть до слепоты. Такое состояние развивается в течении от нескольких минут до нескольких часов. При этом пациент, как правило, четко отмечает время начала ухудшения зрения. Иногда данному состоянию предшествуют симптомы-предвестники: боль за глазом, периодически возникающий перед глазами, интенсивная головная боль.
Данное состояние обычно сопровождается нарушением (в виде , выпадений в нижней части поля зрения, выпадений носовой и височной половин поля зрения, концентрическое сужение полей зрения).
В течении первых 4-5 недель развивается период острой ишемии. Затем с течением времени уменьшается отек ДЗН, рассасываются кровоизлияния и формируется атрофия зрительного нерва. Как правило, дефекты полей зрения остаются, однако могут становиться намного меньше.
Симптомы
Течение ишемической оптической нейропатии чаще носит односторонний характер. Только в 30% случаев заболевание затрагивает оба глаза. Причем двустороннее поражение глаз обычно наблюдается у тех пациентов, которые не провели своевременного лечения передней ишемической нейропатии (нейрооптикопатии).
У большинства пациентов диагностируются одновременно обе формы заболевания.
Вместе с данной патологией отмечаются поражения сосудов сетчатки.
Симптомы ишемии зрительного нерва проявляются внезапно. Изначально отмечаются:
- резкое снижение остроты зрения;
- нарушение световосприятия;
- полная слепота (в случае тотального поражения).
Данные явления носят временный характер, и спустя несколько минут или часов зрительные функции самостоятельно восстанавливаются. В некоторых случаях перед возникновением указанных признаков отмечаются симптомы-предвестники:
- затуманивание зрения;
- боли за глазным яблоком;
- интенсивные головные боли.
Вне зависимости от формы патологии, при ишемической нейропатии глазного нерва снижается качество периферического зрения, проявляющееся в виде:
- скотом (слепые пятна в области видимости);
- концентрического сужения зрения;
- выпадения нижней, височной или носовой области поля зрения (пациент не видит предметы со стороны висков, челюсти или около носа).
Клинические явления, характерные для острой стадии развития заболевания, беспокоят около 4-5 недель. По окончании этого периода спадает отек зрительного нерва, и внутренние кровоизлияния в области глазного яблока рассасываются без вмешательства.
На данном этапе развивается атрофия зрительного нерва разной степени выраженности и острота зрения (особенно периферического) не восстанавливается. Нередко по окончании острого периода заболевание прогрессирует.
Диагностика ишемической нейропатии зрительного нерва
Всех пациентов, имеющих такой диагноз необходимо проконсультировать со смежными специалистами: кардиревматологом, эндокринологом, невропатологом, гематологом.
Консультация офтальмолога при данном состоянии проводится в полном объеме: проводится осмотр, ряд функциональных тестов, ультразвуковые, рентгенологические, электрофизиологические исследования.
- Тест на остроту зрения выявляет ее снижение от минимального до уровня светоощущения. Также выявляются дефекты полей зрения, характеризующие поражение различных участков зрительного нерва.
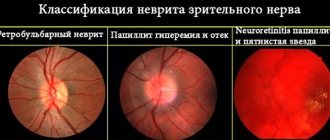
- Офтальмоскопия выявляет бледность, увеличение в размерах за счет ишемического отека ДЗН, его выпячивание в . Также определяется отек сетчатки вокруг диска, а в макуле выявляется «фигура звезды». В зоне сдавления отеком вены узкие, а на периферии наоборот, расширены. Иногда определяются очаговые кровоизлияния и экссудация.
- При ангиографии сосудов сетчатки определяется ретинальный ангиосклероз, возрастной фиброз, неравномерный калибр артерий и вен, окклюзия цилиоретинальных артерий.
- При задней ишемической нейропатии зрительного нерва в остром периоде офтальмоскопия не выявляет никаких особенностей ДЗН. Однако при проведении доплерографии глазных, надблоковых, сонных, позвоночных артерий часто выявляются нарушения кровотока в этих сосудах.
- Электрофизиологические тесты выявляют снижение функциональных показателей зрительного нерва.
- В системе свертывания крови определяется преобладание процессов коагуляции. В липидограмме отмечается гиперхолестеринемия и повышение липопротеидов низкой и очень низкой плотности.
Ишемическую нейропатию зрительного нерва необходимо дифференцировать от ретробульбарного неврита, опухолей орбиты и центральной нервной системы.
Глазные клиники
Неврит зрительного нерва
Глазные болезни6 июня 2016
Глазные болезни
Окклюзия центральной артерии сетчатки
Глазные болезни6 июня 2016
Обследование глаз
Исследование полей зрения
Обследование глаз29 ноября 2017Все по темеПока нет ни одного комментарияОставьте комментарий Всё о зрении ВКонтактеВсё о зрении на Facebook
Всё о зрении
Популярные материалы
31.10.2017 02:02:22текстареа>
Школа пациента. Глаукома
Школы31 октября 2017
Новая версия статей
Всемирный день зрения. Повод задуматься
Новая версия статей16 октября 2018
Глазные болезни
Катаракта — стоимость операции
Глазные болезни22 декабря 2014
Лазерная коррекция зрения
Цены на лазерную коррекцию зрения.
Лазерная коррекция зрения8 декабря 2014
Глазные болезни
Операция факоэмульсификация катаракты
Глазные болезни17 декабря 2014
Зрение у взрослых
Лечение ишемической нейропатии зрительного нерва
Оказание помощи следует проводить в первые часы от начала развития заболевания, чтобы предотвратить гибель нервных клеток. В качестве неотложной помощи рекомендуют внутривенное введение эуфиллина, нитроглицерин сублингвально, ингаляции паров нашатырного спирта. В последующем рекомендуется пройти курс стационарного лечения.
Терапия данного заболевания направлена на устранение отека и восстановление адекватной трофики зрительного нерва, создание коллатеральных путей кровоснабжения. Важным моментом является лечение основного заболевания, восстановление адекватных показателей свертывающей системы крови и показателей липидограммы, а также нормализация цифр АД.
Рекомендовано назначение мочегонных (диакарб, лазикс), сосудистых препаратов и мозговых метаболитов (кавинтон, трентал), тромболитиков (фенилин, гепарин), глюкокортикоидов, витаминов групп В, С, Е. В последующем хорошо зарекомендовали себя магнитотерапия, электростимуляция, лазерная стимуляция.
Прогноз и профилактика ишемической нейропатии зрительного нерва
К сожалению, достаточно часто, несмотря на проводимую терапию, прогноз при ишемической нейропатии остается неблагоприятным: сохраняется снижение зрения, дефекты периферического зрения, развившиеся в результате атрофии зрительного нерва. Если поражаются оба глаза, может сформироваться слабовидение или полная слепота.
Чтобы предотвратить формирование заболевания необходимо адекватное и своевременное лечение сосудистых и системных патологий.
Пациенты, имеющие в прошлом перенесенную ишемическую нейропатию зрительного нерва, подлежат диспансеризации у офтальмолога.
Основным признаком атрофии зрительного нерва служит не поддающееся коррекции с помощью очков и линз снижение остроты зрения. При прогрессирующей атрофии снижение зрительной функции развивается в сроки от нескольких дней до нескольких месяцев и может закончиться полной слепотой. В случае неполной атрофии зрительного нерва патологические изменения достигают определенной точки и далее не развиваются, в связи с чем зрение утрачивается частично.
При атрофии зрительного нерва нарушения зрительной функции могут проявляться концентрическим сужением полей зрения (исчезновением бокового зрения), развитием «туннельного» зрения,расстройством цветоощущения (преимущественно зелено-красной, реже — сине-желтой части спектра), появлением темных пятен (скотом) на участках поля зрения. Типично выявление на стороне поражения афферентного зрачкового дефекта — снижения реакции зрачка на свет при сохранении содружественной зрачковой реакции. Такие изменения могут отмечаться как в одном, так и в обоих глазах.
Объективные признаки атрофии зрительного нерва выявляются в процессе офтальмологического обследования.
У детей атрофия зрительного нерва может быть как врожденной, так и развиваться позже. В первом случае ребенок уже рождается с нарушенным зрением. Можно заметить нарушенную реакцию зрачков на свет; обращает также внимание, что ребенок не видит предметы, поднесенные к нему с какой-то определенной стороны, сколь близко они не располагались от его глаза (глаз). Чаще всего выявляется врожденная заболевание на плановом осмотре офтальмолога, проводимом в возрасте до года.
Атрофия зрительного нерва, возникающая у детей 1−2 лет, тоже может остаться незамеченной без прохождения планового осмотра у офтальмолога: дети этого возраста еще не понимают, что произошло,и пожаловаться не могут.
В некоторых случаях обращает на себя внимание, что ребенок начинает тереть глазки, поворачиваться к предмету каким-то боком.
Симптомы у детей старшего возраста такие же, как и у взрослых.
При вовремя начатом лечении в том случае, если это не генетическое заболевание, при котором происходит необратимое замещение нервных волокон соединительной тканью, прогноз более благоприятный, чем у взрослых.
Атрофия зрительных нервов при табесе и прогрессирующем параличе имеет характер простой атрофии. Отмечается постепенное снижение зрительных функций, прогрессирующее сужение поля зрения, особенно на цвета. Центральная скотома возникает редко. В случаях атеросклеротической атрофии, появляющейся вследствие ишемии ткани диска зрительного нерва, отмечаются прогрессирующее снижение остроты зрения, концентрическое сужение поля зрения, центральные и парацентральные скотомы. Офтальмоскопически определяются первичная атрофия диска зрительного нерва и артериосклероз сетчатки.
Для атрофии зрительного нерва, обусловленной склерозом внутренней сонной артерии, типична назальная или биназальная гемианопсия. Гипертоническая болезнь может привести к вторичной атрофии зрительного нерва, обусловленной гипертонической нейроретинопатией. Изменения поля зрения разнообразны, центральные скотомы наблюдаются редко.
Атрофия зрительных нервов после профузных кровотечений (чаще желудочнокишечных и маточных) развивается обычно спустя некоторое время. После ишемического отека диска зрительного нерва наступает вторичная резко выраженная атрофия зрительного нерва со значительным сужением артерий сетчатки. Изменения поля зрения разнообразны, часто наблюдаются сужение границ и выпадение нижних половин поля зрения.
Атрофия зрительного нерва от сдавления, вызванная патологическим процессом (чаще опухоль, абсцесс, гранулема, киста, хиазмальный арахноидит) в орбите или полости черепа, обычно протекает по типу простой атрофии. Изменения поля зрения различны и зависят от локализации поражения. В начале развития атрофии зрительных нервов от сдавления нередко наблюдается значительное расхождение между интенсивностью изменений глазного дна и состоянием зрительных функций.
При нерезко выраженном побледнении диска зрительного нерва отмечаются значительное понижение остроты зрения и резкие изменения поля зрения. Сдавление зрительного нерва приводит к развитию односторонней атрофии; сдавление хиазмы или зрительных трактов всегда вызывает двустороннее поражение.
Семейная наследственная атрофия зрительных нервов (болезнь Лебера) наблюдается у мужчин в возрасте 16−22 лет в нескольких поколениях; передается по женской линии. Начинается с ретробульбарного неврита и резкого снижения остроты зрения, которые через несколько месяцев переходят в первичную атрофию диска зрительного нерва. При частичной атрофии функциональные и офтальмоскопические изменения менее выражены, чем при полной. Последняя отличается резким побледнением, иногда сероватым цветом диска зрительного нерва, амаврозом.
Сосудистая патология зрительного нерва является одной из актуальных проблем в офтальмологии, в связи со сложностью артериовенозного кровообращения в различных отделах зрительного нерва. В последнее время возросла частота сосудистых заболеваний зрительного нерва, ведущих к слабовидению и слепоте, в т. ч. у лиц молодого возраста. Причины сосудистой патологии разнообразны. Наиболее частыми заболеваниями, обуславливающими нарушение кровообращения в зрительном нерве, являются атеросклероз, гипертоническая болезнь. Нарушения кровообращения в сосудах зрительного нерва развиваются при окклюзирующих поражениях сонных артерий, на фоне сахарного диабета и другой эндокринной патологии. Возможна сосудистая патология зрительного нерва при системных заболеваниях, васкулитах, нарушениях мозгового кровообращения, при глаукоме. В зависимости от этиологии заболевания клиническое течение ишемических нейропатий имеет свои особенности, что позволяет подобрать адекватное лечение. Терминология сосудистых заболеваний зрительного нерва отличается большим многообразием, однако, большинство авторов считают наиболее приемлемым термин — ишемическая оптическая нейропатия, которая по локализации поражения подразделяется на переднюю (поражение диска зрительного нерва) и заднюю (поражение постламинарной части зрительного нерва).
Передняя ишемическая оптическая нейропатия (ПИОН) может быть двусторонним процессом, характеризующимся острым снижением зрительных функций. В патогенезе ПИОН основную роль играет нарушение кровообращения в системе задних коротких цилиарных артерий.
Цель
— выявление особенностей клинического течения ПИОН в зависимости от этиологии заболевания.
Материал и методы
. Под нашим наблюдением находились 34 пациента в возрасте от 45 до 77 лет (20 мужчин, 14 женщин). Для оценки зрительных функций использовали следующие методики: визометрию, компьютерную периметрию, тонометрию, биомикроскопию, офтальмоскопию, электронную тонографию, ультразвуковую биомикроскопию, лазерную сканирующую ретинальную томографию (HRT), лазерную доплерографию. Больные осматривались терапевтом, неврологом, эндокринологом, по показаниям — кардиологом и ангиохирургом. Установлены диагнозы: артериальная гипертензия — у 13 больных, глаукома — у 10, сахарный диабет — у 8, атеросклероз — у 3 пациентов. Диагнозы гипертонической болезни, атеросклероза, сахарного диабета установлены терапевтом и эндокринологом.
Результаты и обсуждение
. Для ПИОН при артериальной гипертензии было характерным внезапное снижение остроты зрения, появление центральной скотомы, выпадение нижней половины поля зрения или сектора через 8-24 часа после гипертонического криза. Острота зрения в среднем понижалась до 0,02-0,04. При биомикроскопии у всех пациентов отмечалось снижение зрачковой реакции на стороне поражения. На глазном дне визуализировали в 89,0 % случаев симптом Солюса-Гунна 2-3-й степени, в 43,0 % наличие кровоизлияний штрихообразной формы, в 85,6 % — отек и проминенцию диска зрительного нерва, в 38,5 % — ватообразные экссудаты. При значительных цифрах АД — у 77,9 % больных констатирован ишемический отек перипапиллярной зоны сетчатки с вовлечением макулярной области и ишемический экссудат на диске зрительного нерва. Методом компьютерной ретинотомографии (HRT) установлены нечеткость границ диска зрительного нерва, его проминенция на 1-2 мм, полостчатые геморрагии, бледный ДЗН и увеличение площади в среднем в 1,8 раза, сужение артерий и незначительное расширение вен глазного дна.
Для ПИОН на фоне глаукомы характерным было снижение зрения в течение 5-7 часов. Все больные были с открытоугольной формой с 1-3-й стадией заболевания, уровнем внутриглазного давления в среднем 22 мм. рт. ст. на фоне гипотензивной терапии. Острота зрения на пораженном глазу составила в среднем 0,02. На другом глазу у 8 (80 %) больных отмечалась глаукоматозная атрофия диска зрительного нерва, острота зрения составила в среднем 0,2. При биомикроскопии наблюдались дистрофические изменения радужной оболочки, облысение пигментной зрачковой каймы, начальные признаки катаракты, снижение реакции зрачка на свет на стороне поражения. При периметрии у 80 % больных отмечалось выпадение носовой и нижней половины поля зрения, у 20 % — дугообразные скотомы с концентрическим сужением. На глазном дне — нечеткость границ, проминенция диска зрительного нерва у 90 % больных, отек перипапиллярного слоя нервных волокон — у 80 %, ватообразные экссудаты — у 45 %, кровоизлияния на диске зрительного нерва — у 90 % больных. Цвет диска зрительного нерва был бледный, глаукоматозная экскавация, атрофические изменения в глубоких слоях сетчатки, значительное сужение артерий и вен. На HRT — проминенция диска зрительного нерва на 0,5-1,0 мм, увеличение его размеров в 1,1 раза, нечеткость границ, увеличение и углубление площади экскавации в среднем на 0,78 мм. На другом глазу фиксировали снижение поля зрения с носовой стороны, наличие различных скотом, отмечали низкое зрение с глаукоматозными изменениями диска зрительного нерва.
У 8 больных ПИОН протекал на фоне сахарного диабета. Выявлена офтальмоскопическая картина диабетической ангиоретинопатии различной степени выраженности на обоих глазах. Отмечено постепенное снижение остроты зрения на фоне повышения уровня сахара крови в течение 16-24 часов до 0,08, концентрическое сужение поля зрения с выпадением нижнего сектора. В хрусталике — помутнения различной степени выраженности, деструкция стекловидного тела. На глазном дне наблюдались бледность и проминенция диска зрительного нерва, нечеткость его границ, перипапиллярный отек сетчатки у 87,5 %, ватообразные и твердые экссудаты — у 75 %, кровоизлияния — у 87,5 % больных, сужение артерий и значительное расширение вен глазного дна. При компьютерной ретинотомографии (HRT) — проминенция ДЗН в стекловидное тело в среднем на 0,9-1,0 мм, увеличение размеров ДЗН в 1,2 раза, нечеткость границ, застойные вены. На парном глазу острота зрения — 0,4-0,5.
Передняя оптическая нейропатия при атеросклерозе развивалась у пожилых и старых больных на почве склероза и имела органический характер. Отмечено снижение зрения в течение 410 часов до 0,02. В поле зрения — выпадение нижней половины с парацентральными скотомами. Дистрофические изменения стромы радужной оболочки и пигментной каймы, снижение реакции зрачка на свет на стороне поражения. На глазном дне — бледная окраска диска зрительного нерва, нечеткость границ, незначительная проминенция, единичные кровоизлияния штрихообразной формы — у 52,7 % больных, перипапиллярный отек сетчатки — у 71,5 %, выраженное сужение артерий и незначительное сужение вен. На HRT — нечеткость границ и проминенция диска зрительного нерва на 0,5 мм, увеличение размеров — в 1,1 раза.
Выводы
. Передняя ишемическая оптическая нейропатия возникает у пожилых больных с общими сосудистыми заболеваниями, с выраженным атеросклерозом, гипертонической болезнью, имеет свои особенности течения в зависимости от этиологии заболевания. Наиболее тяжелой формой течения является передняя ишемическая оптическая нейропатия на фоне глаукомы и атеросклероза. При сахарном диабете, артериальной гипертензии при адекватном лечении прогноз более благоприятен.
01.09.2014 | Посмотрели: 6 269 чел.
Ишемическая нейропатия оптического (зрительного) нерва — патология этого участка глаза, протекающая из-за нарушений местного кровообращения (в интраорбитальном и интрабульбарном отделе).
Заболевание сопровождается быстрым падением остроты зрения, сужением полей зрения, появлением слепых участков. Методы диагностики ишемической нейропатии зрительного нерва — офтальмоскопия, визометрия, УЗД, КТ и МРТ, ангиография и другие.
Лечение медикаментозное, в том числе витамины, противоотечные средства, спазмолитики, тромболитики. Зачастую лечение дополняется физиотерапевтическими процедурами, лазерной стимуляцией оптического нерва.
Болезнь чаще наблюдается в возрастной группе 40-60 лет, по большей части охватывает мужчин. Нейропатия оптического нерва считается тяжелой патологией, поскольку способна значительно понизить остроту зрения, а в некоторых случаях угрожает полной его потерей.
Заболевание не считается самостоятельным: оно всегда является частью системного патологического процесса (как в органах зрения, так и в других частях организма).
В связи в этим ишемическая нейропатия рассматривается не только врачами-офтальмологами, но и неврологами, кардиологами, эндокринологами, гематологами и т.д.
Виды ишемической нейропатии зрительного нерва
Заболевание может протекать по двум разным вариантам. Первый из них называется локально ограниченной ишемической нейропатией, второй — полной, или тотальной ишемической нейропатией. По области охвата патологическими процессами заболевание бывает передним, задним.
При развитии передней нейропатии наблюдается поражение зрительного нерва на фоне острого нарушения кровообращения в интрабульбарной области.
Задняя форма нейропатии диагностируется значительно реже. Она обусловлена поражением по типу ишемии интраорбитальной области.
Как классифицируется?
По месту протекания патологического процесса выделяют переднюю и заднюю форму ишемической нейропатии. В зависимости от степени поражения глазного нерва заболевание подразделяется на локальную (ограниченную) и тотальную.
Развитие передней ишемической нейрооптикопатии связано с нарушением кровотока в интрабульбарном отделе. Такие проблемы вызваны различными формами сосудистых поражений: тромбоз, эмболия, спазм. При задней ишемической нейропатии зрительного нерва патологический процесс локализуется в ретробульбарном отделе (за глазным яблоком). Передняя форма развивается реже.
Этиология и патогенез
Ишемическая нейропатия переднего вида связана с аномальным изменением кровотока в ресничных артериях. Вследствие недостаточного снабжения тканей кислородом развивается состояние ишемии (кислородного голодания) ретинального, преламинарного, склерального слоев диска зрительного нерва.
Ишемическая нейропатия заднего вида протекает в результате нарушения кровоснабжения задних частей зрительного нерва, нередко — на фоне стенозирования сонной и позвоночной артерий.
В целом, развитие острого нарушения кровообращения в большинстве случаев провоцируют спазмы сосудов или органическое поражение этих сосудов (например, тромбозы, склероз).
Вышеперечисленные состояния, влекущие за собой появление признаков ишемической нейропатии зрительного нерва, могут иметь различные предпосылки.
Заболевание стартует на фоне основной патологии, преимущественно, сосудистых нарушений — гипертензии, атеросклероза сосудов, височного гигантоклеточного артериита, узелкового периартрита, облитерирующего артериита, тромбоза артерий и вен. Из патологий обменных процессов ишемическую нейропатию зачастую сопровождает сахарный диабет.
Может развиваться болезнь и в сочетании с дископатиями шейного сегмента позвоночника. Изредка патология способна сопровождать тяжелые кровопотери, например, при прободении язвы желудка, кишечника, травмировании внутренних органов, после операции.
Иногда ишемическая нейропатия встречается при серьезных заболеваниях крови, анемиях, на фоне гемодиализа, после введения наркоза, при артериальной гипотонии.
Клиническая картина
В большинстве случаев симптомы ишемической нейропатии носят односторонний характер. Реже (до 1/3 случаев) патология распространяется и на второй орган зрения.
Поскольку течение болезни может быть очень длительным, второй глаз поражается позже — через несколько недель и даже лет после возникновения патологических явлений на первом. Чаще всего при отсутствии лечения через 3-5 лет оба органа зрения оказываются вовлеченными в процесс.
При первоначальном возникновении передней ишемической нейропатии впоследствии может развиваться и задняя ишемическая нейропатия, а также способны присоединяться признаки окклюзии центральной артерии сетчатки.
Обычно заболевание стартует быстро и внезапно. После утреннего пробуждения, приема ванны, какой-либо физической работы или занятий спортом снижается острота зрения, причем у некоторых больных — до слепоты или определения источника света.
Для того, чтобы человек ощутил ухудшение остроты зрения, порой требуется от минуты до пары часов. В некоторых случаях поражению зрительного нерва предшествует сильная головная боль, появление пелены перед глазами, боли в глазнице с задней стороны, возникновение необычных явлений в поле зрения.
Ишемическая нейропатия зрительного нерва всегда приводит к ухудшению периферического зрения человека. Нередко патологии зрения сводятся к образованию слепых зон (скотом), исчезновению картинки в нижней части обзора или в области носовой, височной части.
Острое состояние продолжается до месяца (иногда дольше). Далее отечность диска зрительного нерва снижается, геморрагии постепенно рассасываются, а нервная ткань атрофируется с разной степенью выраженности. У многих больных зрение частично восстанавливается.
Профилактические мероприятия и прогнозы
К сожалению, лечение ишемической нейрооптикопатии редко заканчивается значительным успехом. Так как глаз сложно поддается восстановлению, и атрофия нервных волокон порой является необратимым процессом, велика вероятность потерять большую часть зрительных функций, нередко возвращаются слепые участки. Если болезнь затрагивает оба глаза, существует угроза полной утраты зрения.
Оптическая нейропатия — это очень серьезный враг, и для предотвращения возможного развития данного заболевания, врачи рекомендуют, не откладывая лечить любые сосудистые болезни, системные патологии и проблемы обмена веществ. Если нейропатия затронула один глаз, нужно регулярно наблюдаться у специалиста, чтобы любыми средствами помешать ей распространить свое разрушительное действие и на второй орган.
Не забывайте заботиться о своих глазах, регулярно проходите осмотр у лечащего врача и постарайтесь не увлекаться народной медициной, если она не показана специалистом. Во врачебной практике лучший метод лечения всегда характеризуется его незамедлительным применением, так что затягивать ни в коем случае нельзя.
Забота о глазах также состоит из регулярного выполнения комплекса специальных упражнений для глаз, особенно, если вы подолгу напряженно трудитесь. Не выполняйте работу при плохом освещении и своевременно реагируйте на любые дефекты и нарушения зрения. Берегите свои глаза и оставайтесь здоровы!
Диагностика
При наступлении любых вышеописанных признаков необходимо срочно вызвать «скорую» или быстро обратиться за помощью к офтальмологу. В программу обследования обязательно входят консультации прочих специалистов — кардиолога, невролога, ревматолога, гематолога и т.д. (до выявления причины ишемической нейропатии).
Офтальмологические исследования включают функциональное тестирование глаз, биомикроскопию, инструментальные обследования при помощи УЗИ, рентгена, различных электрофизиологических методов. Специалист проверяет остроту зрения больного.
При ишемической нейропатии обнаруживается различная степень снижения этого показателя — от незначительной потери зрения до полной слепоты. Также выявляются аномалии зрительной функции в зависимости от пораженного участка нерва.
Во время выполнения офтальмоскопии обнаруживается отечность, бледность, увеличение размеров диска зрительного нерва, а также его продвижение в направлении стекловидного тела.
В области диска сильно отекает сетчатая оболочка, а в центральном ее отделе появляется фигура в виде звезды. Сосуды в области компрессии сужаются, а по краям, наоборот, сильнее наполняются кровью, патологически расширяются. В некоторых случаях присутствуют геморрагии, выделение экссудата.
В результате выполнения ангиографии сетчатой оболочки глаза визуализируется ретинальный ангиосклероз, окклюзия цилиоретинальных сосудов, патологическое изменение калибра вен, артерий.
Обычно нарушения структуры диска зрительного нерва при ишемической нейропатии заднего типа не выявляются. При проведении УЗИ артерий с допплерографией регистрируется нарушение нормального кровотока.
Из электрофизиологических обследований назначаются электроретинограмма, вычисление предельной частоты слияния мельканий и т.д. Обычно проявляется уменьшение функциональных свойств нерва. Выполнение коагулограммы обнаруживает гиперкоагуляцию, а при исследовании крови на холестерин и липопротеиды выявляется их увеличенное количество.
Ишемическую нейропатию следует дифференцировать с ретробульбарным невритом, опухолями нервной системы и орбиты глаза.
Лечение
Лечение должно быть начато как можно раньше, оптимально — в первые же часы с момента появления симптомов. Эта необходимость обусловлена тем, что долгое нарушение нормального кровоснабжения приводит к утере нервных клеток.
Из мер неотложной помощи используются внутривенные инъекции эуфиллина, прием таблетированного нитроглицерина, краткосрочное вдыхание испарений нашатыря. После выполнения экстренной терапии больного помещают в стационар.
В дальнейшем целью терапии становится уменьшение отечности, улучшение трофики нервной ткани, а также обеспечение альтернативного пути кровообращения. Кроме того, проводится лечение основной болезни, обеспечивается нормализация свертываемости крови, жирового обмена, артериального давления.
Из сосудорасширяющих средств при ишемической нейропатии применяются кавинтон, церебролизин, трентал, из противоотечных препаратов — мочегонные лазикс, диакарб, из средств для разжижения крови — тромболитики гепарин, фенилин.
Дополнительно назначаются препараты глюкокортикостероидов, витаминные комплексы, физиотерапия (электростимуляция, лазерная стимуляция нерва, магнитотерапия, микротоки).