Существует несколько видов поражений лицевого нерва, наиболее известные из которых следующие: неврит лицевого нерва, воспаление узла коленца, синдром Россолимо-Мелькерссона, клонический гемифациальный спазм, лицевая миокомия.
При каких симптомах ставится диагноз паралич Белла, в чем причины заболевания, как его лечить? Подробности — в статье.
Что такое неврит лицевого нерва и код заболевания по МКБ-10
Неврит (воспаление, невропатия) лицевого нерва (паралич Белла, лицевой паралич) — наиболее распространённая идиопатическая форма паралича.
Заболевание характеризуется дегенеративными изменениями нерва, приводящими к нарушению иннервации мимических мышц. Возможно полное или частичное поражение нерва.
В международной классификации болезней (МКБ-10) паралич Белла имеет код G51.0 и является подразделением G51 (Поражения лицевого нерва).
По данным ВОЗ, распространенность неврита лицевого нерва составляет 13-24 случая на 100000 населения и занимает второе место среди патологий периферической нервной системы после вертеброгенных заболеваний.
У детей НЛН является самой частой формой поражения периферической нервной системы. Она составляет более 90% среди всех мононевропатий, встречающихся в детском возрасте.
Чаще всего воспалением лицевого нерва страдают люди в возрасте 25-60 лет.
Неврит лицевого нерва бывает двух видов:
Что собой представляет?
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
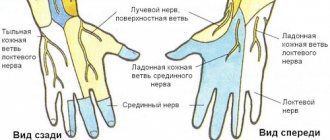
Неврит плечевого нерва – это состояние внезапной боли в плече и руке, сопровождающееся слабостью или онемением.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Вызвано воспалением плечевого сплетения, формирующееся сочетанием нервных корешков, выходящих из шейного отдела позвоночника в шейку.
Хотя интенсивная боль обычно утихает в течение нескольких дней, за ней следуют некоторое онемение и слабость в руке и/или плече, что затянется на много месяцев.
Причины первичного и вторичного воспаления у взрослых и детей
Первичного:
- вирусная инфекция (герпес вызывает герпетический неврит лицевого нерва, вирус ветряной оспы, свинки, цитомегаловирус, коксакивирусная инфекция и др.);
- переохлаждение;
- контакт с ядовитыми веществами: ртутью, мышьяком, свинцом и др.
- повреждение лицевого нерва.
Вторичного:
- черепно-мозговая травма;
- перелом основания черепа;
- артрит;
- злокачественная опухоль головного мозга;
- нарушение кровообращения лицевого нерва;
- гипертонический криз;
- нарушение мозгового кровообращения (инсульт);
- инфаркт больших полушарий головного мозга;
- внутримозговая гематома больших полушарий при артериальной гипертензии, гемофилии, атеросклерозе;
- абсцесс больших полушарий;
- сахарный диабет;
- атеросклероз;
- рассеянный склероз;
- энцефалит;
- воспаление лицевого нерва после удаления зуба мудрости.
Специфические факторы возникновения у ребенка
Первичного:
- родовая травма;
- переохлаждение;
- вирусная инфекция.
Вторичного:
- ЧМТ;
- злокачественная опухоль головного мозга.
Психосоматика болезни
В официальной медицине существует также версия о психосоматических причинах заболевания.
К ним относятся:
- напряжённое усилие, чтобы сдержать гнев;
- нежелание выражать свои чувства;
- внутренняя раздвоенность;
- тщательно скрываемый внутренний конфликт;
- невладение собой.
Виды плечевой плексопатии
Человеческое плечо, если рассматривать его как совокупность суставов, мышц и нервов — достаточно сложная структура. Соответственно медики выделяют несколько видов плексопатии плечевого сплетения:
- Синдром Эрба (паралич дельтовидной мышцы), он же акушерский паралич или проксимальный верхний паралич. Основной симптом — невозможность отвести руку в сторону. Появляется у новорожденных из-за определенных действий акушера во время родов. Действия эти предпринимаются только в том случае, когда ребенок не может «выйти» самостоятельно, а применить метод кесарева сечения уже невозможно. Соответственно, акушер должен помочь ребенку принять правильное положение. При этом может произойти растяжение верхнего ствола плечевого сплетения, травма лестничных мышц. Но это только одна из причин его появления, правда самая распространенная. К другим, менее распространенным причинам можно отнести травмы плеча в следствие сильного удара сверху или сильного рывка за руку, проникающие ранения в плечевое сплетение. Лечение заболевания начинают с консервативных методов — обезболивающие препараты, препараты для улучшения кровоснабжения и препараты для улучшения проведения нервных импульсов. Хорошо помогают физиопроцедуры (электрофорез или УВЧ). Не стоит забывать и про регулярные занятия лечебно-профилактической физкультурой.
- Паралич двуглавой мышцы. Основной симптом — невозможность или трудности при сгибании руки в локтевом суставе.
- Паралич надостной и подостной мышц. Основной симптом — поскольку данные мышцы расположены в районе лопаток, их повреждение или утрата подвижности делают невозможным такие движения как расправление плеч или выпрямление спины.
Если случай тяжелый и воспалены (повреждены) все нервы плеча, то наступает полный паралич руки. При этом наступает атрофия мышц руки и постепенное ее «усыхание». Пропадает чувствительность.
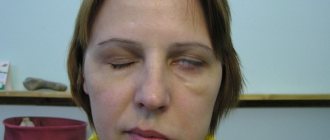
Симптомы справа и слева, диагностика, фото пациентов
- Внезапный паралич с одной стороны лица (чаще всего болезнь обнаруживается утром, после сна).
- Невозможность полностью закрыть глаз.
- Раздражение глаза (вследствие сухости, вызванной отсутствием моргания) или же сильное слезотечение.
- Асимметрия лица: одна сторона рта, одна щека может быть опущена или приподнята.
- Нарушение (искажение) мимики: человек не может улыбнуться, не может пошевелить бровями и т.д.
- Сглаженная носогубная складка.
- Изменение вкусовых ощущений.
- Повышенная звуковая чувствительность.
- Сухость во рту.
- Боль в области уха.
- Головная боль.
- Сложности с произношением отдельных (в основном согласных) звуков.
Диагноз ставится на основании данных клинического осмотра. Болезнь следует дифференцировать от патологий со схожей симптоматикой: инсульта, мигрени, зубной боли.
Если больной не может наморщить лоб или нос, нахмурить или поднять брови, надуть щёки, закрыть поочерёдно глаза, то сомнений не остаётся: это паралич Белла.
Особое внимание уделяется причине возникновения нейропатии (травматическая, инфекционная, врождённая, метаболическая, иммунологическая, аутоиммунная, неопластическая).
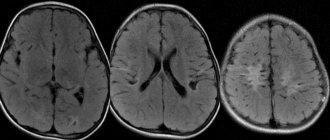
С целью определения степени нарушения двигательной активности мимических мышц могут быть назначены дополнительные методы обследования – электронейромиография, магнитно-резонансная томография, транскраниальная магнитная стимуляция.
На фото лица пациентов с параличом Белла:
Consilium Medicum №09 2020 – Невралгия тройничного нерва
Для цитированияСкрыть список Невралгия тройничного нерва. Consilium Medicum.
2016; 09: Невралгия тройничного нерва – НТН (тригеминальная невралгия, болезнь Фозерджилла, болевой тик) – наиболее распространенная форма пароксизмальных лицевых болей, хроническое заболевание, протекающее с ремиссиями и обострениями, характеризующееся приступами чрезвычайно интенсивной стреляющей, обычно односторонней, боли в зонах иннервации II, III или крайне редко I ветви тройничного нерва. Распространенность НТН достаточно велика и составляет до 30–50 больных на 100 тыс. населения, а заболеваемость в мире, по данным ВОЗ, находится в пределах 2–4 человек на 100 тыс. населения [2, 3]. Более подвержены женщины – 5 на 100 тыс. населения, мужчины – 2,7 на 100 тыс. Типичная НТН дебютирует на 50-летии жизни, возникая чаще справа – 70%, слева – 28%, в редких случаях может быть двусторонней – 2% [4]. VI Болезни нервной системы (G00–G99) Поражения отдельных нервов, нервных корешков и сплетений (G50–G59) G50.0 Синдром пароксизмальной лицевой боли, болезненный тик G53.0* Невралгия после опоясывающего лишая (B02.2+) Постгерпетическое(ая): воспаление ганглия узла коленца, невралгия тройничного нерва
Международная классификация головных болей [5]:
• первичная (идиопатическая) НТН (вызвана компрессией тригеминального корешка) • вторичная (симптоматическая) НТН (проявление других заболеваний ЦНС: рассеянный склероз, опухоли, стволовой инсульт и др.)
Этиология
Наиболее частой причиной возникновения НТН является компрессия тройничного нерва на экстра- или интракраниальном уровне. Интракраниальные факторы: расширенные извитые мозжечковые артерии, аневризмы базилярной артерии, объемные процессы в задней черепной ямке, опухоли мостомозжечкового угла.
Экстракраниальные факторы: компрессия в костном канале, по которому проходит нерв, связанная с его врожденной узостью или приобретенной в результате хронического воспалительного процесса в смежных зонах (кариес, синуситы), местный одонтогенный или риногенный воспалительные процессы.
Развитию НТН могут способствовать инфекционные процессы, сосудистые, эндокринно-обменные и аллергические расстройства, значительно реже – демиелинизация корешка тройничного нерва при рассеянном склерозе [2, 6–8].
Патогенез
С позиции теории «воротникового контроля боли» Мелзака и Уолла (Wall, Melzack.
Gate control theory, 1965), при невралгии V и IX пар черепного нерва, обусловленной компрессией их корешков при входе в ствол мозга, происходит демиелинизация быстропроводящих (антиноцицептивных) волокон типа А с появлением на демиелинизированных участках множества дополнительных вольтажзависимых натриевых каналов и образованием контактов этих участков с немиелинизированными (ноцицептивными) волокнами типа С. Это приводит к формированию продленной и высокоамплитудной активности патологически измененных волокон А, что проявляется болевыми пароксизмами в области лица и полости рта [3].
Типичные признаки болевого синдрома при приступе НТН:
• Характер: пароксизмальный, стреляющий, сравнимый с разрядом электрического тока • Локализация: определенная, не меняющаяся в течение многих лет, в пределах зон иннервации тройничного нерва • Направленность: боль исходит из одного участка и достигает другого • Продолжительность: приступ не превышает 2 мин (обычно 10–15 с) • Наличие: – рефрактерного периода – «светлый» промежуток между двумя отдельными приступами – триггерных зон (участков на коже лица и в полости рта, слабое раздражение которых вызывает пароксизм) – триггерных факторов (действий, при которых возникают болевые приступы: умывание, чистка зубов, жевание, разговор)
• Типичное поведение: больные замирают в той позе, в которой их застиг приступ
Невралгии отдельных ветвей тройничного нерва:
• Назоцилиарная (невралгия Шарлена) – колющая боль с иррадиацией в центральную часть лба при прикосновении к наружной поверхности ноздри • Супраорбитальная – пароксизмальная или постоянная боль в области супраорбитальной вырезки и медиальной части лба • Язычного нерва – боли в половине языка, усиливающиеся при еде, разговоре • Инфраорбитального нерва – боли незначительной интенсивности, чувство онемения слизистой оболочки верхней челюсти и подглазничной области
Осложнения и последствия
Заболевание опасно своими осложнениями. К наиболее частым остаточным явлениям относятся следующие:
Образ жизни
Для скорейшего выздоровления при неврите лицевого нерва необходимо соблюдать определённые правила и рекомендации:
- избегать переохлаждений и сквозняков;
- принимать пищу небольшими порциями;
- жевать пищу поочерёдно на обеих сторонах челюсти;
- придерживать рукой поражённую сторону;
- зафиксировать поражённую часть лица с помощью повязки;
- разнообразить питание — в рационе должна присутствовать белковая пища, большое количество овощей и фруктов, продукты, содержащие витамин В (яичный желток, говяжья печень, свиное мясо, гречневая крупа, бобовые и др.);
- не курить;
- отказаться от алкоголя;
- спать на больной стороне;
- проводить прогревание в домашних условиях (можно народными способами, например, мешочком с разогретой солью);
- произносить гласные, губные (б, п) и шипящие звуки, звук р;
- петь.
Неврит лицевого нерва — не только физиологическая, но и эстетическая проблема. Человек, перенёсший заболевание и страдающиий от его последствий, может столкнуться с социальными проблемами, испытывая психологическую трудность общения.
Учитывая то, что чаще всего встречается первичная форма, болезнь проще предупредить. Укрепляйте иммунитет, избегайте пребывания на сквозняке, не допускайте переохлаждения.