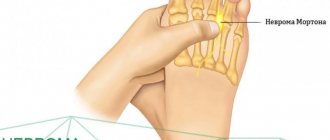
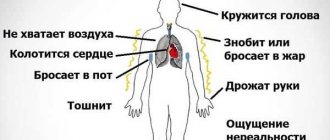
Как мы видим? Образы окружающего мира попадают на сетчатку глаза и по зрительному нерву передаются в мозг. Там полученная информация обрабатывается и формируется картинка. При повреждении зрительного нерва из-за недостаточного кровообращения начинается оптическая ишемическая нейропатия. Это серьезное заболевание, вызывающее временное или постоянное ухудшение зрения, вплоть до слепоты.
Специфика и классификация заболевания
Нейропатию, повреждение нервов, можно подразделить на несколько типов.
Классифицируют проблему в большинстве случаев в зависимости от фактора, приведшего к ней.
Диабетическая
Чаще всего страдают нервы нижних конечностей по причине высокой изнашиваемости мелких сосудов. Страдающий ею человек может заметить неполадки в бедре, голени и даже в области половых органов. Поражение седалищного нерва происходит в 67% случаев.
Токсическая
Интоксикация, в том числе и по причине распространения инфекций, ведет к нарушению в работе сосудов, нервные волокна страдают. Здесь может быть задет любой нерв, будь то лицевые нервы (невропатия лицевого нерва, тройничного нерва и др.) или нервы конечностей.
Поскольку от крупных нервов также отходят ветви, которые тоже подвергаются проблеме, область поражения может быть обширной. Это так называемый мышечно-тонический синдром, патология, связанная с дегенеративными изменениями в позвоночнике. Из-за сдавливания нерва в области одного из позвонков, страдать будет вся иннервируемая область.
К примеру, большая поясничная мышца при спазме затрагивает не только близко расположенные нервы, но и седалищный нерв, а также нервные волокна вплоть до стоп.
Посттравматическая
Причина такой нейропатии – травмы. В зависимости от того, какая зона тела поражена, будет страдать тот или иной нерв. Особенно часто встречается невропатия локтевого и лучевого нервов.
Смешанные
Большего внимания требует так называемая смешанная форма невропатии. Она делится на два вида: туннельную и компрессионно-ишемическую. Речь идет о тех случаях, когда сдавление нерва по любой из причин происходит в определенных анатомических областях – туннелях. Второе их название «влагалища» — это те естественные полости, которые образованы костной, сухожильной и мышечной тканью. При разных проблемах (отеке, переломе или новообразовании) происходит сужение этих каналов.
Компрессионно-ишемическая нейропатия (или невропатия) — это проблема, связанная с поражением нервно-сосудистого образования. Из-за пережатия или сдавливания, которое может произойти по ряду причин, происходит компрессия некоторой области, а в дальнейшем (иногда сразу), ее ишемия (замедление кровоснабжения). В результате этого, нервные волокна или их миелиновая оболочка нарушается.
Возможны мелкие поражения целостности волокон или развитие воспалительных процессов в них.
Заболевание может затронуть один из нервов (мононевропатия) или большинство периферических или черепно-мозговых нервов. В том случае, если происходит диффузное, чаще симметричное, повреждение нервов, говорят о полинейропатии.
Поскольку оба этих вида схожи, некоторые медицинские издания не разделяют их и говорят просто о туннельной или компрессионно-ишемической нейропатии.
Причины нейропатии
На сегодняшний день медицинская практика выделяет множество причин, которые ведут к дистрофическим изменения
м нервов. Среди наиболее часто диагностируемых причин выделяют:
- Интоксикация
Отравление организма происходит вследствие воздействия на него тяжелых металлов, угарного газа, ртути, ацетона, мышьяка, а также некоторых лекарственных препаратов. Кроме того, токсическое повреждение периферических нервов возникает в результате длительного употребления алкогольных напитков, особенно при хроническом алкоголизме.
- Сахарный диабет
Наиболее часто у людей, страдающих сахарным диабетом, может возникнуть в качестве осложнения нейропатия. Наиболее запушенные формы этого заболевания влекут за собой возникновение диабетической стопы, которая поражает ткани, кожу, кости конечностей, приводит к их отмиранию в и в некоторых случаях к ампутации стопы.
- Травмы
Травмы, полученные во время аварий, несчастных случаев, занятий спортом провоцируют возникновение нейропатии нижних конечностей. Кроме того, сопутствуют заболеванию такие причины как переохлаждение, облучение или мышечные нагрузки вследствие физических упражнений.
- Дефицит витаминов
Недостаточное потребление организмом минералов и витаминов способствует дистрофическим изменениям. Особенно нейропатия развивается на фоне дефицита витамина B, а также при нарушенном обмене веществ.
- Инфекционные заболевания
Причиной заболевания могут служить вирусные инфекции, особенно в период сезонности ОРВИ, переходящие в хронические состояния. К числу частых причин относится также ВИЧ.
- Эндокринные заболевания
Болезни щитовидной и поджелудочной железы, а также перенесенные операции могут способствовать развитию нейропатии.
- Рассеянный склероз
Рассеянный склероз, а также другие заболевания, при которых разрушается оболочка нерва, выполняющая защитную функцию – одна из частых причин возникновения нейропатии у пожилых людей.
Синдром запястного канала
Эта патология, по-другому — компрессионно-ишемическая нейропатия срединного нерва в его дистальной части — связана с пережатием в области трех костей и связки. Здесь происходит удержание сухожилий мышц, относящихся к сгибателям пальцев рук и самой кисти.
Патология чаще встречается у женщин.
К факторам риска относят возраст после 40 лет.
Почему появляется синдром?
Общей причиной появления этого синдрома служит хроническое перенапряжение кисти руки. Во время определенной работы, например, при длительной прополке грядок или печати на компьютере, мышцы перенапрягаются, происходит их спазм, срединный нерв подвергается сильной компрессии. При этом повреждению сначала подвергается рабочая рука.
Также определенные заболевания могут привести к развитию синдрома запястного канала:
- травмы запястья, кисти;
- дегенеративные патологии суставов;
- воспалительные поражения сухожилий, связок;
- нарушение обмена веществ;
- опухоли, новообразования.
При болезнях общего характера, например, при эндокринных заболеваниях или нарушении обмена веществ, происходит повреждение нервов обеих конечностей.
При травме одной руки пострадает только один нерв.
Акромегалию — патологию, связанную с чрезмерным ростом конечностей и частей лица, а вместе с тем и сдавливанием мышечных и нервных волокон — часто определяют как причину появления компрессионной нейропатии.
Симптоматика
Синдром запястного канала начинает развиваться постепенно. Сначала человек чувствует онемение или покалывание кончиков пальцев, затем всей кисти. Удерживать руку в определенном состоянии становится с каждым днем труднее.
Болезненные ощущения по нарастающей также сначала заметны в кончиках пальцев, а затем распространяются по всей кисти. Отголоски боли можно заметить в локте и даже предплечье.
Неприятные симптомы усиливаются при движении.
Если не предпринимать мер по устранению недомоганий, в руке теряется чувствительность, нарушение ее функции не заставит ждать.
Лечение при ишемической нейропатии
Лечение необходимо начинать в первые часы после возникновения симптомов, необходимость связана с тем, что продолжительное нарушение кровообращения приводит к потере нервных клеток.
Первая помощь предполагает введение инъекций эуфиллина, вдыхание нашатыря, прием таблеток нитроглицерина, дальнейшее лечение проводится в стационарных условиях.
Целью терапии является снижение отечности, обеспечения альтернативного пути кровообращения, улучшение трофики нервной ткани. Необходимо также принять меры по лечению основной болезни, обеспечить нормализацию жирового обмена, свертываемости крови, артериального давления.
Медикаменты, показанные при ишемической нейропатии:
- Сосудорасширяющие препараты (трентал, церебролизин, кавинтон);
- Противоотечные лекарственные средства (диакарб, лазикс);
- Средства для разжижение крови (фенилин, гепарин);
- Витаминные комплексы;
- Глюкокортикостероиды.
Лечение предполагает также использование физиотерапевтических методов (микротоки, магнитотерапия, лазерная стимуляция нерва, электростимуляция).
Эффективное лечение наследственных нейропатий отсутствует, препараты в данном случае неэффективны, рекомендуется воздержаться от алкогольных напитков и курения. При наличии невралгических и сердечных аномалий пациентов рекомендуется направлять к соответствующим специалистам.
При ишемической оптической нейропатии прогноз неблагоприятный, даже при выполнении всех предписаний врача зрение ухудшается, из обзора выпадают отдельные участки, что приводит к атрофии волокон ткани нерва. В 50% случаев за счет интенсивного лечения зрение удается улучшить, при вовлеченности в процесс обоих глаз часто развивается полная слепота.
Синдром круглого пронатора
Имеет другое название — синдром Сейфарта, или компрессионно-ишемическая нейропатия срединного нерва в проксимальной части предплечья. То есть, поражение того же срединного нерва, но в другой области. В этом случае поражение происходит в верхней трети предплечья. Срединный нерв здесь проходит в фиброзно-мышечном канале, образованном двумя костями – лучевой и плечевой. Круглый пронатор, мышца, также повреждена.
Статья в тему: Описание и инструкция для Депиофена
Причины
Частой причиной развития синдрома круглого пронатора является физическая активность этой области. К примеру, стоматолог или автомеханик, которые держат руки в постоянном напряжении и движении, страдают этим синдромом в 20% случаев. В большинстве случаев патология случается у спортсменов.
Кроме этого, к факторам риска относят нарушения локтевого сустава из-за травмы или по причине развития артритов, артрозов.
Воспалительные процессы синовиальных сумок сустава или мышечной, сухожильной ткани также служат основанием для развития заболевания.
Как узнать проблему?
Сначала человек замечает несвойственную ранее пронацию кисти. В дальнейшем у него не получается сильно сжать руку в кулак, развести большие пальцы в сторону, согнуть их.
Боль распространяется в основном в плече, поскольку наблюдается сдавление на уровне именно этой области.
Радикулопатия: причины, признаки, лечение
Радикулопатия – это повреждение или раздражение нервного корешка (скопление нервных клеток в спине там, где они входят или выходят из спинного мозга) .
Помимо боли, радикулопатия также может вызывать чувство потери и паралич. Триггерами часто являются грыжи межпозвоночных дисков. Другие возможные причины включают изменения в костном отделе позвоночника и воспаление.
Читайте все о радикулопатии, как ее диагностировать и лечить!
Краткая информация
- Описание: повреждение или раздражение нервного корешка с болью, параличом, эмоциональной потерей
- Причины: обычно давление на нервный корешок или воспаление, в частности грыжи межпозвоночных дисков, изменения костного отдела позвоночника, артрит , спондилолистез, опухоли, кровоизлияния
- Когда к врачу? для длительных болей в спине , особенно при радиационной боли, онемении и / или параличе
- Диагноз: разговор с пациентом, физическое обследование (например, тест на прочность, чувствительность и рефлексы), при необходимости компьютерная томография , магнитно-резонансная томография , рентген , электромиография (ЭМГ)
- Терапия: в зависимости от причины и степени тяжести дискомфорта, лекарства (например, анальгетики, миорелаксанты, возможно, кортизон или антибиотики), физиотерапия , массаж, физическая термическая обработка, редко хирургическое вмешательство
- Самопомощь: тренируйте мышцы спины, обращайте внимание на правильное положение в спине в повседневной жизни (например, правильный подъем, правильную осанку и т. Д.)
Радикулопатия: описание
Радикулопатия обычно упоминается в медицине как причина повреждения или раздражения нервного корешка . Если поражены несколько нервных корешков, это называется полирадикулопатией .
Радикулит сам по себе является воспалением нервного корешка. Термин часто используется как синоним радикулопатии. Другие альтернативные названия включают неврит или корневой синдром .
Что такое нервный корешок?
Нервные корешки – это нервные волокна, которые входят или выходят из спинного мозга. Один различает передний и задний корень, который все еще соединяется в позвоночном канале со спинным нервом.
Спинные нервы, в свою очередь, выходят из позвоночного канала попарно справа и слева между телами позвонков.
У человека обычно имеется 31 пара спинномозговых нервов, что соответствует 31 на каждой стороне тела.
В зависимости от области тела и мозга происходит обмен сигналами, это происходит на разных высотах спинного мозга. Корни нерва в шейном отделе позвоночника отвечают за руки и нервные корешки в нижней части спинного мозга, который заканчивается у взрослых примерно на высоте верхних поясничных позвонков.
Каждый передний корень снабжает определенные мышцы нервными сигналами, а каждый задний корень получает нервные раздражители от определенных частей органа или кожи. Поэтому, когда нервный корешок поврежден, его симптомы соответствуют его высоте. Например, обычно довольно легко оценить уровень радикулопатии на основе симптомов.
Какие есть формы радикулопатии?
Радикулопатии могут быть классифицированы в зависимости от высоты спинного мозга. Если поражены нервные корешки в области шейного отдела позвоночника, говорят о радикулопатии шейки матки, в случае жалоб на нижние нервные корешки, поясничной или крестцовой радикулопатии .
Поясничная область и крестцовая область чаще поражаются радикулопатией, чем шейный отдел спинного мозга. Корневой синдром на уровне грудного отдела позвоночника (грудная радикулопатия) также возможен, но относительно редко.
Учитывая продолжительность радикулопатии, можно выделить острую и хроническую формы . Хроническая радикулопатия – это когда симптомы (особенно боль) сохраняются более 12 недель.
Каковы симптомы радикулопатии?
Радикулопатия очень часто приводит к болям и / или дискомфорту, таким как покалывание около самого нервного корешка и в области их снабжения. Например, боль в ногах типична для радикулопатии в поясничной области . Цервикальные радикулопатии часто излучают дискомфорт в плечах и руках.
Помимо боли, онемение кожи часто сопровождает радикулопатию. Также может произойти паралич (парез) и снижение рефлексов на связанные мышцы.
При радикулопатии полный паралич обычно не возникает, поскольку каждая мышца получает импульсы от нескольких нервных корешков.
На уровне пораженного нервного корешка мышцы спины рядом с позвоночником часто укрепляются (Хартспанн). Кроме того, боль усиливается, когда пациент сжимает, например, при кашле , чихании или дефекации. Так же при простукивании позвоночника в соответствующем месте является болезненным. При радикулопатии шейки матки у пациентов иногда наблюдается её расширение.
На кого влияет радикулопатия?
В зависимости от триггера радикулопатия может возникать в разных возрастах. Однако, поскольку многие из возможных триггеров развиваются только с возрастом, молодые люди редко страдают от радикулопатии, а дети – почти никогда.
Наиболее частой причиной корневого синдрома является грыжа диска в поясничном отделе позвоночника. Это происходит чаще всего между 30-м и 50-м годом жизни. После этого риск снова уменьшается. Грыжа межпозвоночных дисков в области шейного отдела позвоночника встречается значительно реже, но встречается в основном у более молодых людей.
Радикулопатия: причины и возможные заболевания
Большинство причин радикулопатии можно отнести к двум основным группам: либо создает некую форму механического давления на нервный корешок, либо воспаление приводит к появлению симптомов.
Механические причины являются наиболее распространенными. К ним относятся:
- Грыжа межпозвоночного диска
- Костные изменения позвоночника, такие как сужение позвоночного канала или места выхода нерва
- Артроз позвоночных суставов ( спондилоартроз , остеоартрит фасеточного сустава)
- Спондилолистез
- Опухоли или кровотечение
В случае механического повреждения нервного корешка воспалительные процессы, которые вызывают дополнительное раздражение, часто начинаются со временем.
Триггерами воспалительной радикулопатии обычно являются патогены, такие как вирусы или бактерии. К ним относятся, в частности, вирус опоясывающего герпеса (возбудитель ветряной оспы и опоясывающего лишая ) и особые боррелии (возбудитель болезни Лайма).
Воспаление тел позвонков и межпозвоночных дисков (спондилодисцит) также может распространяться на нервные корешки. Это часто вызывается бактерией стафилококк. Одним из возможных триггеров неинфекционного воспаления нервных корешков является синдром Гийена-Барре , воспалительное заболевание нервов из-за неправильной реакции иммунной системы.
Наконец, существуют также определенные заболевания, которые непосредственно разрушают ткани нервных корешков, не вызывая воспаления. Примером этого является радикулопатия при сахарном диабете (диабетическая радикулопатия).
Псевдорадикулярные синдромы
Симптомы некоторых заболеваний могут быть очень похожи на радикулопатию, хотя здесь не затрагиваются нервные корешки.
Большинство из них – это ортопедические заболевания, такие как остеоартрит тазобедренного сустава или переломы позвонков, вызванные остеопорозом (потеря костной массы).
Если есть симптомы, сходные с фактической радикулопатией, это называется псевдорадикулярными синдромами.
Радикулопатия: когда вам нужно обратиться к врачу?
Боль в спине является очень распространенным явлением, особенно с возрастом, и часто является результатом износа позвоночника. Тем не менее, вы должны всегда консультироваться с врачом при длительной боли в спине, чтобы выяснить причину.
Особенно, когда боль распространяется и может сопровождаться ненормальными ощущениями, онемением или параличом, может возникнуть острый процесс, который требует немедленного лечения.
Высокая скорость требуется, когда появляются определенные признаки предупреждения. Эти так называемые “красные флаги” включают в себя:
- вновь возникающие или усиливающиеся признаки паралича
- уменьшение боли с одновременным параличом
- усиление боли в ночи
- предыдущая травма, такая как падение или несчастный случай. У пожилых людей даже безобидные падения могут вызвать переломы позвонков.
Такие симптомы указывают на необходимость неотложной медицинской помощи! Вызови скорую помощь!
Радикулопатия: что делает доктор?
Сначала врач в разговоре с пациентом поднимает свой анамнез. Кроме того, он может точно описать характер, местоположение и интенсивность боли и других жалоб. Он также спрашивает о любых ранее существовавших или основных заболеваниях (опоясывающий лишай, грыжа межпозвоночных дисков, диабет и т.д.) И предыдущих травмах / несчастных случаях.
Затем проведите медицинский осмотр . К ним, в частности, относятся тесты на прочность, тесты на чувствительность и рефлексы. При необходимости используются следующие методы расследования :
Например, врач может запросить рентген позвоночника.
Иногда выполняется компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) – но обычно только при появлении вышеупомянутых симптомов красного флага.
Другой метод, используемый для изучения повреждения нервов – электромиография (ЭМГ), которая измеряет естественную электрическую активность мышц с помощью игольчатых или палочных электродов.
Радикулопатия: терапия
При лечении радикулопатии, прежде всего, облегчение боли стоит на первом плане. Есть несколько лекарств, и врач с введением более слабых обезболивающих, таких как парацетамол или ибупрофен, начинает (неопиоальные или нестероидные анальгетики).
Если этих препаратов недостаточно, можно добавить слабые опиоидные анальгетики, такие как трамадол или тилидин . Так называемые миорелаксанты устраняют любое мышечное напряжение, которое часто связано с радикулопатией.
В некоторых случаях необходимы другие лекарства, такие как препараты кортизона или антибиотики (при бактериальных инфекциях, как пусковой механизм радикулопатии).
В дополнение к лекарственной радикулопатической терапии существуют некоторые специальные методы лечения, которые можно использовать как дополнительно, так и альтернативно.
С помощью физиотерапевтических упражнений пациент может, например, предотвратить неправильное положение и повысить подвижность.
Массаж может помочь решить проблемы с закаливанием мышц, а также физические термические процедуры .
Вопреки представлению многих пациентов постельного режима следует избегать, если это возможно . Фактически, это обычно полезно для процесса заживления, если пациент движется рано и регулярно. По крайней мере, через четыре дня после появления жалоб следует полностью отказаться от постельного режима. Это требует раннего облегчения боли (обезболивающие, массаж и т.д.).
Во многих случаях, кроме облегчения симптомов, дальнейшее лечение не требуется. Часто симптомы исчезают через несколько дней или недель.
Если причиной радикулопатии является механическая причина, и пациент испытывает один или несколько симптомов Красного флага, обычно необходимо действовать быстро, чтобы предотвратить постоянное неврологическое повреждение.
Также необходимо предотвратить развитие у пациента хронической радикулопатии ( хронизация симптомов ). Поскольку психологические факторы, такие как ожидание боли, также играют роль в этом отношении, и вам, как пациенту, важно хорошо понимать свою болезнь и варианты лечения. Невежество часто вызывает беспокойство, а негативные ожидания увеличивают риск хронизации симптомов.
Синдром ленты Стразера
Синдром касается срединного нерва в области нижней трети плеча. Здесь происходит нарушение функции пронатора, страдает надлоктевая область руки.
Почему появляется?
Специалисты называют те же причины появления синдрома ленты Стразера, как и в случае с синдромом круглого пронатора. Единственная разница – в локализации патологических процессов.
Здесь будет затронут именно локтевой сустав.
Признаки повреждения
Человек испытывает затруднения со сгибанием первых трех пальцев руки, не может взять что-то без усилий.
Онемение резко сменяется жгучей болью в области практически всей руки. Но чувствительность ладони сохраняется.
Компрессионно-ишемическая невропатия локтевого нерва
Поражение локтевого нерва подразделяется на три вида, относительно части нервной ветви.
Различают компрессионно-ишемическую нейропатию локтевого нерва:
- Дистальной области, ульнарный синдром запястья. Повреждается также нерв «ульнарус», который проходит по внешней стороне плеча и переходит на заднюю медиальную.
- Медиальной области, кубитальный туннельный синдром. Здесь поврежден кубитальный канал, по которому проходит нерв через заднюю поверхность локтя.
Локтевой нерв иннервирует, кроме непосредственно области руки, 3 последних пальца с внешней и внутренней стороны ладони.
Почему появляется заболевание?
Те, кто любит опираться на локти во время просмотра телевизора или чтения книги, должен знать: компрессионная нейропатия локтевого нерва им обеспечена.
Ушибы, переломы и другие травмы предплечья и непосредственно локтевого сустава, также ведут к проблемам.
Не стоит забывать и о патологиях воспалительного, дегенеративного характера сустава и его составляющих.
Как не пропустить сигналы организма?
Заболевание начинается с онемения и покалывания мизинцев и безымянных пальцев. Наблюдается отсутствие чувствительности этой области.
В дальнейшем человеку трудно взять что-либо в руки, печатать или играть на пианино.
Одним из симптомов заболевания всегда является боль в локте.
Сначала несильная, затем становится жгучей и отдает по задней области локтя к кисти.
Диагностика компрессионной невропатии
Независимо от того, где наблюдается проблема, не стоит затягивать с визитом к неврологу. Своевременная помощь медиков избавит пациента от осложнений (атрофии нервных и мышечных волокон, нарушений функции кисти).
Диагностика начинается с осмотра пациента и его опроса. Также необходимо провести несложные тесты. Например, пациента попросят сжать руку в кулак или согнуть большой или любой другой палец.
Невролог также проверит иннервацию и сохранение рефлексов пораженной области с помощью неврологического молотка.
Далее, для выявления сопутствующих патологий, наличия воспалительных процессов, необходим анализ крови, мочи.
Затем проводят следующие исследования:
- электромиографию;
- электронейрографию;
- УЗИ;
- рентгенографию.
Необходимо дифференцировать компрессионную невропатию от остеохондроза и других заболеваний, возможно, сходной симптоматики.
Варианты качественной терапии
В некоторых случаях при высвобождении нерва не обойтись без радикальных мер, тогда прибегают к помощи хирурга. Однако в основном невролог выбирает консервативное лечение, сочетающее целый комплекс методик.
В первую очередь, медики советуют полностью обездвижить проблемную область или максимально снять с нее физическую нагрузку. Обычно применяют мягкие ортезы. Затем переходят к симптоматическому лечению, то есть борьба идет за уменьшение и полное устранение неприятных симптомов. Только затем переходят к восстановительному периоду.
Какие медикаменты помогут?
Из великого множества фармакологической продукции неврология использует как основные виды терапии следующие препараты:
- миорелаксанты;
- НПВС;
- противоотечные;
- анестетики.
Помимо этого, используют витаминные комплексы (группа В), необходимые для лучшего восстановления поврежденных структур, и антикоагулянты, восстанавливающие кровоснабжение.
Применяют как инъекции для внутримышечного или внутривенного введения, так и таблетки, капсулы.
Статья в тему: Какие проблемы с дыхание может вызывать остеохондроз и почему
Миорелаксанты, которые устраняют спазм сосудов и мышц, могут быть такими:
Мидокалм. Активирует прохождение нервных импульсов. Ценовой диапазон препарата в таблетках — от 400 до 600 рублей, в ампулах — от 700 до 1300 р. Нельзя применять при миастении и индивидуальной непереносимости компонентов. Толперизон. Дешевый аналог Мидокалма. Стоимость от 150 р. Противопоказан при миастении и наличии аллергии на лидокаин и толперизон.
Сибазон. Противосудорожное и расслабляющее средство. Запрещен при миастении, апноэ и глаукоме. Также не назначают его при выраженных психических отклонениях. Средняя цена за упаковку таблеток – 150 р., ампулы дороже — 200-300 р.
Эти лекарства должны быть назначены строго врачом.
НПВС — нестероидные противовоспалительные средства — направлены на устранение воспаления, активно снимают боли.
Используют:
Ибупрофен. Выпускают в форме мазей, таблеток. Цена — до 150 р. Противопоказаний немного: проблемы с ЖКТ, некоторые патологии зрения и слуха, печеночная и почечная недостаточность.
Найз. Выпускают в форме таблеток, суспензии и мази. Стоимость от 200 р. Нельзя принимать при аспириновой триаде, кровотечениях, почечной недостаточности.
Кетопрофен. Цена таблеток – от 50 р. и мази — от 100 р. Запрещен при обострениях патологий ЖКТ, почечной недостаточности, непереносимости производных аспирина.
Сразу понять, какой препарат подходит, невозможно.
Иногда необходимо несколько раз сменить лекарство и дозировку.
Противоотечные медикаменты рекомендуется принимать при плохой проницаемости сосудов, за счет чего и образуется отек. В большинстве случаев это те же нестероидные противовоспалительные препараты. Назначают:
Индометацин. НПВС стоимостью до 150 р. Противопоказан при внутренних кровотечениях, патологиях ЖКТ, печеночной и почечной недостаточности.
Гепариновая мазь. Цена не более 200 р. Действие основано на ускорении кровообращения, вместе с тем способствует устранению отека. Нельзя применять в области с нарушенной целостностью кожного покрова. Длительный прием или передозировка недопустимы при нарушенной вязкости крови.
Тромбофоб. Аналог гепариновой мази, но дороже — от 300р. Противопоказания те же.
В том случае, если необходим прием и мази, и таблеток одного из НПВС или препаратов, улучшающих кровообращение, необходимо корректировать дозировку.
Обезболивание хорошо достигается с помощью нестероидных противовоспалительных средств, но иногда необходимо сильное их воздействие на проблемную область. Используют новокаиновые блокады, когда зону поражения обкалывают раствором новокаина.
Физиотерапия
Физиотерапевтические процедуры проводят, когда основные симптомы проблемы сняты. Однако в некоторых случаях для увеличения действия того или иного препарата используют электрофорез. Под действием электрического тока эффективность медикаментов повышается.
Также применяются:
- Магнитотерапия. Воздействие магнитного поля приводит к улучшению обменных процессов.
- УВЧ-терапия. Радиоволны также играют роль катализатора метаболизма. Способны устранять болевые ощущения.
- Лазерное лечение. Возможность инфракрасного луча проникнуть глубоко в ткани и устранить причину компрессии давно используется для лечения нейропатии.
- Парафинотерапия. Применение нагретого парафина на проблемный участок благотворно влияет на восстановительные процессы.
- Рефлексотерапия. Воздействие на некоторые точки тела с помощью пиявок, игл или укусов пчел способно устранить сильный отек.
- Бальнеотерапия. Лечебные свойства компонентов минеральных вод в качестве душа, ванн или для питья также давно востребованы.
Один курс содержит от 5-ти до 10-ти сеансов той или иной физиопроцедуры.
Затем необходимо сделать перерыв. По необходимости процедуры повторяют.
ЛФК, массаж
Лечебные комплексы упражнений и массаж направлены на развитие конечностей, длительное время находившихся в неподвижном состоянии. Без этих методов не обойтись, поскольку бездействие мышечных волокон ведет к их атрофии.
Массаж лучше доверить профессионалам, но можно проводить его и самостоятельно.
ЛФК подбирают под пациента в индивидуальном порядке. Возможно использование таких упражнений, их используют по нарастающей:
- Поднимать и опускать руку, лежа на кровати. Сначала развивать кисть, затем руку до локтя.
- Поочередно каждый палец проблемной руки поднимать сначала при помощи второй руки, затем пытаться тренировать кисть.
- Положить кисть на стол ладонью вниз, попеременно поднимать каждый палец. Затем положить кисть ладонью вверх, проделать то же.
Каждое упражнение проделывать сначала по три раза, затем увеличить количество до 15-20-ти раз.
Радикальные меры
Оперативное лечение необходимо в том случае, если компрессия может привести к полному некрозу тканей.
Для устранения сжатия нервных волокон применяют:
- Невролиз нервного ствола. Необходим при травме конечности. Иссекают рубцовую ткань, мешающую нормальному развитию и функции нерва. Иногда требуется полное иссечение самого нерва в сильно поврежденном его участке. Также прибегают к пересадке нервного волокна.
- Декомпрессия. Устраняют хирургическим путем причину компрессии: удаляют опухоли, сильно разросшуюся ткань или воспаленные участки.
После операции снова понадобится обездвижить конечность, сроком до 3-х недель.
Чем быстрее удается добиться ликвидации компрессионно-ишемической невропатии, тем эффективнее будет функция пораженной конечности или любого другого участка тела.
Оперативное вмешательство – всегда риск, иногда не удается полностью решить проблему, и функция конечности восстанавливается частично.
Посмотрите видео про эту болезнь
Радикулопатия шейная, грудная и пояснично-крестцовая
Радикулопатия (корешковый синдром) – неврологический синдром, причиной которого является раздражение спиномозговых корешков.
Каждый корешок соответствует телу своего позвонка и расположен на одном с ним уровне. Он проходит в узком межпозвонковом отверстии, окружен мышцами, связками и сосудистыми сплетениями.
Проблемы с любым из этих образований может вызвать раздражение и/или сдавление корешка.
Таким образом, происхождение радикулопатии и возникновение боли обусловлено положением корешков.
Типы радикулопатии
- шейная (часто встречающаяся)
- грудная (редкая форма)
- шейно-грудная
- поясничная
- пояснично-крестцовая
- комбинированная форма (часто встречающаяся)
- генерализованная форма
Симптомы шейной радикулопатии
Чаще всего острая боль возникает в утренние часы. Это может быть:
- боль в шее
- головная боль (иногда очень интенсивная)
- боль в плечевом суставе
- боль в руке
- болезненность и/или скованность мышц шеи
- парестезия (нарушение чувствительности, сопровождающееся чувством жжения, покалывания, онемения, холода)
- обменные нарушения (сухость кожных покровов, их шелушение, холодность кожи при прикосновении к пораженному участку)
Важно! Если Вы обнаружили у себя подобные симптомы, лечение необходимо начать без промедления. Не стоит надеяться на «домашние» методы. Они способны дать лишь временный эффект и не устранят причину заболевания.
Только квалифицированный врач невролог точно определит тип заболевания, назначит обследование и адекватное лечение.
Симптомы грудной радикулопатии
Наряду с общими симптомами, характерными для всех типов радикулопатии, при грудной форме наблюдаются:
- опоясывающая боль, боль между лопаток, за грудиной и в области нижних ребер
- боль, отдающая в плечо и подмышечную впадину
- боль, иррадиирущая в средний палец
- слабость трицепса
- при врачебном осмотре выявление снижения трицепитального рефлекса
Самостоятельно диагностировать заболевание сложно. Следует учитывать, что симптомы грудной радикулопатии напоминают симптомы стенокардии и других опасных заболеваний.
Самостоятельное лечение может нанести непоправимый вред!
Симптомы пояснично-крестцовой радикулопатии
Пояснично-крестцовый неврологический синдром характеризуется (наряду с аналогичными симптомами при других видах радикулопатии):
- интенсивной болью в стопе, бедре и ягодице
- острыми болями в пояснице, отдающими в конечность
- нарушениями двигательной функции вследствие неловкого наклона или резкого движения
- потерей чувствительности нижней конечности, ослабление мышц нижних конечностей
Лечение радикулопатии
Начало лечения – соблюдение полного покоя и применением различных местных средств.
Поскольку эффективность лечения зависит от установления точного диагноза и уточнения причины, вызвавшей сдавливание нервных корешков, обращение к квалифицированному врачу неврологу является первоочередной задачей. В ряде случаев, тяжесть последствий будет меньше после быстрой помощи, которую может оказать врач-остеопат методом мануальной или тракционной терапии (вытяжением).
Следующий этап лечения – снятие болевого синдрома. Для этого используются различные лекарственные препараты, которые могут быть назначены в виде инъекций, в том числе внутривенно, капельно в комфортных условиях дневного стационара.
Третий этап – восстановительный курс, который запускает процессы физиологического восстановления нервов, спиномозговых корешков и хрящевой ткани межпозвоночных дисков.
Пациентам рекомендуют массаж, физиотерапию, рефлексотерапию.
Квалифицированные врачи неврологи нашей клиники, имеющие большой опыт в лечении радикулопатий, дадут Вам индивидуальную консультацию и разработают для Вас индивидуальную схему лечения с и последующей реабилитации.
Профилактика и рекомендации
Рекомендации носят общий характер и не могут использоваться для самолечения.
Показана психотерапия, массаж, лечебная физкультура, плаванье, физиотерапевтические процедуры, санаторно-курортное лечение (бальнеологические курорты). Хороший результат дает гальванизация, фонофорез, амплипульстерапия, магнитотерапия, лазеротерапия, лазеромагнитотерапия.
Для долечивания и профилактики повторных приступов назначаются радоновые, минеральные и жемчужные ванны.
Современных и эффективных методов в настоящее время существует много. Только квалифицированный врач невролог может определить целесообразность их назначения.
Не рискуйте своим здоровьем!
Можно ли греть поясницу грелкой при радикулите?
Во время обострения радикулопатии рекомендуется поясницу держать в тепле. Однако, согревать при помощи грелки, «синей лампы», нагретой соли или песка — не рекомендуется. Это может усились отек корешков и привести к усилению болей. Можно использовать специальные пояса, в том числе из собачьей шерсти и др.
У меня язва желудка. Какие обезболивающие мне можно принимать при радикулите?
Многие препараты, применяемые при обострении радикулопатии не рекомендуются пациентам, имеющим в анамнезе язвенную болезнь желудка и двенадцатиперстной кишки. Назначить адекватное лечение может только врач после осмотра. Не занимайтесь самолечением!
На МРТ позвоночника у меня нашли грыжу диска. Мне надо ее удалять?
Показания к операции по удалению грыжи межпозвоночного диска может определить врач на консультации. Грыжи чаще всего не требуют оперативного вмешательства. Необходимо соблюдать специальный охранительный режим, проводить профилактическое лечение и заниматься лечебной физкультурой.
Случай №1
Пациентка С. 25 лет, после катания на горных лыжах и падения почувствовала резкую боль в пояснице и онемение в правой стопе. Начала принимать обезболивающие препараты. Однако, из-за появления болей в животе и изжоги, вынуждена была от них отказаться.
На второй день обратилась к неврологу в ПолиКлинику ЭКСПЕРТ.Пациентке было назначено лечение и консультация врача-гастроэнтеролога. Пациентка прошла курс внутримышечных и внутривенных капельных инъекций в дневном стационаре ПолиКлиники ЭКСПЕРТ.
Болевой синдром полностью регрессировал, онемения в правой стопе прошли.
Пациентка С. была проконсультирована врачом-гастроэнтерологом. Ей была выполнена фиброгастродуоденоскопия (ФГДС), на которой выявлена острая язва луковицы двенадцатиперстной кишки. Врачом-гастроэнтерологом было назначено лечение по этому поводу.
Источник: //expert-clinica.ru/diseases/radikulopatiya-sheynaya-grudnaya-i-poyasnichno-kresttsovaya