Иван Дроздов 20.12.2017 0 Комментарии
Мигрень у женщин наблюдается в несколько раз чаще, чем у мужчин. Особенно четко недуг проявляет себя в репродуктивном возрасте, когда на фоне овуляции происходит изменение гормонального фона. Но существуют и другие причины развития пульсирующих, сильно выраженных головных болей, которые своим проявлением существенно снижают умственную и физическую активность. Они носят наследственный или патологический характер, и требуют назначения лечения профильными специалистами.
Общее описание
Головная боль при мигрени редко локализуется в обеих половинах головы, при этом, как мы уже выделили, ее появление не связано с какими-либо сопутствующими состояниями, которыми можно было бы ее объяснить. Характер такой боли связывается не с традиционной головной болью, возникающей на фоне напряжения, а с сосудами. При этом при мигрени головная боль не имеет ничего общего с артериальным давлением (с его повышением или понижением), как не связана она и с повышенным внутричерепным давлением или с приступом глаукомы, что определяет ее в комплексе с перечисленными описаниями как особый вид проявления головной боли.
В качестве основного фактора, провоцирующего риск возникновения мигрени, выступает предрасположенность на фоне наследственности, хотя в целом причина, выступающая в качестве обосновывающего фактора, на сегодняшний день не определена по причине сложности механизма развития этого состояния.
В числе провоцирующих факторов выделяют также физические и эмоциональные перегрузки, употребление алкоголя (в частности это шампанское, красное вино, пиво), нарушения питания и режима сна, чрезмерное воздействие шума и солнечного света (перегрев), курение, изменение климата и в целом метеоусловий, изменения гормонального фона в женском организме (в т.ч. и на фоне употребления гормональных контрацептивов), а также изменения, связанные с менструальным циклом. Примечательно, что насыщенные тирамином пищевые продукты (такие как какао и шоколад, сыр, кофе и орехи, цитрусовые и копчености) приводят к нарушениям в работе центральной нервной системы, касающейся процессов серотонина, что, в свою очередь, обеспечивает возможность их рассмотрения в качестве факторов, имеющих непосредственное отношение к развитию мигрени.
При рассмотрении на более глубоком уровне, ситуация с развитием мигрени на фоне перечисленных факторов выглядит следующим образом. В частности они приводят к развитию ангиоспазма в каротидной или в вертебробазилярной системе, что, в свою очередь, провоцирует характерную симптоматику в форме фотопсии, выпадения полей зрения, онемения одной из конечностей. Все это можно свести к определению конкретной стадии, на которую эта симптоматика указывает, стадия это продромальная. Постепенно наступает следующая стадия, сопровождающаяся выраженной дилатацией, которая охватывает артериолы и артерии, вены и венулы, в особенности данный процесс выражен в области ветвей сонной наружной артерии (оболочечная средняя, затылочная и височная).
Далее отмечается резкий рост амплитуды стенок сосудов, подвергшихся расширению, в результате чего раздражаются рецепторы в стенках сосудов, что, соответственно, и приводит к локализованной и выраженной головной боли. Впоследствии из-за повышения проницаемости начинают отекать стенки сосудов. Как правило, на этом этапе процесса образуется мышечная контрактура области шеи и скальпа, в результате чего в значительной мере усиливается приток к мозгу крови. Вслед за этим происходят и достаточно сложные изменения на уровне биохимических процессов, при которых активно выделяется гистамин и серотонин из тромбоцитов, из-за чего капилляры становятся более проницаемыми, которые, в свою очередь, сужаются наряду с сужением тонуса артерий. Все это приводит к третьей стадии течения мигрени.
В дальнейшем пациенты на фоне перечисленных процессов могут сталкиваться с такой симптоматикой, которая указывает на то, что в них вовлечен и гипоталамус. Проявляется эта симптоматика в виде озноба и пониженного артериального давления, субфебрильного повышения температуры и учащенного мочеиспускания.
При завершении приступа наступлением сна, головная боль при пробуждении пациента исчезает, однако взамен нее может отмечаться общая слабость в комплексе с недомоганием.
Четвертая стадия мигрени проявляется в форме постмигренозного симптома, а также в форме расстройств аллергического типа и ангиодистонии.
Возвращаясь, опять же, к причинам мигрени, важно заметить, что ведущая роль по части ее развития отводится процессу активации в ядре тройничного нерва. В подобном варианте мигрень – актуальное состояние для людей с повышенной социальной активностью, а также для людей чрезмерно амбициозных и тревожных.
Преимущественно заболевание отмечается в молодом возрасте, причем его начало приходится на возраст до 20, а пик – на возраст от 25 до 35 лет. Современные статистические данные указывают на то, что мигрень в 20% случаев диагностируется среди женщин и порядка в 6% — среди мужчин. Не исключается и мигрень у детей – симптомы этого состояния отмечаются порядка в 4% случаев.
При рассмотрении наследственности в пользу последующего появления мигрени у ребенка ее наличие у обоих родителей увеличивает такой риск до 90%; при наличии мигрени только у матери – риск развития достигает 70%; наличие только у отца определяет возможность риска развития мигрени в рамках до 20%.
Расширенные виды синдрома: глазная, шейная форма
Простые спазмы могут захватывать соседние участки, провоцируя развитие разных заболеваний и осложнений. Шейная форма мигрени – расширенная патология обычного процесса, при котором кроме висков и лба болит шейный отдел, затылочная часть. Помимо шеи, спазмы могут переходить на руки, а также плечи.
Существует две теории развития болевого синдрома. Они сводятся к тому, что из-за спазмов сосуды сужаются, образуется отек. При шейной патологии происходит защемление нервных окончаний, поэтому неприятный дискомфорт образуется в шейной, а также затылочной области.
Проявление мигрени в шейном отделе
Глазная форма заболевания – спазмы, сопровождающиеся нарушениями зрительных функций. Пациент плохо видит, перед глазами появляется мерцание. Приступ сопровождается бликами, внезапными вспышками, пятнышками, иногда наблюдается кратковременная слепота.
Глазные спазмы отличаются от простых болей – они менее продолжительны до 2-х часов (обычная мигрень протекает 2-3 дня).
Глазная форма синдрома
Мигрень: симптомы
Основное проявление заболевания, как мы уже выяснили, заключается в приступообразной головной боли, чаще всего сосредотачиваемой с одной стороны головы лобно-височной области. Зачастую боль пульсирующая и интенсивная, в некоторых случаях сопровождается тошнотой (а иногда и рвотой), не исключается светобоязнь и звукобоязнь. В особенности болевые ощущения усиливаются при чрезмерных нагрузках различного характера (умственные нагрузки, нагрузки эмоциональные или физические).
Проявиться приступ заболевания может совершенно в любое время, причем зачастую бывает и так, что мигрень появляется во время сна (ночью), ближе к утру либо при пробуждении. Преимущественно боль носит односторонний характер, однако позднее отмечается ее рассредоточение к обеим сторонам головы. Что касается тошноты (с присоединяемой в некоторых случаях рвотой), то появляется она в основном к завершению болевой фазы, хотя и не исключается вариант ее появления наряду с самим приступом.
Период приступа приводит, как правило, к желанию больных к уединению, с затемнением помещения от избыточного солнечного света и принятием лежачего положения. По частоте приступов возможно их появление как в варианте нескольких эпизодов на протяжении всей жизни, так и в варианте с появлением по несколько раз в неделю. Большинство больных испытывает порядка до двух приступов в месяц. В целом приступ может длиться от часа до трех суток, хотя преимущественно отмечается его длительность в рамках 8-12 часов.
Мигрень при беременности в основном ослабевает в проявлениях, хотя не исключается и обратный эффект, при котором приступы в проявлениях, наоборот, усиливаются либо и вовсе впервые появляются именно в это время. Характер мигрени, как мы уже отмечали, в большей мере наследственный, и, в основном, наследственность идет от материнской линии. Межприступный период не определяет при неврологическом обследовании очагового типа неврологических нарушений.
Рассмотрим некоторые из основных видов мигрени более подробно по части их проявлений и особенностей клинической картины.
Механизм развития головной боли при мигрени
Как известно, мигрень – это особенный вид головной боли, механизм развития которой уникален и не похож ни на один другой. Потому большинство препаратов от головной боли оказываются неэффективными при мигрени.
Мигренозный приступ протекает в несколько последовательных фаз:
- Спазм артериальных сосудов головного мозга и развитие кратковременной гипоксии мозгового вещества. Именно с этой фазой связывают развитие мигренозной ауры.
- Потом наступает дилатация, или расширение, всех типов сосудов мозга (артерий, вен, венул, артериол и капилляров). В этой стадии и развивается типичная пульсирующая головная боль.
- Развивается отекание стенок сосудов и околососудистого пространства, что обусловливает их ригидность к сигналам для обратного сужения. Данное явление обусловливает длительность головной боли при мигрени.
- Последняя стадия характеризируется обратным развитием мигрени и называется еще постмигренозным синдромом. На протяжении некоторого времени после прекращения боли пациент может жаловаться на общую слабость, усталость, чувство “несвежести” в голове.
Несмотря на имеющиеся данные о природе головной боли при мигрени, каждый день появляется новая информация, так как данная проблема активно изучается учеными во всем мире. Например, согласно последним медицинским публикациям, в патогенезе мигрени существенную роль отыгрывает гипоталамус головного мозга и это дает новые возможности для изобретения эффективных лекарственных средств для лечения и профилактики мигрени.
Мигрень без ауры: симптомы
Данный вид мигрени определяется также как простая мигрень. Данный ее тип является наиболее распространенным, отмечается он порядка в 2/3 из общего числа рассматриваемого заболевания. Примечательно, что женщины сталкиваются с приступами мигрени гораздо чаще до наступления у них менструации либо непосредственно во время нее. Бывает и так, что приступы данного типа мигрени отмечаются лишь в конкретные из дней цикла.
В диагностике мигрени без ауры руководствуются учетом ряда критериев, к которым в частности относятся следующие:
- появление приступов как минимум пять раз;
- общая длительность каждого из этих приступов порядка от 4 до 72 часов при отсутствии применения в их адрес адекватной терапии;
- соответствие актуальной головной боли хотя бы двум характеристикам из следующих:
- пульсирующий характер проявления;
- локализация с одной стороны;
- средняя степень интенсивности проявлений либо тяжелая их степень, на основании возникновения которых больные утрачивают возможность ведения обычной для них деятельности;
- заметное усиление проявлений при наличии физической нагрузки или при ходьбе;
- появление в комплексе с головной болью тошноты (возможно – с рвотой);
- звукобоязнь;
- светобоязнь.
Как лечить недуг
Если начался приступ мигрени, что же делать, как лечить мигрень, какие методы лечения мигрени применяет современная медицина?
Лечение недуга отвечает двум главным принципам:
- Купирование боли при начавшемся приступе.
- Профилактика мигрени.
Лечение мигрени при наступлении приступа:
- лучший совет, который можно дать человеку в таком состоянии — обращение к специалисту, назначения от лечащего врача будут учитывать общее состояние организма пациента. Врач-невролог сможет подобрать адекватное лечение, помогающее быстро снять болезненные ощущения;
- если нет возможности обратиться к врачу, следует знать, какие лекарства стоит принимать самостоятельно, чтобы не нанести организму непоправимый вред.
Лечение мигрени при слабых или приступах средней тяжести, которые длятся не более двух суток, проводится слабыми обезболивающими препаратами и нестероидными противовоспалительными препаратами (НПВП), они достаточно неплохо справляются с проблемой, следует лишь помнить о противопоказаниях.
- Парацетамол или Ибупрофен — эти анальгетики противопоказаны при выявленной патологии печени, почек.
- Аспирин (ацетилсалициловая кислота) — противопоказана при заболеваниях желудочно-кишечного тракта, плохой свертываемости крови, кровотечениях.
- Обезболивающие препараты комбинированного действия, имеющие в своем составе фенобарбитал, кодеин и метамизол натрия, также имеют ряд противопоказаний.
Мигрень, имеющая признаки в виде ауры и очень интенсивных, длительных болей, лечится только специалистом, самолечение может значительно навредить человеку.
Офтальмоплегическая мигрень: симптомы
Данный вид мигрени является достаточно редким с превалирующей симптоматикой поражения глазных яблок односторонним параличом. Для нее характерно развитие ряда глазодвигательных нарушений, которые могут быть переходящими в своих проявлениях. Возникнуть они могут на пике болевых ощущений при головной боли либо в самом ее начале, заключаясь в следующих состояниях: косоглазие, расширенность зрачка по стороне локализации болевых проявлений, двоение, опущение верхнего века по стороне болевых проявлений и пр.
Большинство больных сталкиваются с развитием заболевания при его чередовании с приступами, при которых отмечается появление типичной ауры. Зрительные патологии в данном состоянии с появлением ауры носят обратимый характер, то есть исчезают через некоторое время.
Ботокс в лечении болевого синдрома
Данный метод очень часто используется врачами, так как зарекомендовал себя с положительной стороны. Ботокс – эффективная профилактика мигрени у взрослых пациентов. Средство вводится в виде инъекций в область шеи и головы через каждые 3 месяца. Подобные инъекции хорошо справляются с болезненным дискомфортом, а также контролируют дальнейшие проявления заболевания.
Такое средство, как Ботокс эффективно при хронических патологиях. В отношении периодических заболеваний его действие не доказано. Распространенное побочное явление – боли шейного отдела и головы.
Лечение мигрени проводится и другими методами, в том числе: подкожное введение гистамина, использование ингибиторов АПФ, нейростимуляция, назальные порошки и спреи, БАДы и травяные отвары.
Ботокс – эффективная профилактика синдрома
Гемиплегическая мигрень: симптомы
Гемиплегическая мигрень является относительно редкой разновидностью рассматриваемого нами заболевания, ее особенность заключается в появлении временной и повторяющейся слабости по одной из сторон тела. Само понятие «гемиплегия» определяет собой собственно мышечный паралич, который затрагивает одну из сторон тела.
Гемиплегическая мигрень преимущественно отмечается у тех пациентов, чьи родители также имели склонность к появлению подобных приступов. До установления диагноза в данном варианте заболевания, не основываются исключительно на актуальных для него приступов проявления мышечной слабости, однако вполне достаточным для этого использовать данные компьютерной томограммы.
Лечение без использования медикаментов
Можно ли вылечить мигрень, не используя медикаменты? Как справиться с мигренью без них? Существуют разные способы, дающие возможность избежать болезненных приступов и сделать свою жизнь полноценной.
Среди них методики, позволяющие человеку получить контроль над физическими реакциями организма. Освоив их, пациент, чувствуя приближение болей, может изменять напряженность в мышцах, контролировать свое общее физическое состояние, что и приводит к купированию приступа.
Релаксация — еще одна действенная методика, которая учит полностью расслабляться в преддверии боли и контролировать дыхание, ее правильное использование также позволяет значительно облегчить болевой синдром.
Многие люди, столкнувшиеся со всепоглощающей болью, рекомендуют добавить к медикаментозному еще и лечение травами, а также прием определенных витаминов. Такая комплексная терапия позволяет не только купировать боль, но и сильно сократить количество приступов. Например:
- витамин В2 (рибофлавин) и магний — вот препараты, которые рекомендовано принимать при наличии недуга. Они помогут уменьшить тонус сосудов головного мозга, что служит хорошей профилактикой мигрени;
- жирные кислоты (могут содержаться в рыбьем жире, льняном или оливковом масле) — также стоит принимать людям, страдающим от приступов мигрени. Эти вещества прекрасно успокаивают нервы, снимают воспаление, а значит, являются хорошим профилактическим средством;
- среди полезных растений, используемых для профилактики болезни, особо стоит выделить имбирь. Корень этого растения, употребляемый в виде настоев или в сыром виде (в небольших количествах), не только хорошо снимает тошноту во время приступа, но и принимаемый регулярно значительно сокращает количество и продолжительность болевых атак.
Выяснив, что такое мигрень, ее симптомы и лечение, можно найти разные способы облегчить свою жизнь и избавиться от боли.
Глазная мигрень: симптомы
Глазная мигрень, которая также определяется как мерцательная скотома или мигрень с аурой, является заболеванием, симптоматика которого сводится к периодическому исчезновению в рамках определенного поля зрения изображения. Отмечается глазная мигрень у пациентов достаточно часто, и хотя название по части основного термина, ее определяющего, указывает на боль, в действительности заболевание в этом его виде ею не сопровождается. Между тем, не исключается вариант сочетанного течения, то есть комбинации глазной мигрени с мигренью обычной, что происходит по причине нарушения в головном мозге кровообращения.
Определяя особенности глазной мигрени, следует выделить, что она подразумевает под собой неврологический процесс, появляющийся в форме ответа на те или иные изменения, происходящие в организме. В частности к таким изменениям можно отнести изменения гормонального фона, изменения, связанные с особенностями химического состава потребляемых продуктов, изменения, провоцируемые употребляемыми пациентами препаратами т.д.
В результате этого может появиться головная боль, причем длиться она может как несколько часов, так и несколько дней. Из-за нарушенного кровообращения в ответственных за зрение участках головного мозга (сосредоточены они в области затылочной доли), также впоследствии может развиться глазная мигрень.
Глазная мигрень, симптомы которой соответственно ее названию заключаются в зрительных патологиях, проявляться может по-разному. Преимущественно проявляется глазная мигрень со скотомы (или так называемого «зрительного пятна») незначительных размеров, сосредоточенного в центре поля зрения больного, помимо этого проявляться она может в виде зигзагообразных световых молний или мерцаний в рамках слепого пятна. Пятно это, в свою очередь, в размерах может увеличиваться, перемещаясь вдоль поля зрения. Длительность данного феномена может составлять порядка нескольких минут, однако преимущественно исчезает он спустя порядка около получаса.
На данный вид мигрени приходится порядка трети случаев данного заболевания в целом. Примечательно, что в некоторых случаях характерные для зрительной мигрени симптомы сопровождаются появлением также односторонних парестезий (то есть ощущений, при которых происходит онемение в определенной области тела), несколько реже диагностируются и речевые нарушения. Онемение в частности может затронуть как половину тела, так и половину лица, язык, значительно реже отмечается слабость в конечностях в комплексе с нарушениями речи.
Важной особенностью является то, что появление неврологических нарушений, например, по правой стороне (то есть нарушений в виде перечисленных симптомов), указывает на то, что локализация собственно головной боли сосредотачивается с противоположной стороны, то есть слева. Если локализация сосредотачивается с левой стороны, то боль, соответственно, ощущается справа.
Только порядка в 15% случаев локализация неврологических нарушений и головной боли совпадает. После завершения ауры, которая сама по себе и является определением перечисленного комплекса неврологических симптомов, возникающих до мигрени с сопутствующей ей болью либо симптомами, отмечаемыми непосредственно в начале мигрени, появляется боль пульсирующего характера, сосредотачиваемая в рамках лобно-височно-глазничной области. Нарастание такой боли происходит в течение от получаса до полутора часов, что может сопровождаться тошнотой, а в некоторых ситуациях и рвотой. Вегетативная форма данного состояния сопровождается возникновением страха и паники, появляется дрожь, дыхание учащается. Примечательно, что любые симптомы, свойственные состоянию мигрени с появлением ауры, носят обратимый характер, что также ранее уже было нами отмечено.
Бывает и так, что мигрень приводит к осложнениям, одним из них является мигренозный статус. Подразумевает он под собой серию достаточно тяжелых приступов проявления мигрени, которые следуют друг за другом в комплексе с многократной рвотой. Появление приступов происходит в интервалах порядка около 4 часов. Данное состояние требует уже стационарного лечения.
Профилактика и некоторые рекомендации
Женщины чаще всего вспоминают о мигрени симптомы, которой достаточно изнурительны, во время гормональных перепадов. Поэтому пациентке (независимо от возраста) следует обеспечить комфортные условия. Подростку необходимо отказаться от занятий в школе, обучаться лучше дома. Домашняя атмосфера должна быть доброжелательной, спокойной.
Дети с генетической предрасположенностью к приступам отличаются ранимой психикой. Они не переносят критики, волнуются, даже когда ругаются родители, отчитывают соседского ребенка.
После того, как организм подростка перестроится, приступы будут возникать намного реже. Первые признаки мигрени – это сигнал об опасности. В течение 2-3 лет необходимо ограничить нагрузки на психику и нервную систему. При склонности к приступам следует бережно относиться к пациентке в период ожидания малыша и после – при климаксе (в 50-55 лет).
Опасна ли мигрень, ведь это заболевание может привести к различным последствиям. Сила и частота приступов зависит от наследственности, но усилить их может неправильный образ жизни, неполноценное питание. Иногда боли возникают без видимой на то причины.
Эффективная профилактика мигрени:
- Ппрепарат «Тимолол» 10/20 мг.
- Лекарство «Метопролол» 100/200 мг.
- Средство «Пропранолол» 80-160 мг.
Вещества b-блокаторы могут вызвать усталость, их нельзя принимать астматикам, при тяжелых заболеваниях сердца.
Перед возникающим приступом можно принять следующие лекарства:
- «Натрия Вальпроат» 200 мг – увеличивает вес, вызывает сонливость. У 15% пациентов их использование невозможно;
- «Метисергид» помогает, скорее всего, не вылечить заболевание на ранних стадиях, а приостановить ее развитие. Побочный эффект – неприятный дискомфорт в области живота, иногда фиброз;
- «Дотиепин» или «Амитриптилин» перед сном 25 мг – наделаны обезболивающими свойствами, если спазмы возникли на фоне стрессовой ситуации;
- «Аспирин». Лечение этим лекарством не приносит ожидаемого результата, поэтому оно применяется в редких случаях;
- «Пизотифен» по 1,5-3 мг. Заболевание при помощи этого средства лечится на ранних стадиях. Препарат увеличивает массу тела, поэтому многим больным он противопоказан, устранить сонливость помогает повышенная дозировка, постепенно на протяжении месяца.
Что представляет собою мигрень и как избавиться от нее, до сих пор полностью не знает ни один специалист. Но если было выявлено это заболевание, к терапии необходимо приступить как можно быстрее. Как лечить патологическое состояние подскажет доктор.
Каждый пациент должен поддерживать свой организм, осуществлять профилактическую терапию заболевания – поливитаминные комплексы, массаж. Данная методика позволит уменьшить частоту и силу приступов.
Должна быть поддерживающая терапия
Мигрень: симптомы у детей
Головная боль у детей – это не редкость, более того, бдительные родители не исключают необходимость обращения по этой причине к врачу, что, однако, не всегда позволяет выяснить причину данного состояния. Между тем, болевые атаки, сопровождающиеся общим недомоганием, во многих случаях подразумевают под собой не что иное, как мигрень.
Данное заболевание не сопровождается какими-либо конкретными объективными данными, потому как температура и давление при нем соответствуют в целом нормальным показателям, анализы также не указывают на актуальность для маленького пациента наличия тех или иных отклонений. Собственно, и осмотр детей в этом случае не определяет каких-либо специфических изменений, касающихся работы отдельных систем и органов. Как бы там ни было, статистические данные по детям указывают на то, что до 14 лет порядка 40% из них испытали на себе мигрень, более того, около 2/3 из них и вовсе ее унаследовали от своих родителей.
Причина головной боли у детей при мигрени заключается в том, что это состояние сопровождается усиленной выработкой адреналина (что, собственно, актуально и для взрослых). Данным гормоном, в свою очередь, производится сужение сосудов мозга на определенное время (которое, как мы ранее отмечали, может составлять от нескольких часов до нескольких дней), причем сосуды в этом случае перестают реагировать на воздействующую в виде определенных препаратов терапию, что существенным образом усложняет дело. В частности из-за суженного просвета сосудов в значительной мере нарушается процесс тока крови к мозгу наряду с доставкой к нему требуемых питательных веществ.
На фоне такого голодания и появляются выраженные головные боли. Отметим также, что в качестве фактора, провоцирующего подобную атаку адреналином, определяется нервное перенапряжение, что, согласитесь, является достаточно частым состоянием для детей. Примечательно, что напряжение это может быть актуальным как для отдыха (компьютерные игры, телевизор и пр.), так и для усиленного обучения со стрессами на фоне ответственности, с этим обучением связанными. Следует также отметить, что к мигрени могут привести определенные пищевые продукты, а также уже отмеченная изначально предрасположенность, унаследованная со стороны родителей.
И если с наследственной предрасположенностью все более или менее ясно, то пищевые продукты в данном контексте требуют определенного внимания, если на фоне их употребления появляется мигрень. Заключаться это может быть в элементарной непереносимости тех или иных пищевых продуктов, что, в свою очередь, определяет необходимость в изменении рациона, а также в назначении соответствующей диеты, ориентированной на недопущение мигрени на основании пищевого фактора воздействия. Выделим основные симптомы, сопутствующие мигрени у детей:
- головная боль (преимущественно одностороннего типа);
- тошнота, в некоторых случаях – рвота;
- повышенная чувствительность к свету;
- речевые нарушения;
- головокружение;
- сокращение видимого поля зрения.
Экспериментальные методы лечения мигрени
К экспериментальным методикам относится лечение при помощи гипноза, электронных приборов, специального лейкопластыря. Однако нет доказательств их эффективности и необходимы дополнительные исследования.
В связи с имеющими место в патогенезе мигрени нарушением клеточного обмена веществ и активацией перекисного окисления липидов, наряду с общепринятым медикаментозным лечением патогенетически оправдано назначение антиоксидантов и метаболических препаратов, улучшающих энергетические процессы в клетках и защищающих их от повреждения свободными радикалами (сочетание витаминов А, Е, С, коэнзим Q10, антиоксикапс, эмоксипин).
Так, например, недавно было опубликовано исследование, в котором принимали участие 1550 детей и подростков, страдающих частыми приступами мигрени. В ходе него было показано, у ряда пациентов наблюдался низкий уровень коэнзима Q10 в плазме, и что рекомендация употребления БАД, содержащих коэнзим Q10, может приводить к улучшению некоторых клинических признаков. Авторы пришли к выводу, что для подтверждения таких наблюдений требуется проведение анализа с более научно качественной методологией.
В другом исследовании на 42 пациентах авторы сравнивали эффективность приема коэнзима Q10 (300 мг/сутки) и плацебо: коэнзим Q10 оказался достоверно эффективнее плацебо для снижения частоты приступов мигрени, длительности приступов головной боли и длительности приступов тошноты через 3 месяца лечения. Авторы оценивают коэнзим Q10 как эффективное и хорошо переносимое средство профилактики проявлений мигрени.
Группа пластических хирургов из University Hospitals of Cleveland около десяти лет работала над гипотезой о том, что в некоторых случаях причиной периодических головных болей и мигреней является раздражение тройничного нерва, вызываемое спазмом мышц вокруг него. Опубликованы результаты исследований, подтверждающие ослабление или исчезновение головной боли при инъекции ботокса и хирургическом удалении соответствующих мышц.
Шейная мигрень: симптомы
При рассмотрении мигрени нельзя упустить и этот ее вид. У него имеется ряд названий: это, собственно, и «шейная мигрень», и «симпатический шейный синдром (задний)», и «синдром позвоночной артерии». Любой из перечисленных вариантов может быть использован для диагностирования конкретного состояния, однако в любом его варианте, по сути, речь идет о состоянии одном и том же.
Шейная мигрень подразумевает под собой состояние, при котором нарушается приток крови к мозгу через бассейн одной либо двух одновременно позвоночных артерий. Остановимся детальнее на сути этого процесса.
Кровоснабжение мозга, как, возможно, вы знаете, обеспечивается за счет двух бассейнов. Первый из них, каротидный бассейн, заключает в себе сонные артерии. За их счет (а если быть точнее – то за счет основных ветвей в виде внутренних сонных артерий) обеспечивается порядка до 85% общего притока к мозгу крови, а также несение ответственности за различного типа нарушения, связанные с кровообращением (прежде всего к таковым относятся инсульты). Именно сонным артериям в особенности уделяется внимание во время обследований, и в частности уделяется оно их атеросклеротическому поражению в комплексе с актуальными осложнениями.
Что касается второго бассейна, то это – вертебробазилярный бассейн, к которому относятся позвоночные артерии (с левой и с правой стороны). Ими обеспечивается кровоснабжение задних отделов мозга наряду с порядка 15-30% от общего притока к нему крови. Поражение данного типа, конечно, с поражением при инсульте не сравнить, однако инвалидность при нем не исключается.
При поражении артерий отмечаются следующие состояния:
- головокружения;
- выраженные головные боли;
- зрительные и слуховые нарушения;
- нарушения координации;
- потеря сознания.
Что касается причин, которые могут спровоцировать подобное поражение, то они могут быть разделены на две соответствующие группы:
- поражения невертеброгенные (то есть поражения, возникновение которых не связано с позвоночником) – поражения, обуславливаемые, как правило, атеросклерозом или аномалиями врожденного типа, связанными с особенностями хода артерий и с их размерами;
- поражения вертеброгенные (соответственно, поражения, возникшие на фоне патологии, актуальной для позвоночника) – здесь в частности речь идет о том или ином заболевании позвоночника, выступающем в качестве предрасполагающего к поражению фактора. Не исключается травматический характер этого поражения, что может быть связано с общим анамнезом по подростковому возрасту больного и сопутствующими этому периоду травмами, однако изменения наиболее выраженного масштаба отмечаются в большей мере у взрослых, что сопоставляется с развитием у них остеохондроза.
Перечисленные причины изначально раздражают симпатические сплетения в позвоночных артериях, приводя в дальнейшем к спазму, после и вовсе происходит сдавливание артерий вдоль хода костного канала либо у выхода артерии из него, что, в свою очередь, приводит к развитию нарушений кровообращения. Последние имеют кратковременный характер проявления и возникают в момент наклонов головы или ее поворотов, а также при изменении человеком положения тела.
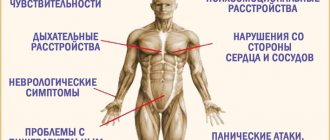
Останавливаясь на симптомах, актуальных для рассматриваемого нами состояния, выделим, что основным из них, как отмечалось нами и ранее, является головная боль. Она постоянна в своем проявлении и в некоторых случаях – усиливающаяся в виде выраженных приступов. В некоторых случаях боль эта жгучая или пульсирующая, сосредотачивается она в области затылка. Не исключается и возможность распространения боли к иным областям головы (зачастую отмечается иррадация, то есть распространение, к переносице и к глазнице и пр.). Усиление боли происходит при производимых шеей движениях. Достаточно часто данная симптоматика сопровождается также и болезненностью, отмечаемой в коже головы, что происходит даже при незначительном прикосновении к ней или во время причесывания.
Наклоны головы и ее повороты сопровождаются характерным хрустом, возможно жжение. Также некоторые больные сталкиваются с в целом характерными для мигрени любого типа состояниями в виде тошноты с возможной рвотой, звоном в ушах, шумом в них (зачастую в комплексе с синхронным сердцебиением). Поднятию вверх головы сопутствует головокружение, что происходит в результате ухода артерии к узкой части отверстия. В варианте актуального для больного атеросклероза в этом случае головокружение появляется в результате наклона головы вперед.
Уже специфичной, можно сказать, симптоматикой является появление зрительных нарушений (в виде появления «мушек» перед глазами, снижения в целом остроты зрения, двоения и пелены перед глазами и пр.). Возможно снижение слуха. В некоторых случаях также не исключается возможность нарушения глотания в комплексе с появлением ощущения наличия в горле инородного предмета.
Примечательно, что сдавливание позвоночной артерии часто приводит к приступообразным состояниям, которые возникают в результате поворота головы. Так, поворот головы может сопровождаться падением больного (падает он «как подкошенный»), причем потери сознания в данном случае не происходит, встать он может самостоятельно. Также возможен и такой вариант, при котором резкое движение головой приводит к внезапному падению, но уже сопровождаемым потерей сознания. Прийти в себя человек может в срок от 5 до 20мин., встать может самостоятельно, однако на протяжении длительного времени после этого он испытывает слабость. Помимо перечисленного возможны и вегетативные расстройства, которые могут заключаться в виде чувства голода, озноба, жара.
Причины возникновения
Причины мигрени у женщин бывают самой вариабельной этиологии. На уровне догадок и проводимых исследований с близнецами, описания клинических случаев и дифференциации мигрени на виды, единственным общим выводом является наследственная предрасположенность, передающаяся на генном уровне.
По мнению представителей разных научных медицинских школ, занимающихся исследованиями по этой проблеме, причины мигрени должны быть разграничены с ее провоцирующими факторами.
Негативные воздействия, которые становятся причиной возникновения приступа – не есть то, что приводит к потенциальной возможности появления такой патологии.
Но вот что именно входит в патофизиологию заболевания, не доказали с достаточной степенью достоверности, даже многочисленные исследования.
Основные гипотезы, объясняющие на разном уровне причины мигрени у женщин, построены на предварительном исключении наиболее вероятных поводов к возникновению головной боли.
Исключены артериальное давление, внутричерепное, и глаукома, отсутствуют травмы и опухоли, нет инсульта и инфаркта.
Решая, каковы причины мигрени медицина выбирает из следующих возможных предположений:
- следствие сужения артериол, ставшее причиной ухудшения кровоснабжения ГМ;
- сниженная реактивность сосудистых структур мозга к диоксиду углерода;
- неравномерное расширение сосудов, возникшее по определенной или идиопатической причине;
- развитие мигренозного приступа происходит на фоне расстройства нейроваскулярной деятельности ЦНС, приводящего к видоизменениям в процессе вазомоторной регуляции;
- дисфункция метаболической регуляции, возникшая на фоне неравномерного распределения и обмена серотонина;
- генетические предпосылки, вызванные нарушением деятельности сердечно-сосудистой системы (этот вывод сделан на основании фактов о значительном количестве родственников с гипертонией в анамнезе у многих пациентов, проходящих лечение патологии).
Как и во многих случаях, когда патофизиология болезни не поддается выяснению, есть предположения, что основная причина – не в сосудистых нарушениях, диагностированных при клинических исследованиях.
Их частота, по отношению к общему количеству исследованных пациентов, не дает особых оснований для широких обобщений.
Однако основная причина может крыться в недостаточно исследованных областях – перекисном окислении липидов, клеточном энергообмене или в механизмах адаптации открытой системы к внешним условиям окружающей среды.
Диагностирование
В ситуации с повторяющейся головной болью необходимо в обязательном порядке посетить врача. Диагностирование производится на основании клинических показателей, основанных на опросе пациента и общем его осмотре. Важно учитывать, что пароксизмы актуального для мигрени состояния (то есть систематически возвращающиеся ее приступы) могут выступать в качестве первого симптома, свидетельствующего об опухоли мозга или о сосудистой мальформации (в частности это подразумевает возможную актуальность для больного аномалий в развитии, в результате которых происходят выраженные изменения в функциях сосудов и в их строении).
Учитывая возможную серьезность состояния пациента, требуется провести детальное обследование, при котором будет исключен органический процесс. В частности понадобится посетить офтальмолога для проверки глазного дна, остроты зрения и его поля. Понадобится и электроэнцефалография, процедуры КТ и МРТ.
Тактика лечения и что обычно назначает врач
Обычно специалист назначает пациенту триптаны — медикаментозные средства, которые были разработаны более 20 лет назад, и успели хорошо зарекомендовать себя. Эти лекарства действуют в нескольких направлениях:
- имеют ярко выраженный обезболивающий эффект, значительно уменьшают чувствительность тройничного нерва;
- избирательно воздействуют на сосуды, влияют лишь на сосуды головы (уменьшают пульсацию), не затрагивая весь организм;
- оказывают положительное влияние на рецепторы, провоцирующие болезненные ощущения, значительно уменьшая боли;
- не обладают седативным и снотворным эффектом, достаточно быстро выводятся из организма;
- выпускаются препараты в различных формах: таблетки, растворы, свечи, спрей.
Имеется ряд противопоказаний, при которых прием таких препаратов не рекомендован:
- беременность (вещества, содержащиеся в препаратах, могут спровоцировать выкидыш),
- пожилой возраст,
- наличие хронических заболеваний.
В качестве дополнительного лечения врач может назначить прием неселективных и психотропных препаратов.
К профилактике недуга относится целый комплекс мероприятий, включающий в себя отказ от вредных привычек, корректировку питания, соблюдение режима сна и прием медикаментов, которые обычно назначает врач.
К основным средствам, используемым для профилактических мероприятий, можно отнести:
- противосудорожные препараты;
- антидепрессанты;
- бета-блокаторы.
Все средства, назначаемые в качестве профилактики, обычно начинают принимать в малых дозах, постепенно увеличивая их. Принимать препараты рекомендовано в течение нескольких месяцев, только так достигается положительный эффект. Некоторые пациенты, страдающие от сильных приступов мигрени, вынуждены принимать препараты в течение длительного времени (от 1 года и дольше). При редких приступах прием медикаментов можно осуществлять с перерывами.
Медикаментозная терапия
По завершении диагностических мероприятий определяется стратегия лечения. В основе комплексной терапии лежит использование медикаментов в сочетании с сеансами психотерапии.
Лечение мигрени может протекать по двум направлениям:
- купирование развития приступа;
- предупреждение развития возможных осложнений.
Лечение мигрени в домашних условиях осуществляется при помощи «Сульфата магния». Данный препарат позволяет устранить недостаток магния в организме, дефицит которого может способствовать возникновению хронических головных болей. Важно обратить внимание на то, что стоимость этого препарата варьируется от двадцати пяти до сорока рублей за упаковку с десятью ампулами.
В состав комплексного лечения входит использование противовоспалительных средств («Нурофен»), легких антидепрессантов («Эрготамин» и «Новопассит»), а также бетаблокаторов («Небивол», «Тимолол»). Среди дополнительных средств медикаментозного воздействия следует выделить блокаторы натриевых и кальциевых каналов («Пропафенон» и «Амлодак»). В той ситуации, когда возникновение мигрени связано с опухолью вилочковой железы используются хирургические методы лечения. В данном случае, пациенту проводится процедура резекции.
В том случае, когда головная боль связана с перенапряжением мышечных тканей, пациентам назначается процедура инъекции «Ботокса». Инъекции вводятся в область затылка, лба и висков, что вызывает раздражение нервных рецепторов. Положительный эффект одной процедуры сохраняется на протяжении четырех месяцев. Следует обратить внимание, что данный вид терапии требует высоких финансовых затрат, поскольку стоимость одной процедуры составляет около двадцати тысяч рублей.
Говоря о том, чем лечить мигрень, следует отдельно упомянуть о триптанах. Данный вид анальгетиков был создан в конце девятнадцатого столетия. Применение подобных лекарств помогает не только купировать симптомы заболевания, но и снизить вероятность развития рецидива. Триптаны назначаются больным, страдающим от мигрени в сочетании с выраженной дезадаптацией. Препараты из этой категории являются производными серотонина и оказывают сосудосуживающие воздействие. Помимо этого, прием триптанов способствует замедлению циркуляции крови и торможению тройничных нервов.
Один из частых причин мигрени – это голод или недостаточный прием пищи
Препараты из этой группы следует принимать при возникновении первых приступов недуга. Таблетки не рекомендуется разжевывать. Для того чтобы предупредить развитие приступа достаточно всего одной таблетки. В том случае, если боль все-таки появилась, следует принять новую дозу препарата по прошествии двух часов. Важно обратить внимание, что данная категория лекарств имеет множество противопоказаний и побочных действий. Использовать триптаны в сочетании с антибиотиками, антидепрессантами и противовирусными средствами строжайше запрещено.