Многие мамы задаются вопросом: а когда формируется нервная система у плода? Практически с самого начала закладки клеток. Согласно медицинским теориям, все системы организма развиваются у малыша неравномерно. Вначале начинают функционировать те, системы, которые наиболее важны для дальнейшей деятельности малыша в животе у мамы. Закладка нервной системы у плода проявляется среди первых наиглавнейших процессов развития организма.
Уже на 8-9 неделе беременности гинекологи могут увидеть на эхограмме первые признаки нервной системы. Второй месяц ознаменовывается тем, что малыш делает первые еле заметные движения. Ну а в 22-24 недели можно с точностью разглядеть ребёнка, который сосёт отростки.
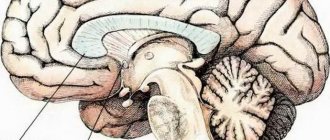
Этапы формирования нервной трубки
Нервная ткань обеспечивает слаженную работу всех органов человека. Она состоит из двух типов клеток:
- нейроны — выполняют специфические функции, являются главным структурным элементом нервной ткани;
- клетки нейроглии — обеспечивают защиту и питание нейронов, оказывают опорную функцию, разграничивают скопления нейронов с разными функциями.
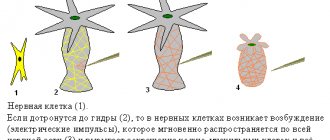
Нервная ткань начинает развиваться с момента образования эмбриона. На 18 день его существования скопление клеток, называемое эктодермой, увеличивается и из них формируется нервная пластинка. Это зачаток всей будущей нервной системы организма. Затем должна образоваться нервная трубка плода — что это такое?
Постепенно из краев пластинки формируются валики, между которыми расположен желобок. В передней части пластинка слегка расширена — это будущий головной мозг.
Валики в течение нескольких дней сближаются, пока наконец не соединятся. В результате образуется полая трубка. В последующем эта полость образует мозговые желудочки и канал в спинном мозге. Развитие нервной трубки у плода продолжается в течение первых недель эмбриогенеза.
Некоторые участки пластинки отшнуровываются и образуют с обеих сторон трубки небольшие скопления, называемые гребнем. Из основной части сформируется центральная нервная система. Из гребня разовьются следующие элементы:
- периферические узлы;
- мозговые оболочки и часть глиальной ткани;
- оболочечные клетки нервного волокна;
- мозговая ткань надпочечников;
- кожные пигментные клетки;
- каротидные тельца и APUD-система.
На начальных этапах эмбриогенеза нервная трубка представлена сплошным нейроэпителием. Постепенно происходит его дифференцировка на несколько областей.
- Вентрикулярная зона образована цилиндрическими клетками. Они являются родоначальниками основных клеток и макроглии.
- Субвентрикулярная зона — активно размножающиеся клетки. Является зоной роста и практически полностью исчезает к концу эмбрионального периода.
- Промежуточная зона — клетки без способности к делению. Образуют серое вещество спинного мозга.
- Краевая зона — начало белого вещества спинного и головного мозга.
Эмбриональное развитие нервной системы позвоночных
Рис. 7. Ранние этапы формирования нервной трубки на примере развития мозга человека (по: Nieuwenhuys R. et al., 1999). A–D – реконструкция вида человеческого зародыша и начальных этапов формирования нервной трубки, E–H – поперечные срезы эмбриона на данных стадиях развития; 1 – эктодерма, 2 – нервная пластинка, 3 – отверстие амниона, 4 – мозговая пластинка, 5 – нервная складка, 6 – нервный желобок, 7 – нервная трубка, 8 – зачаток головного мозга, 9 – передний нейропор, 10 – задний нейропор, 11 – нервный гребень, 12 – крыловидная пластинка, 13 – латеральная пластинка, 14 – базальная пластинка, 15 – полость первичных мозговых желудочков, 16 – зачатки спинальных ганглиев
Еще на стадии замыкания нейропоров начинается ростро-каудальная дифференцировка нервной трубки зародыша. Нервная трубка (как полагают, под индуцирующим воздействием хорды) постепенно погружается в мезодерму зародыша и под влиянием мезодермальных сомитов разделяется на сегментарные участки – нейромеры или прозомеры. Сомиты располагаются по сторонам нервной пластинки и вдавливаются в нее, определяя конфигурацию будущих отделов мозга (рис. 8).
В дальнейшем головные сомиты сливаются и образуют три основных сегмента: премандибулярный, мандибулярный и гиоидный. Границей головных сегментов служит область ушной капсулы, за которой формируются от 2–3 до 10–12 туловищных сегментов (в зависимости от группы позвоночных). Параллельно формируется система черепно-мозговых нервов. Каждый сегмент иннервируется определенными парами нервов: премандибулярный – терминальным и глазодвигательным нервом (III); мандибулярный – тройничным (V) и блоковым (IV) нервами; гиоидный – отводящим (VI) и лицевым (VII) нервами. Следующие за головными два сегмента иннервируются соответственно языкоглоточным (IX) и блуждающим (X) нервами. Ростральные туловищные сомиты у высших позвоночных иннервируются системой добавочного нерва (XI), включающего в себя разное количество корешков в зависимости от числа туловищных сомитов. Подъязычный нерв (XII), иннервирующий гипобранхиальную мускулатуру, которая развивается из закладки туловищных сегментов, по своей функции аналогичен вентральным (соматомоторным) корешкам спинномозговых нервов, иннервирующих поперечнополосатую мускулатуру туловища и конечностей.
Передний конец трубки в конце 3-й недели развития из-за активных процессов пролиферации и миграции нейронов в стенке мозга расширяется и формирует 3 первичные мозговые пузыря. Лежащий краниально пузырь образует первичный передний мозг, Prosencephalon, средний пузырь – первичный средний мозг Mesencephalon, а из третьего пузыря развивается первичный задний мозг Rhombencephalon. Далее располагаются структуры формирующегося спинного мозга – Medulla spinalis (рис. 9).
Рис. 9. Развитие мозга человека (по: Шаде, Форд, 1976). А–Б – стадии трех (а) и пяти (б–д) мозговых пузырей; вид сверху (А) и сбоку (Б); 1–3 – первичные: передний (1), средний (2), ромбовидный (№) мозг; 4 – закладка спинного мозга, 5 – глазной бокал, 6–10 – отделы мозга: конечный (6), промежуточный (7), средний (8), задний (9), продолговатый (10); 11 – полушария конечного мозга, 20 – мозжечок, 22 – спинной мозг, V–IX – черепно-мозговые нервы. Стрелки – изгибы нервной трубки (с. и. – среднемозговой, ш. и. – шейный, м. и. – мостовой)
Спинной мозг образуется из каудальных отделов нервной трубки. Он представляет собой часть ЦНС, в структуре которой наиболее отчетливо сохраняются черты эмбриональных стадий развития мозга позвоночных: трубчатый характер строения и сегментарность.
После формирования мозговых пузырей в нервной системе начинаются сложные процессы внутренней дифференцировки и роста. Уже на ранних этапах развития зародыша нервная трубка на значительном протяжении разделяется проходящей по вентрикулярной поверхности пограничной бороздой, sulcus limitans, на два отдела: дорсальный – крыловидную пластинку, и вентральный – базальную пластинку. Участки мозга, развивающиеся из крыловидной пластинки, содержат сенсорные ядра, из базальной – моторные и вегетативные. Ростральная часть нервной трубки не содержит базальной пластинки и целиком происходит из крыловидной. Отделы головного мозга, содержащие производные обеих пластинок – средний, задний, продолговатый – часто объединяют названием «ствол мозга».
Изменения в развитии нервной трубки сопровождаются образованием нескольких изгибов на границах закладки различных отделов мозга. В течение первых двух месяцев эмбрионального развития образуется основной (среднемозговой) изгиб, когда передний и промежуточный мозг загибаются вперед и вниз. Затем формируется еще два (шейный и мостовой) изгиба. Одновременно первый и третий первичные мозговые пузыри разделяются каждый на два. Наступает стадия пяти мозговых пузырей. Самым ростральным становиться конечный мозг (Telencephalon), затем – промежуточный (Diencephalon). За промежуточным идет средний мозг (Mesencephalon). Первичный задний мозговой пузырь разделяется на задний мозг (Metencephalon) и продолговатый мозг (Medulla oblongata). Прозенцефалон включает производные первых шести прозомеров (нейромеров) P1–P6. Из структур Р1 в дальнейшем формируется средний мозг. Прозомеры Р2 и Р3 развиваются соответственно в таламус и преталамус. Из прозомеров Р4–Р6 развивается конечный мозг и гипоталамус. Из более каудальных сегментов нервной трубки (ромбомеров) развиваются структуры ствола и спинного мозга.
После формирования мозговых пузырей (5–10 недели развития) в структурах формирующейся нервной системы происходят сложные процессы внутренней дифференцировки и роста различных отделов головного и спинного мозга.
Формирование отделов мозга находится под контролем т. н. «вторичных организаторов» – групп клеток, синтезирующих ряд морфогенетических факторов, градиент концентрации которых определяет направление миграции и дифференцировки разных структур мозга (табл. 2; рис. 9, ).
Таблица 2. Гены и продукты их экспрессии, контролирующие различные процессы развития отделов и структур головного мозга (по: Обухов, 2008).
| Функция | ||
| Dlx 1, Dlx 2, Dlx 5 | Субпаллиум (ганглионарные возвышения), промежуточный мозг | Миграция субпаллиальных нейробрастов, миграция нейронов в кору из ганглионарных возвышений переднего мозгового пузыря |
| Emx 1, Emx 2 | Конечный мозг | Пролиферация клеток в развивающемся мозге, миграция нейробластов |
| Lhx 1, Lhx 2, Lhx 5 | Передний мозг, кора полушарий | Формирование подкорковых и корковых (архикортекс) отделов полушарий |
| Nkx 2,1 Nkx 2,2 | Вентральные отделы полушарий | Пролиферация и миграция нейробластов в стриатуме |
| Otx 1, Otx 2 | Передний мозг, средний мозг, передние отделы ствола мозга | Формирование структуры полушарий, включая кору мозга |
| Pax 3, Pax 6 | Передний мозг | Миграция нейробластов в дорсальных отделах полушарий |
Развитие зачатка переднего мозга контролирует небольшая группа клеток, расположенная на верхушке нервной трубки и названная передним мозговым организатором (ANR – anterior neural ridge) и клетки на границе второго мозгового пузыря – zona limitans interthalamica (ZLI). Структуры среднего, заднего, продолговатого мозга и верхние сегменты спинного мозга контролируются еще одним организатором – isthmic organizer (ISO).
В перинатальный период заканчивается формирование внутренней структуры мозга. Начинается активная миелинизация головного и спинного мозга. Однако эти процессы не заканчиваются с рождением. Показано, что достаточно долго (месяцы и годы) после рождения происходит созревание и дифференцировка нервных структур и проводящих трактов. Более того, в настоящий период стало ясно, что во взрослый период происходит образование новых популяций нейронов и глиальных клеток за счет сохранения в мозге популяций НСК в структурах головного мозга.
Причины формирования патологий
Что такое дефект? Этим понятием обозначается любое неправильное строение тканей и органов. Дефект нервной трубки — это аномалия её строения, сформировавшаяся в эмбриональном периоде. При нормальном протекании беременности валики нервной пластинки соединяются к 23 дню. Если же этого не произошло в установленный срок, у плода формируются дефекты.
Причины появления дефектов нервной трубки плода достаточно разнообразны:
- повышение ликворного давления в уже сформировавшейся трубке;
- вирусная инфекция, особенно краснуха;
- генетическая предрасположенность — подобный дефект в анамнезе у родителей, случаи рождения в семье детей с такими патологиями;
- загрязненность окружающей среды — радиация, пестициды, отходы химического производства;
- приём противоэпилептических препаратов непосредственно перед беременностью и в её начале;
- длительная лихорадка у женщины на ранних сроках;
- ожирение при диабете;
- неправильное питание с дефицитом витаминов.
При выявлении хотя бы одного из этих состояний женщина попадает в группу повышенного риска появления ребёнка с дефектом нервной трубки.
Причины и последствия неправильного развития нервной трубки у плода
Формирование трубки у плода представляет собой сложный и многогранный процесс, сбой хотя бы в одном элементе приводит к тяжелым дефектам развития органа. Они поражают мозг ребенка и его позвоночник, ведь связь нервной трубки и хорды очень плотная.
Образуются дефекты в ситуациях, когда закладка нервной трубки происходит не полностью либо она не закрывается. При этом может возникать:
- Расщепление позвоночника. Оно формируется у основания столба, там образуется отверстие, через которое спинной мозг будет выходить наружу.
- Анэнцефалия образуется в верхнем отделе нервной трубки и приводит к несформированности некоторых элементов головного мозга и развития черепа зародыша.
- Мальформация Киари проявляется «протеканием» мозговой ткани в канал позвоночника.
- Энцефалоцеле проявляется в частичном выходе мозга и мембран сквозь черепные кости.
Причины образования подобных дефектов пока точно не установлены. В какой-то момент онтогенез дает сбой, что в дальнейшем приводит к нарушению всей системы. Поскольку закладывается трубка в поздней гаструле и завершается этот этап на 25 день, механизм его толком не изучен.
Известно, что на вероятность появления дефектов влияют наследственные факторы и заболевания, затрагивающие нервную систему.
Влияет на формирование проблемы и условия окружающей обстановки, а также состояния матери. К негативным моментам, повышающим риск возникновения дефектов нервной трубки можно отнести:
- радиационное облучение;
- отравление мышьяком или свинцом;
- длительная лихорадка у женщины на начальных стадиях беременности;
- недостаток питания;
- вирусные инфекции;
- гипервитаминоз витамина А;
- лишний вес или диабет у матери;
- недостаток фолиевой кислоты у беременной женщины;
- прием женщиной некоторых препаратов.
Состояние матери – первый фактор, который влияет на закладку у плода трубки. Если женщина находится в экологически неблагоприятном районе, где в воздух и воду могут поступать вредные вещества (пестициды, выхлопные газы, нефтепродукты и прочее), она вдыхает их, а вместе с кровью эти продукты попадают в организм младенца.
Для взрослого человека риск меньше, поскольку его организм уже сформирован и способен переработать большинство опасных веществ. В организме зародыша механизмы защиты еще не работают и любое вредное воздействие способно нарушить течение процессов и привести к развитию патологии, в том числе изменению состояния трубки.
Неправильное питание также сказывается отрицательно. Недостаток питательных веществ приводит к нарушению процессов формирования органов, так же как и переизбыток биологически активных компонентов вроде витаминов.
Последствия повреждений
Дефекты нервной трубки (днт) носят название «спинальные дизрафии». Их разделяют на несколько групп:
- незаращение позвоночника, не обнаруживаемое визуально;
- очевидное незаращение позвоночника в сочетании со спинномозговой грыжей;
- расщепление позвоночного столба и окружающих мягких тканей, приводящее к уплощению спинного мозга.
Первый вариант патологии чаще локализован в поясничном или крестцовом отделе. Клинически этот дефект нервной трубки у плода никак не проявляется, поэтому если и обнаруживается, то случайно, при лучевых методах исследования. Внешне кожа над областью незаращения выглядит здоровой, может наблюдаться повышенное количество пигментных пятен, образуются жировики.
При обширном незаращении могут со временем проявляться следующие симптомы:
- патология трофики и чувствительности кожи;
- патология осанки и неправильное формирование стопы;
- формирование хронических болей;
- нарушение функции тазовых органов.
При открытых незаращениях формируются спинномозговые кисты и грыжи. В зависимости от уровня повреждения спинного мозга их разделяют на группы.
- Поражение оболочек, или менингоцеле. При этом происходит выпячивание в дефект твердой мозговой оболочки. На выходе из отверстия грыжи твердая мозговая оболочка атрофируется. Покрытие грыжи представляет собой тонкую пленку. Кожа над ним истончена. Внутри грыжи находятся мозговые оболочки и ликвор. Клинических симптомов обычно не наблюдается.
- Поражение корешков, или менингорадикулоцеле. Кроме мозговых оболочек в отверстие дефекта выходят корешки спинномозговых нервов. Часть корешков слепо заканчивается в грыжевом мешке. В зависимости от количества таких корешков проявления будут варьировать от нарушений чувствительности до тяжёлых парезов и параличей.
- Поражение мозга, или менингомиелоцеле. В грыжевой дефект выходит спинной мозг вместе с оболочками и корешками. Грыжа обширная, занимает несколько позвонков. Состояние ребёнка в таких случаях тяжёлое, отсутствует двигательная и чувствительная функция ниже места поражения, страдает функция тазовых органов.
- Образование кист, или миелоцистоцеле. При этом спинной мозг в конечном отделе расширяется, образуя кисту. В грыжевом мешке слепо заканчиваются корешки, вследствие чего наблюдаются те же симптомы, что и при мозговой форме.
- Осложненные формы — любая из вышеперечисленных форм в сочетании с доброкачественными опухолями грыжевого мешка.
Полное незаращение, или рахишизис — в большинстве случаев это несовместимое с жизнью состояние. Выжить новорожденный может в том случае, если этот дефект распространяется не более чем на 5 позвонков. Выглядит такое незаращение как зияние позвоночного и спинномозгового канала. Кожа и мышцы атрофированы, в глубине дефекта можно увидеть нервную ткань с мелкими недоразвитыми кровеносными сосудами.
Подавляющее большинство случаев этой патологии имеют локализацию в пояснично-крестцовом отделе позвоночника. Это имеет биологическое значение. Группа японских исследователей в течение определенного времени изучала материал, полученный в результате самопроизвольных абортов. Среди эмбрионов ученые выбирали тех, у кого имелись незаращения позвоночника. Было обнаружено, что практически у всех эмбрионов эта патология была локализована в шейном и грудном отделе. На основании этих данных было установлено, что тяжелые патологии развития, не совместимые с жизнью ребёнка после рождения, приводят к его гибели ещё в эмбриональном периоде.
Диагностика
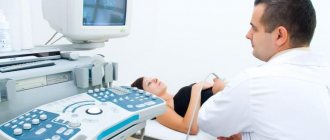
Обнаружение таких дефектов проводится ещё в пренатальном периоде. Используются биохимические методики и различные способы интраскопии плода. Всех беременных разделяют на несколько групп риска возникновения дефектов нервной трубки плода. Что это означает? Диагностические мероприятия в каждой из групп различаются.
- Для женщин с низким риском — раз в месяц проводятся осмотры акушерами-гинекологами. После 15 недели беременности исследуется содержание в крови женщины и в околоплодных водах фетопротеина. Если его уровень значительно снижен, проводится повторное исследование и УЗИ плода. В третьем триместре проводится ещё одно УЗИ.
- В группах высокого риска также обязателен осмотр акушером-гинекологом — уже несколько раз в месяц. После 15 недели многократно исследуется уровень фетопротеина. Также регулярно проводится сонографическое обследование плода. Если имеются трудности в диагностике, показаны томографические методы.
Ультразвуковое исследование может проводиться обычным способом или же с получением трехмерного изображения. Такое изображение позволяет осмотреть плод со всех сторон и более точно выявить патологию.
Диагностика только устанавливает наличие дефекта нервной трубки, но не определяет степень его выраженности. Поэтому вопрос о сохранении или прерывании беременности решается совместно акушером-гинекологом и женщиной. После того, как устанавливается наличие такого порока развития, с женщиной проводят беседу. Ей объясняют все возможные варианты протекания беременности и состояния плода. Ребёнок может родиться тяжёлым инвалидом.
Анэнцефалия
Содержание статьи
Анэнцефалия — это полное или частичное отсутствие больших полушарий головного мозга, а в некоторых случаях костей черепа и мягких тканей. Встречается в 1 случае из 10 000, аномалия сопровождается другими нарушениями — незаращением верхней губы или твёрдого нёба, отсутствием гипофиза, спинномозговой грыжей.
Такое происходит, если по каким-то причинам на 3-4 неделе беременности не закрывается передний нейропор. Из-за этого не развиваются фронтальные расширения нервной трубки, из которых позже начали бы развиваться большие полушария.
Вместо богатого нейронами «серого вещества» формируется фиброзная ткань, в которой присутствуют единичные нервные клетки, кистозные образования и кровеносные сосуды. В 71% случаев у плода отсутствует лобно-затылочная зона и позвоночный столб, в 24% — затылочная доля с позвоночным столбом и в 5% — височно-теменная зона. Тело малыша при этом не имеет никаких отклонений.
На УЗИ анэнцефалия диагностируется на 11-12 неделях беременности, достоверность составляет 96%.
Для патологии характерны следующие эхопризнаки:
- не визуализируются кости черепа;
- мягкие ткани головного мозга анэхогенные;
- в сосудистой системе головного мозга наблюдается мальформация — неправильное соединение сосудов, вен и артерий;
- многоводие у матери (переизбыток амниотической жидкости).
Одним только ультразвуковым обследованием диагностика анэнцефалии не ограничивается. При дефекте нервной трубки в крови женщины повышается гормон альфа-фетопротеин. При подтверждении диагноза ей рекомендуется остановить беременность, потому что при отсутствии головного мозга у новорождённого через некоторое время откажут лёгкие, сердце, почки.
УЗИ-диагностика является первичным, но не основным методом постановки диагноза. Если патология нервной трубки будет обнаружена на УЗИ-обследовании, женщине назначают амниоцентез — взятие под контролем трансабдоминального датчика амниотической жидкости из околоплодного пузыря с целью лабораторного исследования.
При обнаружении высокой концентрации альфа-фетопротеина и фермента ацетилхолинэстеразы беременную отправляют на МРТ (магнитно-резонансную томографию). В отличие от УЗИ, этот метод позволяет увидеть головной мозг плода в 4D проекции, увеличив изображение в несколько раз.
Чем раньше будет поставлен диагноз, тем быстрее женщина сможет прервать беременность. Сохранять её при таком диагнозе не имеет смысла, потому что малыш проживёт максимум неделю.
Лечение
Если женщина все же решила сохранять беременность при достоверном диагнозе патологии развития нервной трубки у плода, её заранее подготавливают к оперативному родоразрешению и экстренным мероприятиям по сохранению жизни ребёнка.
Роды в таком случае противопоказано вести через естественные родовые пути. Требуется плановое кесарево сечение. Женщину за несколько недель до предполагаемого срока родов помещают в стационар по патологии беременности. После родоразрешения ребёнком занимаются неонатологи и детские нейрохирурги.
Операция заключается в устранении грыжевого дефекта, восстановлении физиологичной структуры спинного мозга и ушивании мягких тканей и кожи. Оперативное вмешательство предпочтительнее осуществлять в первые сутки после рождения ребёнка, поскольку высока вероятность инфицирования нервной системы через имеющееся отверстие.
Особенности нервной системы в третьем триместре
Часто мамы задают врачу вопросы про формирование нервной системы у плода, на каком сроке малыш начинает распознавать звуки, что ей нужно делать в этот период.
Третий триместр характеризуется активным ростом всех органов и систем, в том числе растет и развивается головной и спинной мозг. С 26й недели активируется выработка белка миелина глиальными клетками. До этого времени нервный импульс распространялся не напрямую из клетки в клетку, а вокруг. Часть его терялась, что снижало эффективность передачи информации. Миелин изолирует нейрон, позволяя импульсам двигаться по клеткам напрямую и обеспечивая прочность связи. Благодаря этому белку становится возможным сохранение информации.
После появления миелина на поверхности нейронов ребенок получает способность узнавать информацию. В начале третьего триместра гестации ребенок воспринимает звуки в широком диапазоне – материнский голос, музыка, голоса окружающих людей, шумы. У него вырабатываются звуковые предпочтения и негативное отношение к некоторым звукам.
Ребенок негативно воспринимает звучания высокой и низкой частоты. Например, разговор на повышенных тонах вызывает дискомфорт у плода, что проявляется высокой двигательной активностью. Спокойный голос матери, пение или приятная музыка успокаивает малыша. После рождения ребенок будет соответствующим образом реагировать на знакомые звуки.
На 31 неделе гестации начинается формирование разветвленной системы дендритных отростков. Структура нейрона включает тело, посылающий отросток – аксон и воспринимающие отростки – дендриты. Дендриты собирают информацию, в теле происходит ее преобразование, а передачу осуществляет аксон.
С этого момента появляется целесообразность обогащения среды. Будущие мамы помогают развитию ребенка, создавая благоприятный звуковой фон и тактильные ощущения.
Профилактика развития дефектов нервной трубки
Профилактические мероприятия по развитию дефектов нервной трубки у плода заключаются в полноценной подготовке к беременности. Каждая женщина, собирающаяся забеременеть, должна обратиться в центр по планированию семьи. Здесь приём ведут акушеры-гинекологи, специалисты узкого профиля, генетики.
Врачи рассчитают риск возникновения патологии и назначают профилактические мероприятия. Главным из них является приём витаминов группы В и фолатов. Принимать эти препараты женщина должна за несколько месяцев до предполагаемого наступления беременности и в течение первых 12 недель. Особенно важен приём фолатов в первые недели, поскольку это период формирования нервной трубки плода.
Препараты должны иметь определённое содержание фолиевой кислоты. Оптимальной считается дозировка 800 мкг. Кратность и продолжительность приёма определяет врач. Существует несколько витаминных комплексов, предназначенных специально для беременных женщин.
- Витрум пренатал — препарат комплексного характера, содержащий все необходимые для организма беременной женщины витамины. Содержание фолиевой кислоты составляет 800 мкг.
- Элевит пренатал — поливитаминный комплекс с добавлением микроэлементов. Применяется в качестве подготовки к беременности и во время неё. Содержание фолиевой кислоты также составляет 800 мкг.
- Natures Bounty фолиевая кислота — препарат натурального происхождения, содержащий фолиевую кислоту в оптимальной дозировке. Не содержит консервантов и красителей. Выпускается в капсулах по 100 штук в упаковке.
Помимо медикаментозной профилактики требуются и другие методы, которые женщина должна использовать как до беременности, так и во время неё. Что к ним относится:
- поддержание стабильного эмоционального равновесия;
- нахождение в чистой экологической среде;
- своевременное лечение хронических заболеваний и очагов инфекции в организме;
- правильное полноценное питание.
Соблюдение профилактических мероприятий и правильное планирование беременности позволит избежать патологий развития нервной трубки плода и инвалидности ребёнка.
Микроцефалия
Микроцефалия — это сложнейшая патология головного мозга, выраженная в уменьшении размеров органа у плода. Причиной недоразвития головного мозга служит нарушение деления нервных клеток на стадии формирования нервной трубки эмбриона.
Патология провоцируется несколькими факторами: в 40% она развивается на фоне цитомегаловируса у матери, также существует наследственная форма болезни Джакомини-Пенроуза-Бека.
Микроцефалия встречается редко: 1 случай на 5 000, и часто сопровождается другими нарушениями ЦНС Ч лисэнцефалией (нарушением формирования коры головного мозга), микрогирией (малыми размерами мозговых извилин), аномалией мозжечка, недоразвитостью спинного мозга.
В плане диагностики микроцефалия — самый сложный порок. За основу УЗИ-исследования взят критерий соотношения длины бедренной кости и окружности головы плода, который не должен быть меньше 2,5. Однако интерпретация затрудняется тем, что не всегда известен точный срок беременности. Ложноположительный и ложноотрицательный результат может быть из-за небольших размеров плода или нарушения роста костей при других патологиях.
Точность УЗИ-диагностики при микроцефалии составляет 67,4%, причём в 85% случаев диагноз ставится позже 22 недель беременности. Начиная с 2 недели на УЗИ легко прослеживается строение черепа. При микроцефалии он имеет неправильную форму, лоб скошен, ушные раковины расположены низко, челюсти недоразвиты. Также имеется расширение мозговых желудочков.
Дополнительно в 60% у плода диагностируются другие нарушения ЦНС, болезни почек, сердца и других внутренних органов.
Диагностика микроцефалии всегда комплексная. При подозрении на патологию у женщины берут анализ амниотической жидкости, проводят кариотипирование плода. Только после тщательного обследования женщине говорят о диагнозе, и она сама решает, что делать дальше.