Опухоли нейроэпителиальной ткани. Эмбриональные опухоли. МКБ/О 9470/3 (G IV). Медуллобластома
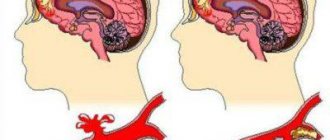
Медуллобластома чаще встречается у детей и располагается инфратенториально, представляя собой кистозно-солидную опухоль (рис.747, 748), возникает из червя мозжечка, с тенденцией роста в просвет IV желудочка.
7% от всех опухолей ЦНС в детстве и 0,4-1% у взрослых. Возрастной интервал встречаемости 5-15 лет. Пиковый возраст 5-9 лет.
Медуллобластома (МБ) является эмбриональной опухолью. Ранее она относилась к группе примитивных нейроэктодермальных опухолей (ПНЭО) из категории эмбриональных опухолей [2]. На сегодняшний день многие авторы ее продолжают считать в составе ПНЭО, однако, она отличается от других представительней группы ПНЭО нейробиологией своего поведения, и по клиническим неврологическим проявлениям [2].
Медуллобластома структурно представляет собой округлое солидное, кистозно-солидное (в 65%, иногда, реже, целиком солидное) образование с четкими контурами, расположенное в полости IV желудочка, растущее типично из червя мозжечка в детском возрасте, а так же в полушарии мозжечка в более старших возрастных группах, способное инвазивно врастать, инфильтрировать и прорастать в его полушария, а так же в дорсальные отделы моста, вызывая при этом обструкцию отверстий IV желудочка и формировать ликворный блок, приводя к гидроцефалии (в 90-95%). Опухоль обладает выраженным масс-эффектом, тесня ствол и мозжечок.
Солидное объёмное образование (звёздочки на рис.751-753), заполняющее IV желудочек, растущее из червя мозжечка (стрелки на рис.751) и приводящее к обструктивной гидроцефалии (головки стрелок на рис.753) и грыже миндалин мозжечка (стрелка на рис.753).
На МРТ опухоль имеет ↑↓ интенсивность МР-сигнала по Т2, преимущественно↑и↓по Т1. На КТ чаще↑(90%), реже ↑↓ плотности относительно вещества мозга, петрификаты в 17% наблюдений [14]. В 20% случаев имеются внутриопухолевые кровоизлияния [2].↑DWI отражает плотный характер опухоли, которая ограничивает диффузию протонов внеклеточной воды и имеет высокое ядерно-цитоплазматическое отношение [9]. Масса резко отграничена и часто окружена вазогенным отеком [2].
Медуллобластомы это, как правило, опухоли средней линии и, наиболее распространенной является область червя и нижнего мозгового паруса (80% случаев). Реже опухоль расположена в боковом полушарии мозжечка, что встречается у детей старшего возраста. Подавляющее большинство МБ (94% случаев) возникает в мозжечке, и растёт преимущественно из червя (75% случаев), выступая в IV желудочке из его крыши, иногда врастая в ствол мозга [2].
Кистозно-солидное объёмное образование — медуллобластома (звёздочки на рис.754-756) в IV желудочке со слабо выраженным перифокальным отёком (стрелки на рис.754,756).
Быстрый агрессивный рост со скорым развитием клинических симптомов. Имеется тенденция к более доброкачественному течению при возникновении у взрослых, нежели у детей, где прогноз зачастую неблагоприятный. Медуллобластома может метастазировать по оболочкам головного и спинного мозга, что встречается в 60% случаев [13]. Давление может спровоцировать грыжу червя мозжечка через тенториальное отверстие, а также миндалин мозжечка через большое затылочное отверстие [2]. В подавляющем большинстве случаев, масса растет в четвертый желудочек и инфильтрирует его дно [2].
Гидроцефалия — расширение боковых желудочков, сопровождающееся перивентрикулярным трансэпендимарным пропитыванием ликвора с развитием глиоза (головки стрелок на рис.757, 758). Грыжа мозжечковых миндалин в большое затылочное отверстие и гидроцефалия (стрелка на рис.758). Метастазы в мягкую оболочку спинного и головного мозга отчётливо выявляемые после контрастирования (стрелки на рис.759).
Контрастное усиление выраженное и гетерогенное в 90%, однако в 20% случаев, может отсутствовать (рис.760-762).
Пилоцитарная астроцитома имеет более поздний возрастной пик, чем медуллобластома, и гораздо реже встречается. Возникает чаще из полушария мозжечка (что следует учитывать при дифференциальной диагностике с “поздними” медуллобластомами), а не из червя. Отличается менее агрессивным ростом, а так же отсутствием метастазов.
Объёмное образование в виде кисты (звёздочки на рис.763-765) с пристеночным узлом (стрелка на рис.764, 765), сдавливающее IV желудочек (головки стрелок на рис.763-765) и приводящее к окклюзионной гидроцефалии (чёрные головки стрелок на рис.765).
Эпендимома имеет ячеистую структуру, имеет тенденцию к распространению через отверстия Люшка и Мажанди в базальные цистерны, а так же не инвазируют окружающие структуры, и отличаются скромной динамикой роста. Эпендимомы обычно являются → на КТ и → на T1, а медуллобластома ↑ на КТ и ↓по Т1.
Кистозно-солидное образование IV желудочка, распространяющееся через левое отверстие Мажанди в субарахноидальное пространство (головки стрелок на рис.766-768) и интенсивно накапливающее контрастный препарат (стрелка на рис.768).
Хориоидпапиллома чаще располагается в боковых желудочках, не инвазирует их стенки, и обуславливает возникновение не окклюзионной гидроцефалии, а за счет гиперпродукции спинномозговой жидкости (единственный вариант церебральной патологии, при котором имеется превалирование выработки ликвора над его резорбцией).
Солидное образование IV желудочка, связанное с сосудистым сплетением (стрелки на рис.769-771) и гиперпродуктивной гидроцефалией (головки стрелок на рис.771).
Мысль о метастазе целесообразнее всего, когда речь идет о единичном образовании мозжечка во взрослом возрасте, так как в детстве метастазы — гораздо более редкое явление. Метастаз имеет выраженный перифокальный отек, нечеткие контуры без в/в усиления, а после усиления обозначают относительно четкую границу с гомогенным накоплением или корона-эффектом. Некоторые метастазы при росте, распространяются на кости черепа, вызывая их деструкцию и периостальную реакцию наружной пластинки диплоэ.
Метастаз в мозжечок с выраженным перифокальным отёком (головки стрелок на рис.772) и инвазией в чешую затылочной кости, с прорастанием её (стрелки на рис.772). Метастаз в мозжечке с выраженным масс-эффектом в виде сдавления просвета IV желудочка (головки стрелок на рис.773) и грыжей миндалин мозжечка (стрелка на рис.773). Гиподенсное образование в мозжечке на КТ (головки стрелок на рис.774).
Гемангиобластома — кистозная опухоль с маленьким пристеночным узлом, располагается инфратенториально, может встречаться интрамедуллярно в спинном мозге, ассоциирована с болезнью фон Гиппеля-Линдау, при которой обнаруживается поражение других органов и систем, в частности, легких и почек (поликистоз). Характера для старших возрастных групп.
Крупная киста IV желудочка (звёздочки на рис.775-777) с пристеночным сосочком (стрелки на рис.775-777) и приводит к гидроцефалии (головки стрелок на рис.777).
Клинические проявления, в основном, определяются внутричерепной гипертензией, тошнотой и рвотой, а так же нарушением зрения, что связано с окклюзионной гидроцефалией и непосредственным давлением массы опухоли на дно IV желудочка. Симптомы быстро прогрессируют со скоростью роста медуллобластомы, за недели и месяцы.
Лечение включает хирургическое удаление, облучение и химиотерапию. Опухоль имеет хорошую радиочувствительность. Средняя выживаемость от начального обнаружения рецидива составляет 10,5 месяцев. 76% рецидивов происходит в течение первых 2-х лет. После хирургической резекции опухоли химио- и лучевая терапия играют важную роль в лечении медуллобластом [2].
Причины и провоцирующие факторы
В основном такие новообразования отличаются нерегулярным характером. В качестве исключения из этого правила выступают люди, страдающие наследственными заболеваниями, которые значительно повышают риск развития злокачественных процессов в организме. Это возможно, если у больного синдром Тюрко, Горбина и другие.
Точную причину развития патологического состояния определить не удалось. Ученые выделяют лишь определенные факторы, способствующие повышению риска формирования опухоли. Болезнь может возникнуть под влиянием:
- раннего возраста больного и связанной с этим незрелостью организма;
- ионизирующего излучения;
- вирусных заболеваний, которые способствуют повреждению генома клеток. Это герпес, цитомегаловирус, вирус папилломы человека и другие;
- наследственной предрасположенности;
- канцерогенных веществ, имеющихся в составе продуктов питания, бытовых химических средствах.
Опухоль постепенно прорастает в ствол мозга и поражает черепные нервы. Это состояние характерно для запущенных стадий развития патологического процесса.
Признаки и симптомы
Конкретные симптомы, связанные с медуллобластомой, будут варьироваться от одного человека к другому в зависимости от точного местоположения и размера медуллобластомы и от того, распространилась ли опухоль на другие области. Пострадавшие люди могут не иметь все симптомы, обсуждаемые ниже. Пострадавшие люди должны поговорить со своим врачом и медицинской командой об их конкретном случае, связанных симптомах и общем прогнозе.
Симптомы медуллобластомы обычно возникают из-за повышенного давления в черепе (внутричерепное давление). Медуллобластомы обычно возникают в основании черепа или рядом с ним, в области, известной как задняя ямка. Задняя ямка содержит ствол мозга и мозжечок.
Медуллобластомы обычно включают заполненную жидкостью четвертую полость (желудочек) головного мозга. Мозг имеет четыре полости, называемые желудочками, которые заполнены спинномозговой жидкостью (СМЖ) и соединены каналами, через которые циркулирует СМЖ. Поскольку опухоль часто заполняет четвертый желудочек, циркуляция СМЖ затруднена, что приводит к гидроцефалии. Гидроцефалия — состояние, при котором накопление избыточного количества СМЖ в головном мозге вызывает различные симптомы, включая повторную, часто сильную рвоту, летаргию и головные боли, которые часто возникают утром и улучшаются с течением дня. Дополнительные симптомы могут включать:
- раздражительность;
- увеличение размера головы;
- паралич (парез) мышц, помогающих контролировать движения глаз (экстраокулярные мышцы).
У многих младенцев и детей с медуллобластомой развивается папиллоэдема, состояние, при котором отекает диск зрительного нерва из-за повышенного внутричерепного давления. Зрительный нерв — нерв, передающий импульсы от сетчатки к мозгу. Папиллоэдема может привести к снижению четкости зрения. Поскольку многие симптомы, связанные с медуллобластомой, неспецифичны и часто едва различимы, папиллоэдема может быть первым признаком, который может вызывать подозрения у невролога.
Дети с медуллобластомой часто имеют признаки мозжечковой дисфункции. Симптомы могут включать плохую координацию, трудности при ходьбе и неуклюжесть (атаксия). Пострадавшие дети могут часто падать и развивать неустойчивую, неуклюжую манеру ходьбы (неустойчивая походка). Они могут стоять с широко расставленными ногами, шататься или колебаться при ходьбе и легко теряют равновесие.
По мере роста или распространения опухоли могут появиться дополнительные симптомы. Такие симптомы могут включать двойное зрение (диплопия), быстрые, резкие движения глаз (нистагм), слабость мышц лица, звон в ушах (шум в ушах), потерю слуха и тугоподвижность шеи. Некоторые дети с двойным зрением могут наклонять голову, стараясь выровнять два изображения.
Классификация медуллобластом
Медуллобластома – это новообразование, которое в большинстве случаев локализуется в области мозжечка. Поражению могут также подвергаться ткани полушарий.
В зависимости от того, какое строение имеют ткани образования, выделяют несколько видов опухолей мозга:
- классическая медуллобластома;
- образование с нейрональной дифференцировкой;
- медулломиобластома;
- десмопластическая медуллобластома;
- липоматозная медуллобластома, которая состоит преимущественно из жировых клеток.
При наличии опухоли мозжечковой у взрослых или другой локализации прогноз составляют в зависимости от размеров, стадии развития и общего состояния организма больного.
Десмопластическая медуллобластома встречается гораздо реже остальных. Согласно исследованиям и последующим результатам, при этой патологии прогноз более благоприятный, чем в остальных случаях. Эти злокачественные клетки лучше поддаются воздействию лучевой и химиотерапии.
Терминология
Основоположник американской и мировой нейрохирургии
Х. Кушинг
, впервые использовавший термин «медуллобластома»
Термин «медуллобластома мозжечка» впервые был использован нейрохирургами Персивалем Бейли (англ.)русск. и Харви Кушингом в 1925 году. Под ним они понимали высокозлокачественную мелкоклеточную опухоль в области средней линии мозжечка[8].
Предложенное определение оставалось неизменным вплоть до 1983 года, когда учёными Рорке, Беккером и Хинтоном было высказано предположение о том, что все злокачественные мелкоклеточные опухоли центральной нервной системы (включая медуллобластому) являются примитивными нейроэктодермальными опухолями (англ.)русск. (англ.
primitive neuroectodermal tumors — PNET). Согласно их работам медуллобластома отличается от PNET лишь своим месторасположением[9][10]. До этого под термином PNET подразумевались лишь супратенториальные (располагающиеся над намётом мозжечка) злокачественные мелкоклеточные опухоли.
Считается, что данные опухоли происходят из эмбриональных клеток[2]. На 2011 год остаётся нерешённым вопрос о том, является ли медуллобластома примитивной нейроэктодермальной опухолью или отдельным видом злокачественного образования[1].
Классификация опухолей мозга Всемирной организации здравоохранения от 1993 года определяет медуллобластому как особую эмбриональную опухоль. PNET, согласно этой же классификации, представляет собой новообразование, гистологически неотличимое от медуллобластомы, которое находится вне мозжечка[11]. В целом термины «PNET задней черепной ямки» и «медуллобластома» считают синонимами[1].
Что такое медуллобластомы?
Медуллобластома является наиболее распространенной злокачественной опухолью головного мозга у детей. Медуллобластомы по определению встречаются в мозжечке, который является частью мозга, расположенной у основания черепа, чуть выше ствола мозга. Мозжечок участвует во многих функциях, включая координацию произвольных движений (например, ходьбу, мелкую моторику) и регулирование баланса и осанки.
Медуллобластомы возникают из примитивных, неразвитых клеток головного мозга. Большинство медуллобластом встречается у младенцев и детей. Реже эти опухоли могут развиваться и у взрослых. Симптомы, связанные с медуллобластомой, включают головные боли по утрам, которые усиливаются с течением дня, периодическую рвоту, трудности при ходьбе и равновесие. Медуллобластомы могут распространяться на другие участки центральной нервной системы. Точная причина возникновения медуллобластомы неизвестна.
Клиническая картина
Медуллобластомы имеют главную отличительную особенность, которая и делает их одними из самых опасных опухолей – это быстрое распространение метастазов. Раковые клетки попадают в пути циркуляции спинномозговой жидкости и поражают другие органы и системы.
При подобном патологическом процессе могут возникать разные проявления. Все зависит от того, в каком участке головного мозга появилась опухоль. Поражение мозжечка приводит к мозжечковой атаксии, проявлениями которой являются:
- Нарушение равновесия, в результате чего, чтобы не упасть, человек широко расставляет ноги и балансирует руками. Такую походку называют мозжечковой.
- Изменения походки. Она становится шаткой, больной переваливается из стороны в сторону.
- Частое получение травм из-за падений.
- Проблемы с глотательной функцией.
- Нарушения дыхания. Это свидетельствует о распространении новообразования на ствол головного мозга.
- Развитие нистагма.
- Уменьшение чувствительности конечностей, что заканчивается развитием паралича. При подобной симптоматике можно сделать вывод, что злокачественный процесс затронул спинной мозг.
Осложнения патологии
Чаще всего развивается гидроцефалия, для которой характерно накопление жидкости в черепно-мозговой коробке. Отечность нарушает работу всех отделов головного мозга, блокируя безусловные рефлексы.
Также могут возникать признаки менингита, когда в оболочках развивается воспалительный процесс. Распространение метастаз в жизненно важные органы вызывает нарушение их работы. Поражение почек и печени вызывает резкое и стремительное ухудшение общего состояния. Сердечная и дыхательная недостаточность может провоцировать развитие летального исхода.
Повышенное внутричерепное давление чревато развитием инфаркта и инсульта сосудов, что увеличивает риски развития летального исхода. Химио- и лучевая терапия имеют ряд осложнений, которые также отягощают работоспособность организма, пораженного раком.
Патологическая анатомия
На
микропрепарате
медуллобластомы хорошо видны характерные для данного типа новообразований структуры в виде т. н. розеток
Макроскопически медуллобластомы представляют собой мягкий узел серовато-розового цвета, который чётко отграничен от окружающей ткани. Микроскопически опухоль состоит из густо расположенных недифференцированных клеток, которые образуют своеобразные структуры в виде правильных или беспорядочных рядов, которые сравнивают с «грядами» и «колоннами»[4].
Для гистологического строения медуллобластом характерны структуры в виде «розеток», образованных кольцевидно расположенными опухолевыми клетками, отростки которых сходятся в центре розетки. Опухолевые клетки обладают повышенной митотической активностью.
Строма опухоли содержит небольшое количество мелких, тонкостенных сосудов. Очаги некроза и кисты для медуллобластом не типичны. Рост новообразования инфильтративный с прорастанием прилежащей ткани и мягкой оболочки мозга[4].
Метастазируют медуллобластомы главным образом по путям оттока спинномозговой жидкости в мягкую оболочку головного и спинного мозга и эпендиму желудочов мозга. В области метастазирования макроскопически определяют плоские, сливающиеся между собой белесоватые узелки, которые переходят в диффузные разрастания. Крайне редко медуллобластомы метастазируют за пределы центральной нервной системы[4].
Если задет ствол мозга
При поражении спинного мозга в первую очередь развиваются различные параличи или парезы (ослабление мышц из-за недостаточности нервных сигналов, вызывающих их тонус) мышц, а также нарушения чувствительности.
При поражении мозжечка, развивается синдром мозжечковой атаксии, выраженный в потере равновесия, отражающегося на всей моторике и главным образом на походке. «Мозжечковая походка» — это когда человеку трудно удерживать равновесие на двух ногах, он идёт широко раздвинув ноги и активно балансируя руками, при этом мотаясь из стороны в сторону и часто падая, как будто он идёт по палубе корабля в шторм.
https://www.youtube.com/watch?v=7TlAp79fkjk
При развитии опухоли, когда она помимо мозжечка прорастает или метастазирует в ствол головного мозга, состояние больного крайне ухудшается, так как этот орган отвечает за контроль работы основных органов, поддерживающих жизнедеятельность. При этом начинаются нарушение дыхания и сердцебиения, потеря глотательного рефлекса, различные глазные симптомы в виде ухудшения зрения, нистгампа (непроизвольно быстробегающие глаза), к парезу взора (застыванию глаза на одном месте) или сбоев работы других органов, в том числе органов чувств.
Развитие гидроцефалии также имеет свою симптоматику:
- Головокружения, изнуряющие головные боли.
- Сильная тошнота с беспричинной мучащей рвотой.
- Эпилепсия.
- Нарушение мышечного тонуса, рефлексов.
- Неврологические проявления в виде нарушения работы внутренних органов.
- Увеличение черепа.
- Косоглазие.
Так как головной мозг отвечает не только за работу организма и внутренних органов, но также за мышление и сознание, то, соответственно, развиваются психоневрологические симптомы:
- Психомоторное возбуждение.
- Изменение сознания.
- Повышенная раздражительность.
- Потеря ориентации в пространстве и времени.
- Потеря собственной личности или ориентации в ней.
Также к общемозговым симптомам опухоли после метастазирования добавляются болевые симптомы и симптомы нарушения работы органов, куда это произошло.
Как диагностируется болезнь
Поставить точный диагноз могут только после ряда лабораторных и инструментальных исследований. Определить наличие опухоли в головном мозге ребенка очень трудно. Это связано с:
- особенностями строения черепной коробки детей;
- пластичностью тканей головного мозга;
- эластичностью кровеносных сосудов.
В первую очередь при подозрении медуллобластомы собирают анамнез и проводят физикальный осмотр. Это позволяет выявить факторы, способствующие развитию болезни, и характерную симптоматику. Благодаря этому можно также предположить степень развития патологического процесса. После этого назначают лабораторные исследования, среди которых:
- биохимическое исследование крови, общий анализ;
- общий анализ мочи;
- определение онкомаркеров.
Наиболее подробную информацию о новообразовании и состоянии пациента можно получить:
- При нейросонографии. Эту процедуру проводят для постановки диагноза у новорожденных, так как у них еще не закрыт родничок.
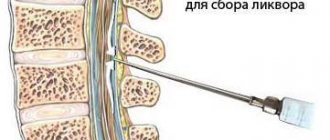
- С помощью компьютерной и магнитно-резонансной томографии. Исследование позволяет точно определить локализацию и объем образования, а также инфильтрацию.
- При двухфототонной эмиссионной томографии. Это диагностическое мероприятие позволяет выявить метастазы и даже мельчайшие структурные изменения в тканях головного мозга.
- С применением биопсии. Этот анализ позволяет окончательно подтвердить предположение и определиться с тактикой дальнейших действий.
При необходимости могут порекомендовать консультацию офтальмолога или хирурга.
Близкие по симптомам расстройства
Симптомы следующих расстройств могут быть похожи на симптомы медуллобластомы. Сравнения могут быть полезны для дифференциальной диагностики.
Различные типы опухолей головного мозга могут приводить к повышению внутричерепного давления и генерализованным симптомам, схожим с теми, которые потенциально связаны с медуллобластомами, такими как рвота, головные боли, нарушения походки, изменения сознания, нарушение зрения, увеличение головы у маленьких детей и/или другие ненормальности. Такие опухоли могут также приводить к дополнительным генерализованным или более локализованным симптомам, обычно не связанным с медуллобластомами; отличаются средней продолжительностью симптомов до постановки диагноза; и/или имеют другие клинические характеристики, обычно не наблюдаемые при медуллобластомах. Для подтверждения наличия опухоли головного мозга и для определения конкретного типа опухоли обычно требуются клиническое и неврологическое обследование, полная история болезни, передовые методы визуализации и другие диагностические меры.
Как составляют план лечения
Для устранения медуллобластомы в области мозжечка проводят комплекс терапевтических мероприятий. Без хирургического лечения устранить проблему нельзя. Выбор метода хирургического лечения осуществляют в зависимости от того, на какой стадии развития опухоль, где она расположена, какие ее размеры, с учетом наличия сопутствующих заболеваний и общего состояния здоровья больного.
При хирургическом иссечении удаляют опухоль, а если она вросла в ткани мозга, то ее часть. После процедуры химиотерапия назначается обязательно, так как она необходима для уничтожения злокачественных опухолей.
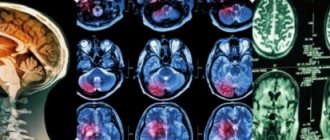
Диагностика
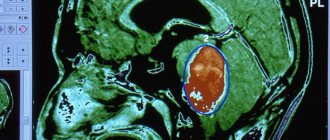
КТ головы девочки 6 лет с медуллобластомой в области задней черепной ямки
В типичных случаях на КТ медуллобластомы определяются как объёмные образования круглой или овальной формы, которые неоднородно накапливают контрастное вещество и располагаются в проекции червя мозжечка.
На МРТ характеризуется гетерогенно изменённым сигналом, пониженным на Т1-взвешенных изображениях. На Т2-взвешенных томограммах сигнал варьирует от гипо- до гиперинтенсивного. На снимках в сагиттальной проекции хорошо определяется расположение как верхнего, так и нижнего полюса опухоли, который обычно располагается в большой затылочной цистерне[20].
При наличии у пациента медуллобластомы рекомендовано проведение МР-исследования спинного мозга, что позволяет судить о наличии или отсутствии метастазов[20].
При проведении обследования с введением контрастных веществ происходит их неоднородное накопление в различных отделах опухоли. Метастазирование медуллобластомы по мягким мозговым оболочкам спинного и головного мозга лучше определяется после введения контрастных веществ[20].
Затронутые группы населения
Медуллобластомы могут поражать людей любого возраста, но чаще всего встречаются у детей в возрасте до 15 лет с пиковой заболеваемостью в возрасте от 3 до 9 лет. Медуллобластомы являются наиболее распространенной злокачественной опухолью головного мозга у детей. Приблизительно 80 процентов пострадавших моложе 15 лет. Медуллобластомы крайне редки у взрослых, что составляет 1-2 процента от всех случаев опухолей головного мозга у взрослых. У взрослых большинство медуллобластом встречается в возрасте от 20 до 44 лет. Медуллобластомы крайне редки у людей старше 45 лет.
Среди детей мальчики болеют чаще, чем девочки. Однако у взрослых это соотношение одинаково. Точная частота возникновения медуллобластом неизвестна, и в медицинской литературе приводится много разных оценок. Как правило, медуллобластомы составляют 2 процента от всех первичных опухолей головного мозга и 18 процентов от всех опухолей головного мозга у детей.
Прогноз
Выделяют две прогностические группы — низкого и высокого риска. К группе низкого риска относятся больные с опухолями Т1 или Т2, при отсутствии метастазирования М0 (согласно модифицированной классификации Чанга), дети старше 3-х лет, тотальное удаление опухоли.
Медуллобластомы Т3—Т4 (согласно классификации Чанга), метастазирование (М1—М4), возраст менее 3-х лет, а также субтотальное удаление опухоли — группа высокого риска[24]. Пятилетняя выживаемость (количество больных, которые живы через 5 лет после операции) в группе низкого риска составляет около 75 %, в группе высокого — менее 35 %[5][6].
Наихудший прогноз заболевания у больных с рецидивом опухоли после операции. Средняя продолжительность жизни после выявления роста опухоли на исходном месте после её удаления составляет 13—18 месяцев[7][25].
Уровень рецидивов при медуллобластоме довольно большой. Чаще всего прогноз при этом является неутешительным.
При таком диагнозе большинство пациентов становятся инвалидами или умирают. Прогноз будет следующим:
- после операции на протяжении пяти лет выживают 30% больных;
- насколько тяжело будет протекать злокачественный процесс, зависит от возраста больного. У детей вовлечение ствола мозга в патологический процесс происходит очень быстро;
- при рецидиве опухоли шансов на выживаемость нет.
Как лечат после операции
После окончания курса лечения в медучреждении дальнейшую терапию осуществляют в домашних условиях. Родственники должны составить график дня больного, при котором он будет отдыхать и бодрствовать достаточное количество времени.
Важной частью терапии заболевания является соблюдение диеты. Больного нельзя заставлять многое есть. Пищу он должен употреблять по желанию небольшими порциями. Упор нужно сделать на цитрусовые. Во время приготовления блюд необходимо считаться с пожеланиями больного, так как под влиянием лечения у него могут появиться новые и порой странные вкусовые предпочтения.
Некоторые пытаются унять боль и облегчить состояние с помощью методов нетрадиционной медицины. Использовать подобные средства без ведома специалиста нельзя. Если врач разрешил, то облегчить самочувствие можно с помощью:
- сока алоэ;
- отвара из кураги;
- грецких орехов и лимона;
- инжира и меда;
- крапивы и белой омелы;
- щавеля и укропа;
- пижмы и чистотела.
Этими средствами можно поддерживать состояние больного в норме.