Доброкачественная миоклоническая эпилепсия младенчества
(ДМЭМ) – зависящая от возраста форма идиопатической эпилепсии, которая характеризуется генерализованными миоклоническими припадками. Этиология детально не изучена. Патология проявляется мышечными сокращениями верхних конечностей, шеи и головы длительностью в 1-3 сек. с частотою 2-3 раза в день. Общее состояние ребенка и его психофизическое развитие нарушается редко. Диагностика направлена на определение спайк- или полиспайк-волн на ЭЭГ. Основное лечение – медикаментозная монотерапия. Препараты выбора – вальпроаты, при их неэффективности используются бензодиазепины или производные сукцинимида.
История заболевания и номенклатура
Синдром доброкачественной миоклонической эпилепсии у детей (СДМЭД) не имел четкого определения до первого описания его у 7 детей младшего возраста в 1981 г. (Драве и Биор, 1981). В этой статье СДМЭД определялся как случай миоклонических припадков (МП) без припадков другого типа, кроме простых фебрильных припадков (ФП), в первые три года жизни у здоровых детей. Эти МП легко поддавались лечению и становились достаточно редкими в течение дальнейших лет периода детского возраста. Психомоторное развитие оставалось нормальным, каких-либо тяжелых психологических последствий не наблюдалось. С тех пор в литературе было описано много других случаев. СДМЭД включен в Международную классификацию 1989 г. среди генерализованных идиопатических эпилепсий (Комиссия, 1989). Некоторые авторы описали у больных рефлекторный МП, вызываемый шумом или разговором, и предложили различать две отдельные нозологические формы, причем 2-я была названа рефлекторной миоклонической эпилепсией у детей (Риччи и др., 1985). Мы думаем, что такое деление нецелесообразно и будем описывать все случаи как СДМЭД.
Насколько нам известно, в литературе на сегодняшний день описано 98 случаев, из которых 88 соответствуют классическому описанию СДМЭД, а 10 определялись как «рефлекторная СДМЭД».
Сейчас под нашим наблюдением находятся 5 новых больных, четверо из которых со спонтанными и рефлекторными припадками, что доводит общее число больных до 103.
В первом описании СДМЭД указывалось, что болезнь начиналась до 3-летнего возраста, тогда как в последующих сообщениях говорилось о более позднем начале у некоторых больных — до 4 лет 8 месяцев (Джиованарди-Росси и др., 1997). Это означает, что эпилепсия одного типа может появиться в разном возрасте (Гуэрини и др., 1997).
Причины возникновения
Как большинство форм, происхождение эпилепсии миоклонической является загадкой. Существует несколько факторов, провоцирующих развитие заболевания:
- Наличие абсансных припадков увеличивает риск в 7 раз;
- Наследственность;
- Генетические дефекты.
Сам приступ, помимо спонтанного начала, развивается под влиянием:
- Недостатка сна;
- Чрезмерного употребления алкоголя;
- Мерцающего света;
- Повышенной сосредоточенности на чем-либо.
Общие положения
Эпидемиология
Согласно немногочисленным имеющимся в наличии эпидемиологическим данным, СДМЭД составляет менее 1% всех эпилепсий (Центр Св. Павла, 1997), 1,3% и 1,72% эпилепсий, которые начинаются в первый год жизни (Далла Бернардина и др., 1983), и 0,39% эпилепсий, начинающихся в первые 6 лет жизни (Охтсука и др., 1993).
Пол
Распределение по полу: 52 мальчика и 27 девочек.
Генетика
Генетика СДМЭД неизвестна. Больных мало, а случаи семейного СДМЭД описаны не были. В семейном анамнезе эпилепсия или фебрильные припадки (ФП) присутствуют у 39% из 80 больных. У 70 больных заболеваемость ФП в семье составляла 17%, а заболеваемость эпилепсией — 24%. Трудно оценить тип эпилепсии, обнаруживаемый у родственников. В 10 случаях это, вероятно, была идиопатическая эпилепсия. В случае, описанном Арзиманоглоу и др. (1996), пробандом был 2-й из 2 братьев, а старший страдал типичной эпилепсией с миоклонически-астатическими припадками (ЭМАП, синдром Дуза).
Анамнез жизни
В анамнезе большинства больных патологии до начала МП не было. Только у двух (1,9%) были сопутствующие заболевания: синдром Дуза (Драве и др., 1992) и гиперинсулиновый диабет (Коламария и др., 1987).
Однако случаи ФП не являются редкими: 19 больных из 64 (30%). ФП были всегда простыми, однако редкими (1-2) и наблюдались до наступления миоклоний и до начала лечения (15 случаев).
Определение
Часто такую форму заболевания называют юношеская эпилепсия, потому что она приходится на детский или молодой период 8 – 24 года. Пик возникает в возрасте от 12 до 18. Кратко его именуют ЮМЭ. Что расшифровывается как юношеская миоклоническая эпилепсия. К подвидам относят:
- Детскую доброкачественную миоклонию;
- Синдром Веста;
- Болезнь Лафоры.
Впервые данный тип эпилепсии упоминается в 1867 году Янцем. Но официально патологию выделили лишь в 1955 году. МКБ – 10 относит недуг к классу G40.8.
Клинические и ЭЭГ проявления
Возраст, в котором начинается заболевание, — обычно от 4 месяцев до 3 лет. Редко начало более раннее. О более позднем начале сообщили Джиованарди-Росси и др. (1997) — 4 года 9 месяцев — и Лин и др. (1998) — 3 года 9 месяцев.
Вначале МП бывают короткими, чаще всего редкими, с вовлечением верхних конечностей и головы, редко — нижних конечностей. У младенцев они едва заметны, и родителям иногда бывает трудно определить их начало и частоту. Они часто говорят о «спазмах» или «кивании головой». Позже частота приступов возрастает.
Записи видео-ЭЭГ позволили нам провести точный анализ этих приступов. Это более или менее массивные миоклонические подергивания, поражающие туловище и конечности, провоцирующие наклон головы и движение верхних конечностей вверх и кнаружи со сгибанием нижних конечностей, а иногда — вращением глазных яблок. Их интенсивность у каждого ребенка своя, у одного и того же пациента она может меняться при каждом приступе. При тяжелых формах отмечается резкое выпадение предметов из рук, иногда больной падает. При формах средней тяжести отмечается только короткое движение головы вперед или даже простое закрытие глаз, как правило, припадки очень короткие (1-3 сек.), хотя они могут длиться и дольше (у детей старшего возраста) и состоять из псевдоритмичных подергиваний, длящихся не более 5-10 сек. Они развиваются несколько раз в день через разные промежутки времени. В отличие от детских спазмов, они не протекают длинными сериями и развиваются не в момент пробуждения, а, скорее, при дремоте. У некоторых больных вызвать припадки может резкий шум, внезапный контакт или повторная фотостимуляция (ИФС). При единичных припадках оценить состояние сознания трудно. Только при повторных припадках наблюдается легкое нарушение сознания без прерывания деятельности. Мы не наблюдали внезапных коротких вокализмов, о которых сообщает Лин и др. (1998). Авторы указывают на вовлечение в патологический процесс диафрагмы и / или абдоминальных мышц, вызывающих экспираторный шум. При рефлекторном МП миоклонус может быть вызван как в состоянии бодрствования, так и сна, порог возбудимости низкий на стадии 1, но он постепенно повышается во время медленных стадий (Риччи и др., 1995). У больных с рефлекторным МП фаза быстрого сна не записывалась и не анализировалась. Т.к. развитие ребенка идет нормально, родители и педиатры принимают эти движения за патологию.
Картина ЭЭГ вне приступа в пределах нормы.
Миоклонии всегда связаны с ЭЭГ разрядом. Записи показывают, что миоклонии сопровождаются разрядом быстрых генерализованных спайк-волн (СВ) или полиспайк-волн (ПСВ) частотой более чем 3 Гц, с той же продолжительностью, что и миоклонии. Это более или менее регулярный разряд, и он может начинаться в лобных областях и в темени. Миоклонии короткие (1-3 сек.) и обычно изолированные. За миоклоническим подергиванием может последовать короткая атония. Иногда после приступа появляются произвольные движения, расцениваемые как нормальное сокращение мышц. И только у одного больного мы отметили сочетание миоклоний в дельтовидной мышце с чистой атонией шейных мышц. Во время сонливости миоклонии усиливаются, но не всегда. Они исчезают во время медленного сна. МП, вызванные тактильными и слуховыми раздражителями, имеют одни и те же характеристики. Риччи и др. (1995) указывают на то, что первичные проявления обычно, но не всегда, проявляются только симптомом моргания, за которым через 40-80 мсек. следует миоклоническое подергивание руки. После миоклонического приступа наступает рефрактерный период, длящийся от 20-30 сек. до 1-2 мин, во время которого внешние стимулы, даже испуг, не провоцируют приступы. Повторная фотостимуляция (ПФ) тоже может спровоцировать МП (Драве и др., 1992; Тодт и Мюллер, 1992; Джиованарджи-Росси и др., 1997; Лин и др., 1998).
Данные интериктальной ЭЭГ без патологии. Спонтанные разряды СВ редки; в центральных областях мозга можно обнаружить медленные волны. ПФ вызывает СВ без имеющейся сопутствующей миоклонии. Записи короткого дневного сна показали нормальную организацию сна, генерализованные разряды СВ могут появляться во время быстрого сна.
Диагностика
Чтобы зафиксировать наличие заболевания, врачу необходимо оценить симптоматическую картину, собрать анамнез, определить могла ли патология передаться ребенку в наследство, а также провести специальные исследования. К таким относят:
- Электроэнцефалографию (ЭЭГ) – «золотой» стандарт в диагностике эпилепсии. Он обеспечивается регистрацией электрической активности головного мозга. Иногда используют провоцирующие факторы, чтобы вызвать приступ, например, световое раздражение, и фиксируют расстройства;
- Магнитно-резонансную томографию (МРТ), позволяющую выявлять изменения в структуре мозговой ткани;
- Компьютерную томографию (КТ) – метод, похожий на МРТ, но не такой информативный в отношении мягких тканей. Однако является более быстрым в проведении.
Доктор должен дифференцировать миоклонические судороги конечностей, возникающие у здоровых людей и эпилепсию. Ключевой момент играет частота припадков, наличие абсансов и распространенность процесса.
Течение и лечение
У детей с СДМЭД не наблюдаются припадки какого-либо другого типа, даже если они остаются без лечения (до 8,5 лет у одного нашего больного), особенно это касается малых эпилептических или тонических припадков. Результаты клинического обследования нормальные. Интериктальный миоклонус был описан только Джиованарди-Росси и др. (1997) у 6 больных. Анализируя состояние наших больных, мы обнаружили легкий интериктальный миоклонус у 2 по записям ЭЭГ. Многие больные не были обследованы, но когда КТ и МРТ были выполнены, результаты оказались нормальными (33 больных).
Исход, вероятно, зависит от раннего диагноза и лечения. Миоклонии легко поддаются монотерапии вальпроатом, развитие ребенка при этом соответствует возрасту. При отсутствии лечения у больного продолжаются миоклонические припадки, что может привести к нарушению психомоторного развития и поведенческим отклонениям.
Более или менее досконально способы лечения апробированы на 74 больных. У 65 больных проводилась монотерапия, у 6 — политерапия, у 3 лечение не проводилось. Монотерапия включала вальпроат (ВПА), фенобарбитал (ФБ), нитразепам (НТЗ). 6 больных получали терапию примидоном (ПРМ) и этосуксимидом (ЭСМ). В результате лечения припадки исчезли у 69 больных (93%).
Эти данные подтверждают, что при СДМЭД ВПА является препаратом первого выбора. Однако лечение должно проходить под контролем концентрации препарата в плазме, т.к. неправильный прием может привести к рецидиву или вызвать резистентную к препаратам эпилепсию.
Разновидности миоклонической эпилепсии
Эпилепсия по миоклоническому типу представляет собой болезнь мозга, сопровождаемую приступами. Болезнь может проявляться несколькими разновидностями припадков:
- Миоклонический, при котором дергаются руки по утрам после подъема с кровати. Если человек сильно устал, припадки случаются вечером.
- Тонико-клонические. Свыше 70% пациентов с юношеской миоклонической эпилепсией испытывают такие припадки. Их появление в большинстве ситуаций вызвано неправильным распорядком дня.
- Абсансы. Пациент теряет сознание на несколько секунд, судорожная активность отсутствует. Абсансы проявляются независимо от времени дня, диагностируются у 1/3 пациентов.
Только в стационаре врачи смогут определить разновидность приступов. Фотостимуляция позволяет лучше всего диагностировать болезнь.
Отдаленные результаты и прогноз
Длительность наблюдения за 63 больными составила от 9 мес. до 27 лет, из них за 45 пациентами наблюдали около 5 лет. Возраст больных в период наблюдения — от младше 5 до старше 15 лет.
Во всех случаях МП купировались. Длительность заболевания известна у 52 больных: у большинства из них МП длились менее одного года, у 7 — от 1 до 2 лет, только у 5 — более двух лет.
О возникновении генерализованных эпилептических припадков (ГЭП) после прекращения МП сообщалось в случае 10 больных без сопутствующих МП.
Было доложено о результатах наблюдения 74 больных.
Приступы прекратились у 28 больных в возрасте старше 6 лет. У 6 детей этого же возраста приступы сохраняются: при фотостимуляции — у 2 (Драве и др., 1992), по неизвестной причине — у 3 (Джиованарди-Росси и др., 1997). Также приступы сохраняются у 13 больных младше 6 лет. 3 больных младше 6 лет остались без лечения (Риччи и др., 1995). О 24 больных информации нет.
Картина ЭЭГ известна для 55 больных. Она быстро нормализовалась у 23. Редкие спонтанные генерализованные СВ сохранялись у 13. Фотосенситивные изменения наблюдались у 6. Интересно, что фотосенситивность может появиться после исчезновения МП и персистировать долгие годы после прекращения МП вплоть до взрослого возраста. Были также представлены фокальные нарушения. Они были записаны у 5 больных во время пробуждения как СВ в двух лобно-центральных и теменных областях, иногда в лобно-теменной и лобно-височной. Они исчезали с течением времени. Напротив, у других больных они появлялись только во время сна. Они еще сохранялись в конце периода наблюдения у 5 наших больных, и только во время сна.
В целом психологический исход благоприятный, и большинство больных выздоровели. Это точно известно в 69 случаях. 57 (83%) были здоровыми, из них 38 в возрасте 5 лет и старше. У 10 (14%) была легкая заторможенность, они посещали специализированную школу, но никто из них не был помещен в больницу. У 2 больных (3%) была нарушена познавательная способность и выявлены отклонения в формировании личности: у одного пациента был синдром Дауна и сильная чувствительность, у другого до 5 лет были МП с чувствительностью к ИРС и к закрытию глаза. Это психотическое нарушение появилось у него в возрасте 10 лет и прогрессировало.
Этот психологический исход частично зависит от ранней диагностики, позволяющей провести соответствующее лечение и убедить семью в хорошем будущем.
Эти данные подтверждают обычно хороший прогноз СДМЭД. Приступы, вызванные шумом или разговором, было легче контролировать, чем спонтанные. Фотосенситивность же было труднее контролировать, она сохранялась на протяжении нескольких лет после прекращения припадков.
Оказание первой помощи при эпилептическом приступе
Миоклонии
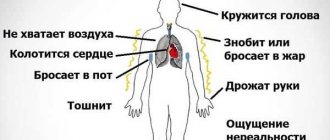
Эпилептические приступы, особенно в период обострения заболевания, могут случиться в любой момент, поэтому к ним нужно быть готовым всегда, а не только по утрам, когда приступы случаются чаще всего.
Главная опасность для больного юниальной миоклонической эпилепсией состоит в том, что во время приступа вполне возможно, что больной может нанести себе травмы. Ускорить естественное прекращение симптомов невозможно, поэтому задачей оказывающего первую медицинскую помощь является предотвращение причинения вреда здоровью человека, у которого случился приступ. Приступ длится несколько минут (не менее 10), нужно просто немного подождать, пока он пройдет.
Сделать это не так уж и сложно, если не паниковать и делать все спокойно. Начало приступа нередко сопровождается падением, результатом которого могут стать ушибы головы и переломы. Падающего человека нужно поддержать и аккуратно положить или усадить так, чтобы он принял максимально удобную позу. Если падение произошло в опасном месте (например, на перекрестке), больного необходимо переместить туда, где его жизнь будет вне опасности.
Затем сесть возле больного и удерживать его голову своими коленями и руками. Удерживать его конечности и вставлять что-либо в рот не нужно — в удобной позе больной не сможет нанести себе травмы руками и ногами. Вопреки распространенному мнению, он не откусит себе язык. Язык — это мышца, а мышцы во время приступа максимально напряжены.
Нужно постараться сделать так, чтобы другие люди, если приступ случился на улице, отошли от вас и не наблюдали за происходящим. Это связано с тем, что молодые пациенты испытывают неудобство от внимания окружающих к их болезни, а это впоследствии может привести к стрессу.
Человеку нельзя давать возможность вставать до тех пор, пока приступ полностью не прекратится. На это следует обратить особое внимание, так как многие больные пытаются подняться на ноги до того, как их состояние полностью нормализуется, что делать ни в коем случае нельзя.
После того как больной придет в норму, у него может случиться повторный приступ. Это будет свидетельствовать о том, что болезнь находится в стадии обострения. В таком случае будет целесообразно вызвать скорую помощь. Если больной будет чувствовать себя нормально, профессиональная медицинская помощь ему не потребуется, если только он сам не захочет обратиться к специалистам.
Дифференциальный диагноз
Если миоклонии начинаются в первый год жизни, их надо дифференцировать с криптогенными детскими судорогами (ДС). ДС клинически отличаются от доброкачественных миоклоний: они более тяжело протекают, включают в себя тонические судороги во всем теле, что никогда не наблюдается при СДМЭД; единичные судороги всегда сочетаются с серийными приступами у данного ребенка; возникновение долгих серийных спазмов происходит после пробуждения. Затем СД на ЭЭГ демонстрируют типичную картину коротких тонических сокращений, которую хорошо описали Руско и Вигевано (1993); редко имеют место длительные миоклонии. Иктальная ЭЭГ переменная: внезапные прерывистые гипсаритмии выравниваются наложенными быстрыми ритмами, большой медленной волной, за которой следует выравнивание или отсутствие видимых изменений. Наступление ДС связано с поведенческими изменениями, затруднением речевого контакта, замедлением психомоторных достижений.
На интериктальной ЭЭГ всегда есть патологические признаки: истинная гипсаритмия, или видоизмененная гипсаритмия, или фокальные нарушения, на них не определяются отдельные или короткие всплески билатеральных синхронных СВ или СДМЭД.
Если психомоторное развитие и ЭЭГ в пределах нормы по результатам нескольких обследований, выполненных во время бодрствования и сна, припадки, похожие на ДС, должны навести на мысль о диагнозе доброкачественного неэпилептического миоклонуса, описанного Ломброзо и Фейерманом (1977). У этих больных даже иктальная ЭЭГ без патологических изменений (Драве и др., 1986; Пашатс и др., 1999).
На первом году жизни может развиваться миоклоническая эпилепсия младенчества, она всегда начинается с длительных и частых фебрильных судорожных припадков, а не с отдельных миоклонических приступов. На втором году психомоторное развитие замедляется.
Если миоклонии начинаются после первого года жизни, можно заподозрить криптогенный синдром Леннокса — Гасто (СЛГ). При СЛГ (Бюмане и Драве, 1992) приступы в основном не миоклонические, а миоклонико-атонические, а чаще тонические, приводящие к внезапным падениям и травмам. Их ЭЭГ картина неоднородна, а в иктальном периоде высокоамплитудная или выравнивается, или определяется высокая медленноволновая активность, за которой следуют низкоамплитудные волны. В самом начале интериктальные ЭЭГ могут быть нормальными, в дальнейшем могут появиться типичные диффузные разряды медленной СВ. Типичные электроклинические признаки во время сна могут быть отложенными по времени. Диагноз основывается на быстрой связи припадков разного типа, таких как атипичные абсансы и аксиальные тонические судороги, на постоянных поведенческих нарушениях поведения и появлении новых навыков и неэффективности антиэпилептических препаратов.
Если миоклонические приступы изолированные или связаны с БЭП, необходимо рассмотреть диагноз миоклонической астазической эпилепсии раннего детского возраста (ЭМАП), хотя при этом синдроме миоклонические астанические припадки редко начинаются до возраста 3 лет (Дуз, 1992). Есть два существенных различия: 1) клинический аспект припадков со ступором, которые не наблюдаются при СДМЭД (Гуеррини и др., 1994); 2) ЭЭГ признаки тоже разные: СВ и ПСВ более многочисленные, сгруппированы в долгие вспышки, связанные типичным тета-ритмом над центро-теменными зонами. Но некоторых больных, вероятно, следовало бы классифицировать как СДМЭД. Подобным образом Дельгадо-Эскуэта и др. (1990) в группу обследованных или больных включили, вероятно, под названием миоклонической эпилепсии детского возраста (МЭРД) случаи как ЭМАП, так и СДМЭД.
Наконец, следует учитывать и другие эпилепсии, начинающиеся в первые три года жизни, при которых миоклонии являются основным типом приступов и которые имеют изменчивый прогноз. Они неоднородны: сочетание приступов других типов, постоянные фокальные нарушения на ЭЭГ, замедленное психомоторное развитие в прошлом, плохая реакция на лечение, неясный прогноз (Драве и др., 1992).
Симптомы
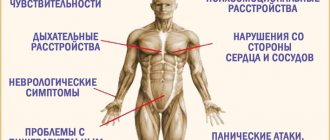
Характерным проявлением миоклонической эпилепсии являются неконтролируемые мышечные сокращения. Они недолгие и возникают внезапно, асинхронны. Припадки обычно начинаются в утреннее время после пробуждения. Спазмы мышц происходят в симметричных частях тела – обычно в руках и плечевом поясе. Возможен переход и на ноги.
С началом припадка пациенты автоматически бросают то, что держали в руках. Если спазм захватывает нижние конечности, то больные падают. Поэтому у таких пациентов нередки травмы. Самое грозное состояние при такой эпилепсии – это миоклонический статус. Характеризуется он длительным сокращением мышц, который не прекращается часы.
При этом типе эпилепсии сохраняется сознание. Прогрессия патологии в 90% случаев приводит к генерализованным тонико – клоническим припадкам.
Клиническое обследование больного с целью постановки диагноза.
Это обследование — достаточно простое. Для него необходим тщательный сбор анамнеза и повторные видео-ЭЭГ записи, чтобы продемонстрировать наличие МП с генерализованными СВ разрядами, спонтанными или такими, которым способствуют сонливость, шум, контакт или ИРС. Записи сна позволяют показать слабую активацию разрядов и фокальных нарушений. Полезно использовать нейровизуализацию для подтверждения отсутствия поражения мозга, но она не является обязательной при наличии типичной симптоматики. Более полезно психоневрологическое обследование для проверки психомоторного развития и прослеживания течения заболевания.
Особенности развития болезни
Признаки юношеской миоклонической эпилепсии (ЮМЭ) впервые появляются в период полового созревания. Диагностируется болезнь у 12% пациентов, страдающих от эпилепсии. В 23% ЮМЭ развивается из-за врожденных аномалий (идиопатический тип).
Припадки при эпилепсии в основном возникают при пробуждении подростка, причем нередки случаи, когда судороги захватывают парные органы. Изначально болезнь проявляется в виде редких мышечных подергиваний (миоклонус) в плечевой зоне или верхних конечностях. Но по мере развития эпилепсии, у подростков возникают генерализованные приступы, которые беспокоят с разной частотой (от 1 раза в сутки).
Со временем миоклоническая форма болезни может перерасти в абсансную, когда при повышении температуры тела мышцы начинают бесконтрольно сокращаться.
В среднем частота фебрильных судорог составляет 3-5%. При абсансной форме возможна внезапная кратковременная потеря сознания.
В отдельный вид выделяют катамениальную эпилепсию. Заболевание этого типа характерно только для девушек подростков. Припадки при катамениальной форме связаны с менструальным циклом. Несмотря на диагноз девушка, страдающая эпилепсией, может иметь детей.
Лечение
ВПА в монотерапии является препаратом выбора, его применение следует начинать как можно раньше. Предпочтительнее применять раствор, а не сироп, так как он лучше переносится ребенком. Необходимо строго следить за концентрацией препарата в плазме.
Обычно бывает достаточно использовать дневную дозу 30 мг/кг 3 раза / день, но для некоторых больных может потребоваться и более высокая доза. ВПА также эффективен при возможных фебрильных припадках. Если ВПА дает неполный эффект, можно использовать его в сочетании с бензоадиазепином (СLВ или НТЗ) или ETS и пересмотреть диагноз. Лечение следует проводить в течение 3-4 лет после начала заболевания, если оно хорошо переносится. В случаях чисто рефлекторных признаков медикаментозную терапию можно не применять. Если она уже начата, ее можно резко прекратить, однако если отсутствует сверхчувствительность. Если БЭП случается у подростка, можно провести кратковременное лечение в этом возрасте. Консервативное лечение должно сочетаться с психологической помощью семье.
Терапия
Медикаментозная терапия проводится регулярно. Свыше 90% пациентов, когда прекратили употребление лекарств, получили обострение. Вальпроаты являются наиболее эффективными медикаментами для борьбы с таким расстройством. Но по причине их вероятной тератогенности женщинам врачи советуют Ламотриджин. Иногда прописываются комбинированные средства.
Если правильно выбирать методику лечения, данная разновидность эпилепсии не накладывает отпечатки на жизнь людей.
Сегодня ученые пытаются найти методы, позволяющие результативно бороться с эпилепсией, спровоцированной генной мутацией, при этом оказывается воздействие на ее причины. Одним из таких способов является трансфекция, подразумевающая ввод новых генов в клетки. При этом синтезируется белок, благоприятно воздействующий на состояние здоровья.
Немаловажное значение в терапии эпилепсии играет вальпроевая кислота. Пациенту нужно время от времени обследоваться и консультироваться у невролога. Кроме правильного питания, употребления лекарств, нужно вести подобающий образ жизни, не попадать в стрессовые ситуации, следовать установленному режиму сна, не курить, не пить.
Болезнь удастся одолеть, если вести ЗОЖ, почаще гулять на свежем воздухе, не перегружать себя работой. Поэтому некоторые семьи с детьми, у которых эпилепсия, уезжают из городов. Юношеская миоклоническая эпилепсия представляет собой хроническое расстройство и плохо лечится.
Если вести образ жизни правильно, пить прописанные таблетки, удастся добиться отчетливого улучшения состояния, продолжительной ремиссии, контролировать свои припадки, уменьшать их интенсивность.