Причины миастении
На сегодняшний день причины возникновения миастении до конца не выяснены. В медицинской практике диагностируются случаи семейных миастений, но наследственность заболевания не доказана. Достаточно часто у больных с астеническим бульбарным параличом диагностируют гиперплазию или новообразование вилочковой железы. Также фактором, способствующим развитию миастении, является проникновение в организм человека вирусов и микоплазм.
Главной патогенетической особенностью данного заболевания выступает дисфункция нервно-мышечной передачи, которая и обусловливает характерные клинические проявления. Синаптический блок взаимосвязан со сбоем в синтезе ацетилхолина. В сыворотке крови определяются антитела к скелетным мышцам и эпителиальным клеткам вилочковой железы, это дает основания для причисления миастении к аутоиммунным заболеваниям.
https://www.youtube.com/watch?v=ytcreatorsru
Результаты исследования причин развития миастении доказывают, что недостаточный уровень калия в организме, гиперфункция щитовидной железы и гормональный дисбаланс значительно повышают риски данного заболевания.
К сожалению, специалисты не могут точно сказать, почему развивается миастения. Предполагается, что определенная роль принадлежит наследственности. При опросе больного на консультации нередко выясняется, что такая патология была диагностирована у близких родственников ранее.
Иногда миастения протекает не самостоятельно, а в комбинации с опухолью тимуса или на фоне заболеваний соединительной ткани, недугов онкологической природы (рак легкого, молочной железы), сопутствует БАСу. Если патология развивается в сочетании с вышеописанными заболеваниями, ее рассматривают не как самостоятельный недуг, а как синдром.
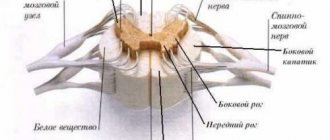
Под воздействием некоторых факторов (стрессы, влияние инфекционных агентов) организм начинает непрерывно продуцировать антитела к собственным тканям, а точнее к рецепторам постсинаптической мембраны. Главная функция синапса — передача нервного импульса с одного нейрона на другой. Под влиянием антител мембрана начинает последовательно разрушаться, передача импульса теряет силу, а затем окончательно прекращается.
При исследовании ЦНС изменений, характерных для миастении, чаще всего не наблюдается. В 30% случаев врачи диагностируют увеличенную в размерах или с наличием опухолевого новообразования вилочковую железу. Что касается мышечных волокон, то в них при микроскопическом исследовании выявляют признаки атрофии.
Медикаментозное лечение
Миастения: как лечить, какие таблетки пить? Обязателен прием солей калия, микрофенолата мофертила, антихолинэстеразных и цитостатический лекарств, глюкокортикоидоидов, стероидыов, гемосорбция и энтеросорбция. Хорошо себя зарекомендовал дифференцированный подход.
Миастения препараты для лечения:
- Пренднизолон;
- Селлсепт;
- Азатиоприн;
- Циклоспорин;
- Калимин;
- Плазмаферез;
- Гемосорбция;
- Сорбен вуален.
В случае необходимости проводят операцию по удалению вилочкой железы – тимектомия. Анестезия при миастении применяется с осторожностью и постоянным контролем за дыханием больного. Наркоз делается после терапии антихолинэстеразными препаратами в сочетании с атропином (лекарства вводят за полчаса до обезболивания). Местные анастетики не используются.
Осложнения из-за приема медикаментов бывает:
- остеопороз – кальций вымывается из костей, возрастает риск переломов (рук, ног, бедра). Необходимо лечить отдельно;
- стероидный диабет и язва;
- синдром Кушинга;
- гипертония;
- желудочные кровотечения.
Симптоматика у детей
Слабость и резкая утомляемость могут поразить любые мышцы в организме человека. Чаще — мышцы лица и шеи.
Характерными симптомами миастении (см. фото) являются:
- птоз (опущение век);
- двоение в глазах;
- гнусавость голоса и нарушения речи;
- затрудненное глотание, утомляемость жевательных мышц;
- утомляемость мышц шеи (сложно удерживать голову прямо);
- слабость в руках и ногах.
Симптомы проявляются после нагрузки, причем даже после самой минимальной. Чем больше нагрузка, тем хуже состояние больного. К примеру, поначалу нарушения речи минимальны – человек слегка гнусавит, но слова произносит довольно четко, затем начинает «глотать» отдельные звуки, а потом и вовсе не может говорить. Отдых способен уменьшить эти проявления. Особенно сильно симптомы проявляются через 3-4 часа после пробуждения.
В зависимости от проявлений выделяют следующие формы заболевания:
- глазная (болезнь проявляется только опущением век, двоением в глазах; для таких больных достаточной обычно является терапия антихолинэстеразными препаратами);
- бульбарная (нарушения речи, жевания, глотания, дыхания — опасность этой формы заключается в том, что трудности с дыханием могут нарастать стремительно);
- генерализованная (поражение всех мышц, именно такую форму миастении имеют в виду, когда говорят о миастении гравис или болезни Эрба-Гольдфлама; болезнь затрагивает все мышцы, начиная с мимических и мышц шеи и заканчивая мышцами рук и ног);
- молниеносная (наиболее опасная форма, так как приводит к инвалидизации и даже смерти, она вызывается обычно злокачественной опухолью вилочковой железы, поражаются все мышцы, включая скелетную мускулатуру, при этом терапия просто не успевает оказать своё действие, предотвратить опасные последствия миастении просто невозможно).
Чаще встречается генерализованная форма, которая обычно начинается со слабости мимических мышц.
https://www.youtube.com/watch?v=ytdevru
1) Врожденная миастения. Быструю утомляемость мышечной системы можно заподозрить еще внутриутробно во время проведения УЗИ. При миастении движения плода менее активные, а то и вовсе могут отсутствовать. После рождения симптомы данной миастении похожи на миастению новорожденных. Гибель наступает из-за нарушения самостоятельного дыхания.
2) Миастения новорожденных. Встречается у тех детей, матери которых сами страдают миастенией. Начинается она уже с первых дней жизни и может длиться около 2 месяцев. Ее основными симптомами могут стать следующие:
- ребенок более вял, чем другие новорожденные,
- дышит поверхностно,
- периодически поперхивается,
- крик у него слабый, более напоминающий писк,
- также он плохо сосет грудь и быстро устает,
- рот его приоткрыт,
- взгляд практически неподвижен,
- в некоторых случаях глотание тоже может быть затруднено.
Ребенок чаще погибает от удушья.
- Ранняя детская миастения. По данным специалистов встречается в возрасте до 2 лет, когда на фоне полного здоровья начинают появляться проблемы со зрением: непроизвольно опускаются веки, развивается паралич взора, косоглазие. В некоторых случаях малыш может отказываться ходить, бегать, ему трудно подниматься или спускаться по ступенькам, часто просится на руки. Отказ от еды может произойти в том случае, если в процесс вовлекаются жевательные мышцы.
- Юношеская и детская миастения. Развивается от 2 до 10 лет или в подростковом возрасте преимущественно у девочек. Среди ранних признаков необходимо обращать внимание на жалобы ребенка на появившуюся вдруг усталость, нарушение зрения, трудности с занятиями бегом, ходьбой на большие расстояния, приседаниями, выполнением физической работы по дому.
- глазную и локально-глоточною лицевую;
- генерализированную;
- скелетно-мышечную.
- врожденную – передается от матери к ребенку. Встречается в 10% случаев. У младенцев диагностировать заболевание крайне проблематично. Ребенок слабо и тихо плачет, у него наблюдаются затруднения с сосанием;
- дошкольного возраста;
- подростковую.
- опускающееся веко. После пробуждения человек широко распахивает глаза и начинает часто моргать;
- сложности при пережевывании и глотании пищи;
- изменение голоса;
- быстрая утомляемость.
При прогрессировании заболевания может развиваться миастенический криз. Такое состояние очень опасно. Человек не может дышать, у него повышается артериальное давление. Оставаться в таком состоянии одному дома недопустимо, требуется срочная медицинская помощь.
Юсуповская больница принимает пациентов 24 часа в сутки, 7 дней в неделю. Опытные доктора в сжатые сроки проводят обследование и предпринимают меры для улучшения состояния больного.
Лечение миастении (в тч народными средствами) — глазной и пр форм
Миастения
Несмотря на то, что самолечение миастении запрещено и специалисты относятся к нему крайне негативно, народная медицина предлагает свои методы лечения заболевания.
В любом случае перед применением любого лекарственного средства или органического компонента следует проконсультироваться с лечащим врачом. При использовании народных методов в лечении миастении следует помнить, что полностью избавиться от заболевания с помощью одной лишь нетрадиционной медицины вряд ли удастся, однако облегчить состояние пациента при этом вполне возможно.
При использовании народных средств в лечении миастении следует обратить особое внимание на рецептуру и тщательно соблюдать условия приготовления настоев.
Стакан промытого овса, запарить в пол-литра воды и на 40 минут поставить на маленький огонь, затем настоять в течение часа, процедить и принимать по полстакана 4 раза в день.
Наилучший эффект от подобного лечения можно получить, если прибавить к каждой порции чайную ложку мёда. Приём каждой порции обязательно осуществлять за 30 минут до приёма пищи. Продолжительность одного курса – 3 месяца, через три недели курс следует повторить.
Проводя курс лечения, следует обратить внимание на полноценное и сбалансированное питание при миастении.
Полученное средство нужно принимать 3 раза в день за 30 минут до приёма пищи по чайной ложке.
Используя подобные рецепты, не стоит забывать о соблюдении здорового образа жизни и о правильном питании при миастении.
На двести граммов лука нужно взять двести граммов сахара, всё залить полулитром воды и тщательно перемешать. Варить данное средство нужно полтора часа на слабом огне, после чего остудить и добавить в приготовленную массу 3-4 чайные ложки мёда. Принимать средство рекомендуется по столовой ложке три раза в день.
Профилактика обострений – одно из важнейших факторов в лечении миастении. Для этого важно избегать физических нагрузок и употреблять как можно больше пищи богатой калием.
Нормальная работа мышц совершенно невозможна, если в организме не хватает этого веществ, к тому же калий положительно влияет на воздействие лекарственных препаратов при миастении.
Важными компонентами в рационе пациентов с заболеванием миастении являются: курага, изюм, бананы, а также печёный картофель. Употреблять их желательно каждый день в разумных количествах.
Проконсультируйтесь со специалистом! 18
Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера;
Это заболевание характерно патологической слабостью мышц и быстрой их утомляемостью, выражается ниже следующими симптомами миастении. Вовлекаются в процесс любые мышцы организма, а чаще всего — глаз, глотки, языка и лица.
Происходит это не само собой, а, например, при тяжелой физической нагрузке либо после долгого разговора.Человек, теряя силы, меняется и внешне — могут опуститься веки, появиться на лбу глубокие морщины, слюнотечение, косоглазие, горизонтально — застывшая «улыбка Пьеро».
При затрагивании мышц языка, глотки нарушается глотание, отмечается осиплость или гнусавость голоса; если затронуты мышцы шеи — не получается держать голову прямо. Если затронуты мышцы конечностей, человеку сложно ходить, сидеть, обслуживать себя.
К вечеру нарастает состояние разбитости, бессилия, а после ночного сна утром больному становится гораздо лучше.
Любая болезнь сама по себе не появляется. И у патологической мышечной слабости есть причины. Миастения считается генетическим заболеванием, но изучено на генном уровне недостаточно. Как показывает опыт и практика, спусковым механизмом миастении чаще всего бывают стрессы, иммунные нарушения, перенесенные вирусные инфекции.
В нашем организме находится вещество, называемое «ацетилхолин», являющееся посредником, который передает мышце от нерва нервный импульс. Иммунная система при миастении дает сбой и начинает выработку антител против ацетилхолина. Передача миастении рассматривается и наследственная, но она также в полной мере не доказана.
Лечение миастении
В первую очередь следует пройти обследование и начать лечение. Основные препараты, применяющиеся в лечении миастении — прозерин, калимин, галантамин, оксазил.
Основное их действие — блокировать фермент, который расщепляет ацетилхолин, и производить нормальную передачу импульса к мышце от нервного волокна.
С приемом этих препаратов (интервалы приема и дозы строго индивидуальны) мышечные силы к больному возвращаются.
При тяжелом течении миастении назначается гормонотерапия (преднизолон) и цитостатики с иммуносупрессантами: циклоспорин, азатиоприн, циклофосфан. Препараты для лечения миастении вхожи в федеральный льготный перечень, а следовательно, отпускаются бесплатно по рецепту врача.
Медицина движется вперед и разработаны современные методы лечения. Одними из самых эффективных и распространенных являются криофорез и плазмаферез. Это очистка плазмы крови от антител, вредных веществ без риска аллергических реакций и вирусного заражения.
Эти методы отличаются тем, что процедура при криофорезе проводится под воздействием низких температур, и сохраняются в неизменном виде все полезные вещества крови.
Еще один современный метод лечения миастении хорошо себя зарекомендовал — каскадная фильтрация плазмы. Кровь больного пропускается через нанофильтры, возвращаясь к нему уже очищенная.
Миастения
Миастения — это наиболее частое аутоиммунное заболевание, характеризующееся поражением нервно-мышечных синапсов, вследствие выработки аутоантител к рецепторам ацетилхолина или к специфическим фермента – мышечноспецифической тирозин-киназы.
В результате этого развивается патологическая утомляемость и слабость скелетной мускулатуры, мутации в белках нервно-мышечных соединений могут приводить к развитию врожденных миастенических синдромов.
Что это такое?
Миастения – это довольно редко встречающееся заболевание аутоиммунного типа, характеризующееся слабостью и вялостью мышц. При миастении происходит нарушение связи между нервными и мышечными тканями.
Официальное научное название данного недуга звучит так – myasthenia gravis pseudoparalitica, что на русский язык переводится как астенический бульбарный паралич. В медицинской российской терминологии широко употребляют понятие “миастения Гравис”.
Причины миастении
На сегодняшний день специалисты не имеют четких сведений о том, что именно провоцирует возникновение у человека симптомов миастении.
Миастения является аутоиммунным недугом, ведь в сыворотке больных обнаруживаются множественные аутоантитела.
Врачи фиксируют определенное количество семейных случаев миастении, однако доказательств влияния наследственного фактора на проявление болезни нет.
Чаще миастенией болеют представительницы женского пола. Как правило, проявляется болезнь у людей в возрасте 20– 30 лет. В целом заболевание диагностируется у пациентов в возрасте от 3 до 80 лет.
В последние годы специалисты проявляют существенный интерес к данному заболеванию ввиду высокой частоты проявления миастении у детей и молодых людей, что приводит к последующей инвалидизации.
Впервые данный недуг был описан более столетия тому назад.
В механизме развития миастении играют роль аутоиммунные процессы, обнаружены антитела в мышечной ткани и вилочковой железе. Часто поражаются мышцы век, появляется птоз, который варьирует по степени выраженности в течение дня; поражаются жевательные мышцы, нарушается глотание, изменяется походка. Больным вредно нервничать, так как это вызывает боль в груди и одышку.
Чаще всего заболевание проявляется во время переходного возраста у девочек(11-13 лет),реже встречается у мальчиков в этом же возрасте. Все чаще выявляется заболевание у детей дошкольного возраста (5-7 лет).
Классификация
Это заболевание у всех развивается по-разному. Чаще всего начинается миастения со слабости глазных и лицевых мышц, потом это нарушение переходит на мышцы шеи и туловища. Но у некоторых людей присутствуют только некоторые признаки заболевания. В соответствии с этим существует несколько видов миастении.
Глазная форма характеризуется поражением черепно-мозговых нервов. Первым признаком этого является опущение верхнего века, чаще всего сначала с одной стороны. Больной жалуется на двоение в глазах, затруднения в движении глазными яблоками.
Этиология и патогенез
В настоящее время этиопатогенетические факторы миастенического синдрома до конца не определены.
Возможные причины миастении:
- Наследственная предрасположенность — известны семейные случаи заболевания. Врожденная форма миастении обусловлена генной мутацией, которая нарушает нормальную работу мионевральных синапсов и препятствует процессу взаимодействия нерва с мышцей.
- Опухоль или доброкачественная гиперплазия тимуса — тимомегалия.
- Органическое поражение нервной системы .
- Системные заболевания — васкулиты, дерматомиозит, системная красная волчанка.
- Доброкачественные и злокачественные новообразования внутренних органов.
- Гипертиреоз — усиление функции щитовидной железы.
- Сонная болезнь.
Патогенетические звенья синдрома:
- выработка аутоантител к рецепторам ацетилхолина;
- поражение нейромышечного синапса;
- разрушение постсинаптической мембраны;
- нарушение синтеза, обмена и выброса ацетилхолина — особого химического вещества, обеспечивающего передачу нервного импульса от двигательного нерва к мышце;
- затруднение нервно-мышечной проводимости – недостаточное поступление импульса к мышце;
- сложности с выполнением движений;
- полная обездвиженность мышц.
Предлагаем ознакомиться Что можно и что нельзя делать при приеме антибиотиков? 10 правил их применения
В настоящее время ученые-медики заинтересовались миастенией ввиду высокой частоты ее появления среди детей и молодых людей. У данной категории лиц болезнь часто заканчивается инвалидизацией.
Миастения: симптомы, причины, лечение
На сегодняшний день специалисты не имеют четких сведений о том, что именно провоцирует возникновение у человека симптомов миастении. Миастения является аутоиммунным недугом, ведь в сыворотке больных обнаруживаются множественные аутоантитела. Врачи фиксируют определенное количество семейных случаев миастении, однако доказательств влияния наследственного фактора на проявление болезни нет.
Чаще миастенией болеют представительницы женского пола. Как правило, проявляется болезнь у людей в возрасте 20– 30 лет. В целом заболевание диагностируется у пациентов в возрасте от 3 до 80 лет. В последние годы специалисты проявляют существенный интерес к данному заболеванию ввиду высокой частоты проявления миастении у детей и молодых людей, что приводит к последующей инвалидизации. Впервые данный недуг был описан более столетия тому назад.
Миастения – это врожденное наследственное заболевание. Его признаки появляются в раннем детском возрасте. Синдром может развиваться с разной скоростью и степенью тяжести. Из-за генетических отклонений нарушается связь нейронов и мышечных волокон. Ввиду того, что мышцы фактически отключаются, не функционируют, постепенно развивается их атрофия.
Ученые до сих пор не смогли полностью выявить механизм возникновения заболевания, однако доподлинно известно, что причина кроется в дефиците гена, который отвечает за работу мионевральных связей. В первую очередь страдают зрительные функции, так как атрофируются мышцы глаз. Потом процесс переходит на лицевые мышцы, шею, мышцы рук, ног, глотательную мускулатуру.
Предлагаем ознакомиться: Что из сладкого можно при панкреатите?
Нередко этот врожденный синдром приводит к тяжелым последствиям и даже гибели больного, но при правильном лечении возможно выздоровление или временная ремиссия. Наследоваться эта патология может от одного из родителей или через поколение.
Сбои биохимических процессов из-за патологий тимуса, гипоталамуса. Тимус атакуют собственные иммунные клетки, из-за чего меньше вырабатывается и расщепляется ацетилхолина.
Обратите внимание, что состояние больного ребенка могут ухудшать стрессовые ситуации, ОРВИ, нарушение иммунитета.
Симптомы миастении напрямую зависят от ее формы. Главный симптом – непривычная слабость в мускулатуре. Больной быстро утомляется, не способен справиться с работой, обучением. Особенно это заметно, если нужно совершать ряд однотипных движений.
После отдыха функции мускулатуры восстанавливаются. Просыпаясь утром, пациенты чувствуют себя бодрыми, отдохнувшими, ощущают прилив сил. Спустя некоторое время начинают нарастать характерные симптомы, больной чувствует себя буквально разбитым.
Миастения
Лечение народными средствами
● Миастения – заболевание, характеризующееся патологической слабостью мышц и их быстрой утомляемостью. В процесс вовлечены любые мышцы организма, однако чаще всего – мышцы глаз, языка, глотки и лица.
Механизм болезни проявляется не сам по себе, а в определенных случаях: например, после длительной беседы или тяжелой физической работы. Здравствуйте, уважаемые читатели и гости медицинского блога « Рецепты народной медицины »!
● Часто теряя свои силы, пациент существенно меняется и внешне. У него могут появиться косоглазие, опущение век (птоз), глубокие морщины на лбу, слюнотечение, застывшая горизонтально – так называемая «улыбка Пьеро».
Если в патологический процесс вовлечены мышцы языка или/и глотки, отмечается осиплость или гнусавость, нарушено глотание; если затронуты мышцы шеи – больной не в состоянии держать голову прямо.
● При наличии проблем с мышцами верхних или нижних конечностей человеку очень трудно ходить, сидеть, обслуживать себя. Такое состояние полного бессилия и разбитости нарастает к вечеру, а наутро, после полноценного ночного отдыха, больному заметно становится лучше.
● Миастения является генетическим заболеванием, хотя и недостаточно изучено на генном уровне. Как показали многочисленные клинические исследования, главным крючком недуга обычно являются нарушения иммунной системы, перенесенные вирусные инфекции, стрессы.
В человеческом организме присутствует вещество под названием Ацетилхолин, которое служит посредником, передающим нервный импульс от нерва к мышце.
● При миастении иммунная система дает явный сбой и вырабатывает антитела против указанного выше доброго посредника. В настоящее время в традиционной медицине рассматривается и наследственная передача болезни, но в достаточной мере она также не доказана.
● Чтобы не пустить недуг на самотек, следует пройти глубокое обследование в медицинском учреждении по месту жительства и приступить к лечению под наблюдением участкового врача.
К основным препаратам, применяемых для лечения миастении, относятся: Галантамин, оксазил, прозерин, калимин. Основное предназначение перечисленных препаратов – блокировать фермент, который по ошибке расщепляет ацетилхолин, обеспечивающий нормальную передачу импульса от нервного волокна к мышце.
● При приеме этих препаратов к пациенту постепенно возвращаются мышечные силы, однако следует учитывать, что интервалы приема и дозы строго индивидуальны.
Для усиления действия препаратов, лечащий врач, как правило, назначает Соли калия – один раз в сутки по одной ложке чайной. В процессе лечения больному полезно употреблять пищевые продукты, богатые калием: тыкву, орехи, чернослив, курагу, бананы, чечевицу, горох, фасоль, печеный картофель.
● В тяжелых случаях течения болезни назначают гормоны – Преднизолон с цитостатиками и иммуносупрессантами: Циклофосфан, циклоспорин, азатиоприн.
Следует отметить, что на территории Российской Федерации медикаменты, предназначенные для лечения миастении, вошли в федеральный льготный перечень и согласно рецепту врачу отпускаются бесплатно.
● К нашему счастью, современная медицина не стоит на месте, и в настоящее время разработаны новые методы лечения миастении. Самыми распространенными и эффективными являются Криофорез и Плазмаферез.
Методики направлены на очищение плазмы крови от токсических веществ, антител без аллергических реакций и риска вирусного заражения. Указанные выше методики лечения отличаются тем, что при криофорезе процедура протекает под влиянием низких температур, хотя при этом все полезные вещества крови сохраняются в первоначальном виде.
Предлагаем ознакомиться: Метформин при интенсификации лечения сахарного диабета второго типа
После непродолжительного курса лечения (от пяти до семи дней) наступает явное улучшение состояния – больной на ближайшие полгода-год забывает о миастении.
● Есть еще другой современный метод лечения миастении – каскадная фильтрация плазмы, при котором вся кровь пациента, проходя через нанофильтры, возвращается обратно в очищенном виде.
● Народные методы лечения миастении применяются в сочетании с консервативной терапией, описанной выше. В борьбе с мышечной слабостью наиболее эффективной признана Льнянка обыкновенная.
— заварите в течение одного часа чайную ложку травы в стакане кипятка, профильтруйте и принимайте по ложке столовой до трапезы три или четыре раза в сутки в течение трех недель подряд.
— залейте в термосе на ночь три ложки столовые травы хвоща полевого пол-литра кипятка; наутро профильтруйте настой и пейте по ⅓ стакана за полчаса до приема пищи трижды в сутки курсом в две недели; лечение можно продолжить через десятидневный перерыв.
● Чтобы наладить нормальное состояние поперечнополосатой мускулатуры весьма полезно потребление аскорбиновой кислоты (витамина C). Ее можете принимать как в виде аптечных препаратов (по 1-2 драже дважды в сутки), а также в составе овощей, ягод и фруктов. Наиболее богаты этим витамином черная смородина, редька черная, перец, капуста, шиповник, лимоны.
● Больному миастенией категорически запрещается принимать алкоголь и курить (даже в небольших дозах). Рекомендуется активный (подвижный) образ жизни без переутомления и перегрузки: гимнастика, скандинавская ходьба, работа на дачном участке, походы в лес за ягодами и грибами.
Нужно наладить полноценный сон – он должен продолжаться не менее 7-8 часов, причем до полуночи – 1-2 часа. Учеными доказано, что именно в это время организм освобождается от стрессов.
● Не перегреваться под солнцем, чтобы не нарушить работу и без того непредсказуемого иммунитета. Нельзя принимать горячие ванны и париться в бане, сауне.
Будьте здоровы, храни вас Бог.
При написании статьи были использованы материалы врача-невролога первой категории О. В. Антоновской
Диагностика
- опрос пациента и осмотр;
- анализ крови на антитела;
- анализ крови при помощи декремент-теста и прозериновой пробы. Пациенту вводят лекарственный препарат «Прозерин».
В случаях, когда состояние больного ухудшается, диагноз положительный;
- компьютерную томограмму вилочковой железы;
- электронейромиографию для проверки проведения импульса по нервам, возбудимости мышечных волокон.
Необходимо обратиться к врачу-неврологу. Первым делом врач проведет осмотр пациента, спросит о жалобах и других выявленных симптомах. При первичном осмотре пациента выявить миастению достаточно затруднительно, ведь ее симптомы схожи с симптомами многих других заболеваний. Поэтому проводится комплексное обследование.
Самый простой и самый ценный метод диагностики миастении – проведение прозериновой пробы. При выполнении данной пробы пациенту подкожно вводится раствор прозерина (0,05%, 1-2 мл), затем спустя 20-30 минут невролог повторно осматривает пациента, определяя реакцию организма на пробу. Прозерин блокирует холинэстеразу, повышенная активность которой приводит к нарушению нервно-мышечных соединений, поэтому симптомы миастении быстро отступают, а человек чувствует себя совершенно здоровым. Стоит отметить, что эффект от прозерина хотя и мощный, но кратковременный, поэтому для лечения он не используется, а вот для диагностики незаменим.
Также для диагностики проводят следующие исследования:
- Электромиография (декремент-тест) – регистрация биоэлектрических потенциалов в скелетных мышцах. Электромиографию целесообразно проводить дважды: сначала перед проведением прозериновой пробы, затем через 30-40 минут после нее, поскольку так можно выявить нарушение нервно-мышечной передачи.
- Электронейрография – исследование скорости импульсов, проходящих по нервам.
- Анализ крови на специфические антитела, иногда также требуется биохимический анализ крови.
- Генетические исследования – проводятся для выявления врожденной миастении.
- Компьютерная томография органов средостения – для исследования вилочковой железы на ее увеличение в объеме или наличие опухоли (тимомы).
Для диагностики миастении разработаны специальные пробы (тесты), которые позволяют неврологу выявить заболевание на начальных стадиях. Хотя такие тесты вы можете выполнить и самостоятельно в домашних условиях:
- Быстро открывать и закрывать рот в течение 40 секунд – в норме вы должны успеть сделать 100 циклов таких движений, а при мышечной слабости гораздо меньше.
- Нужно лечь на спину, чуть приподнять голову и держать ее на весу 1 минуту.
- Сделайте 20 приседаний с одинаковой амплитудой.
- Быстро сжимайте и разжимайте кисти – часто в связи с мышечной слабостью при миастении такое упражнение приводит к опущению век.
Дифференциальная диагностика проводится с заболеваниями со схожими симптомами: бульбарным синдромом, энцефалитом, менингитом, глиомой головного мозга, гемангиобластомой, синдромом Гийена-Барре и др.
Категорически противопоказаны препараты, содержащие интерферон.
Медикаментозное лечение миастении в обязательном порядке подразумевает прием солей калия, а также цитостатических и антихолинэстеразных препаратов, микофенолата мофетила, стероидов, глюкокортикостероидов.
- калимин;
- циклоспорин;
- селлсепт;
- преднизолон;
- азатиоприн и пр.
- антибиотики (макролиды, аминогликозиды, фторхинолоны);
- антипсихотические средства – нейролептики;
- противосудорожные препараты – карбамазепин, фенитоин;
- салуретики – фуросемид, гипотиазиды и пр.;
- препараты, воздействующие на сердечно-сосудистую систему – блокаторы кальциевых каналов и пр.;
- нервномышечные блокаторы и др.
- Чрезмерные физические нагрузки;
- Препараты магния (магнезия, панангин, аспаркам);
- Мочегонные препараты (лазикс, фуросемид), за исключением верошпирона;
- Курареподобные миорелаксанты, ГОМК, нейролептики и транквилизаторы, и седативные (успокоительные) препараты (кроме «Грандаксина», «Адаптола», брома, пустырника, валерианы, корвалола, валокордина);
- Антибиотики, токсичные к синапсу: аминогликозиды (гентамицин, стрептомицин, неомицин, канамицин, мономицин, тобрамицин, сизомицин, амикацин, дидезоксиканамицин-В, нетилмицин), фторхинолоны (эноксицин, норфлоксацин, ципрофлоксацин, офлоксацин, флероксацин, ломефлоксацин, спарфлоксацин), макролиды (доксициклин, эритромицин, тетрациклин, азитромицин);
- Антималярийные средства — хинины, хлорохинины;
- Уросептики — препараты налидиксовой кислоты (палин);
- Противосудорожные препараты — фенитоин, карбамазепин;
- Фторсодержащие кортикостероиды, производные хинина, D-пеницилламин;
- Антипсихотические средства — нейролептики — фенотиазиды, сульпирид, клозапин;
- Препараты, действующие на сердечно-сосудистую систему — В-адреноблокаторы (все, включая тимолол, бетоптик — селективный бета1-адреноблокатор — глазные капли). Альфа и бета-блокаторы — лабетолол;
- Нервно-мышечные блокаторы — миорелаксанты (реланиум), недеполяризирющие миорелаксанты (курареподобные препараты — тубокурарин, ардуан); деполяризирующие миорелаксанты (сукцинилхолин), центральные миорелаксанты (длительно действующие бензодиазепины, баклофен);
- Местные анестетики (лидокаин);
- Ботулотоксин (инъекции ботокса);
- Другие средства — альфа-интерферон, препараты магния — 9-магния сульфат, панангин, аспаркам), иод-содержащие радиоконтрастные вещества, мерказолил ( с осторожностью), статины.
В случае необходимости антибактериальной терапии:
- «Супракс 400», 1 таблетка 1 раз в сутки 5–7 дней, или, при необходимости, в/м «Цефтриаксон» по 1 гр. утром и 1 гр. вечером (не на лидокаине, разводить на воде для инъекций) 7–10 дней;
- «Сульперазон» в/м 2 гр 2 раза в день.
В соответствии с приказом Министерства здравоохранения и социального развития РФ от 18 сентября 2006г. №665 «об утверждении перечня лекарственных средств, отпускаемых по рецептам врача (фельдшера) при оказании дополнительной бесплатной мед. помощи отдельным категориям граждан, имеющим право на на получение государственной социальной помощи» больные миастенией обеспечиваются антихолинэстеразными лекарственными средствами, стероидными гормонами и цитостатическими иммуносупрессантами бесплатно.
Метипред, преднизолон, азатиоприн (имуран), циклофосфан микофенолата мофетил (селлсепт), циклоспорин (сандиммун), калимин (пиридостигмина бромид), нейромидин (ипидакрин), верошпирон (спиронолактон), оротат калия, иммуноглобулин человеческий нормальный 10% ГАМИМУН Н — все эти средства входят в федеральный льготный перечень медикаментов.
Перечень лекарственных средств, отпускаемых по рецепту врача при оказании дополнительной бесплатной мед. помощи отдельным категориям граждан, имеющим право на получение социальной помощи.
Приказ министерства здравоохранения и социального развития Российской Федерации (Минздравсоцразвития россии) от 28.09.2005г. № 601 г. Москва об утверждении перечня лекарственных средств. Зарегистрирован в Минюсте РФ 29.09.2005г. № 7052.
Вам всегда готовы помочь в Неврологическом центре им. Б.М. Гехта. Заболевания нервной системы и болевые синдромы – это не приговор!
Ординаторская: 7 (499) 187–85–92
Запись на приём к врачу
Обратный звонок из call-центра больницы
врачу
Иммунодепрессивная терапия
Для лечения миастении назначают иммунодепрессанты:
- Азатиоприн;
- Циклоспорин;
- Преднизолон.
Однако в процессе терапии возрастает риск появления инфекционных осложнений и развития злокачественных образований.
Азатиоприн — наиболее безопасный препарат. Он влияет на всасывание глюкокортикоидов и позволяет значительно снизить их дозу. Побочные эффекты лекарства приводят к его отмене. Пациент жалуется на головную боль, озноб, повышение температуры. У человека появляются симптомы нарушения функции печени.
Метотрексат — сильный иммунодепрессант, его применяют в малой дозе, т. к. лекарство обладает значительной токсичностью. Пациент испытывает дискомфорт в эпигастральной области, тошноту, рвоту. У многих людей возникает боль в области печени, изменяется активность ферментов, появляются признаки цирроза.
Лейковорин, назначаемый после терапии Метотрексатом, уменьшает его токсичность. Больному, страдающему миастенией, противопоказано лечение нейролептиками и транквилизаторами.
Не рекомендуется принимать антидепрессанты, ухудшающие состояние пациента, способствующие развитию миастенического синдрома как осложнения медикаментозной терапии.
Причины заболевания и механизм его развития
Распространённость данной патологии составляет 4 случая на 100 тыс. населения. Примечательно, что в молодом возрасте болезнь чаще поражает женщин и девочек-подростков, в пожилом возрасте и мужчины, и женщины заболевают с гендерной частотой 1:1.Причина, по которой развивается миастения гравис, ещё до конца не изучена. На сегодняшний день спровоцировать развитие болезни могут следующие факторы:
- Патология вилочковой железы или тимуса, а также других желез (надпочечников, гипофиза, щитовидной).
- Мутации в генах, кодирующих работу нервно-мышечных синапсов.
- Экзогенные причины (переохлаждение, частые стрессы, физическое перенапряжение, инфекции, аутоиммунные заболевания).
Более чем у 60% пациентов с выявленной миастенией наблюдается патология тимуса (вилочковой железы) – гиперплазия или тимома.
Основные симптомы болезни возникают из-за того, что рецепторы поперечно-полосатых мышц перестают связываться с ацетилхолином – медиатором, который продуцируют нервные окончания. Рецептор не получает «топливо», из-за чего мышечная активность отсутствует.
Это происходит из-за:
- выработки собственных антител к ацетилхолиновым рецепторам;
- недостаточной выработки ацетилхолина;
- чрезмерной активности фермента ацетилхолинэстеразы, которая разрушает медиатор.
При гиперплазии тимуса возникает избыточное выделение в кровь гормона тимина, который запускает каскад аутоиммунных реакций, приводящих к разрушению мышечных рецепторов из-за повышенной выработки холинэстеразы и антител.
Механизм развития болезни происходит на уровне нервно-мышечного синапса: блокируется импульс, проходящий от нейрона к миоциту – сокращения мышц не происходит. Чаще других поражаются мышцы век, туловища и конечностей, жевательные мышцы.
Кроме жалоб больного и сбора анамнеза, диагностика миастении включает в себя различные тесты, аппаратное обследование и анализы.
Электромиография помогает определить реакцию мышц на нагрузку, а КТ или МРТ выявляют отсутствие заболеваний, которые могли бы вызвать похожие симптомы. Ведь миастенический синдром наблюдается при энцефалите, менингите, раковых заболеваниях, ботулизме, тиреотоксикозе. Но отличия в этом случае от миастении в том, что редко поражаются лицевые мышцы, а при проведении электромиографии наблюдается не замедление, а увеличение потенциала мышц при повторной стимуляции.
Предлагаем ознакомиться Можно ли прижигать эрозию при впч
Следует также вовремя отличить миастению от мышечной дистрофии Дюшена, хотя симптомы у них разные. Мышечная дистрофия встречается в основном у мальчиков и начинается еще в детстве.
Чаще всего для постановки диагноза делают иммунологический тест для определения антител к ацетилхолину и проводят прозериновую пробу. Смысл ее в том, что после введения внутримышечно 1 мл препарата «Прозерина» состояние пациента через 30 минут значительно улучшается, а по прошествии 2-3 часов симптомы возвращаются.
Очень важным методом диагностики миастении являются различные пробы, позволяющие выявить степень слабости мышц, а также то, какие из них больше поражены. Так как утомляемость возрастает после повторяющихся движений, эффективными могут быть такие тесты:
- если попросить больного не менее 30 секунд смотреть в сторону или вверх, проявляется птоз и двоение в глазах;
- чтобы спровоцировать дизартрию и снижение силы голоса, нужно попросить пациента прочитать что-нибудь вслух;
- обнаружить слабость мышц шеи можно, если больной ляжет на спину и приподнимет голову, он не сможет удержать ее на весу более минуты;
- иногда при миастении проявляется феномен М. Волкер – многократно повторяющееся сжимание и разжимание кистей вызывает усиление птоза.
Электромиография помогает определить реакцию мышц на нагрузку
Почему возникает миастения?
При миастении нарушается передача импульсов между нервами и мышцами — в так называемых нервно-мышечных синапсах. По сути синапс представляет собой микроскопическую щель между нервным окончанием и мышцей. На конце нерва выделяется особое вещество — ацетилхолин. Он является медиатором, то есть переносчиком нервного импульса. На поверхности мышцы ацетилхолин взаимодействует с особыми рецепторами, это приводит к возбуждению и сокращению.
При миастении иммунная система по ошибке атакует рецепторы на поверхности мышц и нарушает их работу. Ацетилхолин не может полноценно проконтактировать с мышцей, в итоге она получает слабые импульсы и слабеет.
Считается, что образованию антител, направленных против ацетилхолиновых рецепторов, может способствовать тимус (вилочковая железа) — орган иммунной системы, в котором созревают T-лимфоциты. В норме тимус активен у детей, а у взрослых он постепенно атрофируется — у пожилых людей на его месте можно обнаружить лишь жировую ткань. Но у больных миастенией тимус зачастую аномально увеличен, иногда в нем обнаруживаются доброкачественные новообразования — тимомы.
Помимо рецептора ацетилхолина, антитела при миастении могут атаковать другие молекулы, играющие роль в передаче нервно-мышечных импульсов.
Редко встречается врожденная форма миастении — так называемый врожденный миастенический синдром. Он связан с дефектами в генах, которые кодируют белки, необходимые для передачи нервно-мышечного импульса. Распространенность этой формы заболевания неизвестна. В литературе описано примерно 600 семей, в которых появлялись на свет больные дети.
Некоторые факторы ухудшают течение миастении:
- Повышенные нагрузки.
- Частые болезни и стрессы.
- Прием некоторых лекарственных препаратов.
Миастения представляет собой хроническое нервно-мышечное заболевание. Основное проявление – это постоянная утомляемость поперечно-полосатых мышц. До сих пор до конца неизвестны причины заболевания, но считается, что большую роль играют гормональные нарушения и аутоиммунные процессы, которые связаны с патологией вилочковой железы.
Чаще всего при миастении поражаются мышцы, осуществляющие движения лица и глаз, а также мышцы, отвечающие за речь и гортань. Первыми признаками являются глазодвигательные нарушения (косоглазие или постоянное двоение), слабость скелетной мускулатуры. Голос становится хриплым и тихим при поражении мышцы гортани.
Противозачаточные при миастении
Миастения – довольно опасное заболевание, которое в отсутствие лечения может приводить к тяжелым состояниям и иметь нерадужные прогнозы. При этом медицина не стоит на месте и ежедневно на рынке появляются все более эффективные лекарственные препараты для борьбы с патологией. В Юсуповской больнице работают ведущие доктора России, которые для каждого пациента разрабатывают индивидуальную схему лечения. На приеме у специалиста можно проконсультироваться касательно любых нюансов, связанных с миастенией.
Многих девушек интересует, можно ли при данном диагнозе принимать противозачаточные средства. На данный вопрос нет однозначного ответа, доктора определяют противопоказания для каждой пациентки индивидуально.
Доктора Юсуповской больницы в мельчайших подробностях разъясняют своим пациентам, какие действия и препараты противопоказаны при диагнозе миастения, а какие можно применять без опасений для здоровья. Во избежание обострений пациент должен понимать, каким образом он сам может усугубить течение болезни и невольно навредить себе.
Ни в коем случае при диагностике миастении нельзя впадать в депрессию. Медицина развивается с каждым днем, современные препараты позволяют пациентам вести свой привычный полноценный образ жизни. Главное, чтобы курс терапии определял опытный врач, владеющий знаниями о современных достижениях медицины и применяющий их на практике.
В Юсуповской больнице штат докторов состоит из профессионалов высокого уровня, что позволяет поставить на ноги даже тех пациентов, от которых отказались в других клиниках.
Записаться на прием можно по телефону Юсуповской больницы.
Терапия глюкокортикоидами
Преднизолон увеличивает число холинергических рецепторов. После его приема сила мышц возрастает. Во избежание определенного риска на ранних стадиях болезни терапию проводят в условиях стационара. Пациенту дополнительно назначают прием антихолинэстеразных препаратов. Лечение глюкокортикоидами проводится длительно. Большой популярностью пользуется прерывистый метод, когда пациент принимает увеличенную дозу лекарства в течение нескольких часов. Во время лечения могут появиться побочные эффекты:
- повышение артериального давления;
- язва желудка.
Азатиоприн применяют у пациентов с миастенией, плохо поддающейся лечению Преднизолоном. Дексаметазон рекомендует врач, учитывая состояние больного, т. к. препарат в 10 раз активнее других глюкокортикоидов. Однако он непригоден для проведения циркадной терапии, т. к. ухудшает состояние пациента.
Лечение глюкокортикоидами предусматривает прием ощелачивающих препаратов: больному назначают Фосфалюгель или Ранитидин. Для предупреждения развития сахарного диабета пациент должен соблюдать специальную диету. Ограничивают употребление пищи, содержащей большое количество углеводов. Регулярно проводят забор крови для определения уровня глюкозы.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Винниченко А.Г., Живолуп Е.Г., Щербаков Ю.М. и др. Инструментальные методы диагностики новообразований вилочковой железы: Метод, рекомендации МЗ СССР. Харьков, 1976. — С. 25.
- Гехт Б.М. О клинических вариантах и нозологическом единстве миастении. // В кн.: Миастенические расстройства.- Л.,1965. С 147-155.
- Зайцев В.Т., Нечитайло П.Е., Журов Ю.Э., Климова Е.М. Изменения иммунореактивности у больных генерализованной миастенией после тимэктомии // Клин. хир. 1988. — № 12. — С. 25-27.
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Винниченко А.Г., Живолуп Е.Г., Щербаков Ю.М. и др. Инструментальные методы диагностики новообразований вилочковой железы: Метод, рекомендации МЗ СССР. Харьков, 1976. – С. 25.
- Гехт Б.М. О клинических вариантах и нозологическом единстве миастении. // В кн.: Миастенические расстройства.- Л.,1965. С 147-155.
- Зайцев В.Т., Нечитайло П.Е., Журов Ю.Э., Климова Е.М. Изменения иммунореактивности у больных генерализованной миастенией после тимэктомии // Клин. хир. 1988. – № 12. – С. 25-27.
Классификация
Классификация проводится по принципу основных симптомов миастении и их локализации, а также по критерию врожденности либо возраста манифестации.
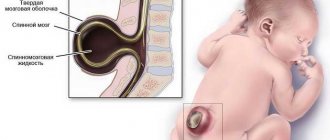
Врожденная форма встречается достаточно редко, как правило, носит генетически-наследуемый характер, у большинства пациентов с таким типом заболевания обнаруживаются близкие родственники, также страдавшие от этого заболевания.
Врожденная форма почти всегда оказывается летальной, потому что такие младенцы неспособны самостоятельно дышать.
Гораздо чаще первые симптомы миастении начинают проявляться в возрасте 13-15 лет либо от 30 до сорока. Статистически доказано, что женщины чаще страдают от болезни, чем мужчины. Врожденная миастения почти всегда передается от матери ребенку.
Затрагивает дыхательные, жевательные, мимические мышцы. Пациент не может пережевывать пищу, затрудняется дыхание. Бульбарная миастения, особенно если она прогрессирует, опасна для жизни за счет возникновения параличей и парезов дыхательной системы. Еще один характерный признак: человек не может говорить либо разговаривает очень тихо из-за невозможности полноценно задействовать голосовые связки.
Глазная миастения
Глазная миастенияВ первую очередь, затрагивает зрительную мускулатуру. Внешне проявляется птозом: опущением одного или обоих век. Человек испытывает трудности с концентрацией зрения, быстро утомляется при зрительной активности. Зачастую именно с глаз начинается симптоматика, впоследствии затрагивающая и другие мышечные структуры.
Начинается как бульбарная миастения или в виде глазной формы, но постепенно под влияние патологического процесса попадают все мышцы. Больной испытывает трудности с любой физической активностью, дыханием, глотанием. Эта форма не всегда протекает в тяжелой форме, особенно с учетом терапии.
https://www.youtube.com/watch?v=editor
Выделяют как отдельный подтип заболевания. Симптоматика не нарастает постоянно, а развивается в течение короткого периода времени. Бульбарные параличи особенно опасны в виде криза, поскольку человек может задохнуться из-за пареза дыхательной мускулатуры.
Современная терапия позволяет полностью убрать все клинические признаки. Реже всего появляется злокачественная миастения, которая не реагирует на терапию и в течение короткого периода времени заканчивается летальным исходом.
Миастенический криз
Миастения — это заболевание хроническое, оно постоянно прогрессирует. Если больной не получает правильного лечения, его состояние ухудшается. Тяжелая форма болезни может сопровождаться наступлением миастенического криза. Он характеризуется тем, что больной испытывает резкую слабость мышц, отвечающих за глотание и движение диафрагмы.
При передозировке антихолинэстеразных препаратов может наступить холинергический криз. Он выражается в замедлении сердцебиения, слюнотечении, судорогах, усилении перистальтики кишечника. Это состояние тоже угрожает жизни пациента, поэтому ему нужна медицинская помощь. Антихолинестеразный препарат необходимо отменить, а внутримышечно ввести его антитод – раствор «Атропина».
Прогноз
Миастения – это сложное заболевание, поэтому прогнозировать его лечение довольно тяжело. Успех зависит от многих факторов: особенностей протекания заболевания, времени начала, формы, возраста больного и т.д. Сложнее всего лечению поддается генерализированная миастения. При строгом соблюдении всех рекомендаций лечащего врача удается добиться хороших результатов. Состояние больного значительно улучшается, увеличивается время ремиссии.
Миастения относится к хроническим недугам, поэтому больным приходится принимать медикаменты всю свою жизнь. Немаловажное значение имеет своевременное обследование. Это позволяет приостановить развитие болезни, предупредить прогрессирование и появление криза.
Лечение миастении симптоматическое и полностью излечиться нельзя.
Женщины, страдающие миастенией, могут забеременеть и родить малыша природным путем. Однако некоторым роженицам может быть предложен вариант кесарева сечения. Это зависит от индивидуальных особенностей организма, протекания беременности и миастении.
Общие сведения. Миастения– что это за болезнь?
Миастения – это болезнь, поражающая мышцы и нервы. Главной характерной особенностью данного состояния является мышечная слабость. Миастению еще называют астеническим бульбарным параличом. В первую очередь при данном заболевании поражаются мышц лица, глаз, губ, языка, шеи, глотки. Однако процесс поражения может настигнуть любую мышцу тела.
Развивается данный недуг из-за затруднения передачи от нервов сигнала, который должен приводить мышцы в движение. Возникает патология вследствие нарушения в организме обмена ацетилхолина. Если рассматривать организм человека в общем, то он представляет достаточно сложный электрохимический механизм, который двигается с помощью работы мышц.
Предлагаем ознакомиться Медовая маска от морщин на лбу
Так, работу конечностей человека обеспечивает скелетная мускулатура, деятельность внутренних органов и сосудов — гладкая мускулатура. Для мышц скелетной мускулатуры сигналы передаются через двигательные нервы. Электрический импульс в месте, где нерв присоединен к мышце, передается с помощью ацетилхолина – особенного химического вещества.
Ацетилхолин попадает из нерва в щель между нервом и мышцей, вследствие чего происходит электрический разряд, который обеспечивает сокращение мышцы. В случае проявления миастении в организме происходят изменения в системе синтеза и выброса данного химического вещества. Вследствие этого следующий импульс каждый раз сложнее подходит к мышце, поэтому производить движения человеку становится труднее. Позже движения мышцы прекращаются полностью. Подобное состояние принято называть синдромом патологической мышечной утомляемости.
Миастения разнообразна в своих проявлениях. По течению заболевания различают:
- миастенические эпизоды (симптомы возникают крайне редко, миастения может проявиться и вовсе один раз в жизни и потом никак себя не проявлять);
- миастеническое состояние (болезнь проявилась, но не прогрессирует);
- прогрессирующая форма (состояние больного без терапии медленно, но постоянно ухудшается);
- злокачественная форма (стремительное развитие болезни).
Прогрессирующая и злокачественная формы очень опасны, потому что могут развиться серьезные нарушения дыхания, что угрожает жизни.
Группа риска
Б. Протасов: — Миастения распространена среди молодых людей – от 20 до 40 лет. Значительно чаще болеют женщины. Официально соотношение 3:1, но очень вероятно, что первая цифра выше.
Миастения – аутоиммунное заболевание, вызванное нарушениями иммунитета, при которых он неправильно реагирует на собственные ткани. Механизм запускают «спящие» гены. Привести к их активизации могут стрессы, ОРВИ, которые провоцируют нарушения иммунной системы. Та, в свою очередь, ведет к образованию антител против собственных клеток организма.
Статья по теме
Электростимуляция мышц — в чем суть такого лечения?
И. Михалев: — Думаю, причина преобладания миастении среди женщин – в своеобразии их иммунитета. Возраст, в котором начинается заболевание, – детородный. А беременность служит провоцирующим фактором аутоиммунных заболеваний, ведь во время нее происходят гормональные и иммунные изменения в организме.
Лечение миастении
- «Афлубин»: по 25 капель (растворив в 1 столовой ложке воды) каждые 3–4 часа, в течение 2–3 дней, пока не прекратятся проявления ОРВИ;
- «Кагоцел», «Арбидол», «Ремантадин», «Оциллокоцинум», «Терафлю», «Тамифлю».
Главная задача лечения миастении – это увеличить количество ацетилхолина. Синтезировать этот компонент довольно сложно, поэтому в лечении используются препараты, предотвращающие его разрушение. С этой целью в неврологии применяются медикаменты, содержащие неостигмин.
Если заболевание быстро прогрессирует, назначаются медикаменты, которые блокируют иммунный ответ, в этом заключается лечение в таком случае.
При выборе препаратов нужно учитывать, что миастеникам противопоказаны медикаменты с содержанием фтора. Людям старше 70 лет удаляют вилочковую железу. Кроме этого, подбираются препараты для блокирования отдельных симптомов – подергивания века, остановки слюнотечения и т.д.
https://www.youtube.com/watch?v=https:5aGR37B5GIc
Улучшить состояние больного помогает «пульсотерапия». Такое лечение предполагает употребление гормональных препаратов. Сначала выписывается большая доза искусственных гормонов, но постепенно она снижается и сводится на «нет». Если случился миастенически криз, может понадобиться госпитализация. Больным в таком состоянии назначают плазмофероз и вентиляцию легких для лечения симптомов.
Относительно новый метод лечения миастении – криофероз. Лечение предполагает использование низких температур, которые помогают избавить кровь от вредных компонентов. Полезные вещества, содержащиеся в плазме, возвращаются в кровь больного. Метод является безопасным, поскольку отсутствует вероятность передачи инфекции и появления аллергической реакции. Криофероз улучшает общее состояние больного. Спустя 5-6 процедур устанавливается хороший стойкий результат.
Часто при лечении врачи назначают Калимин — антихолинэстеразное средство, так же известен, как Местинон, Пиридостигмин. Как и при любом аутоиммунном заболевании назначают кортикостероиды, в частности Преднизолон для лечения.
Комплекс терапевтических мер
Основной целью, преследуемой при лечении миастении является увеличение показателей ацетилхолина в нервно-мышечных синапсах.
Потому как достичь этого путем стимуляции естественного синтеза весьма затруднительно, рациональнее предотвратить разрушение данного вещества в тканях. Больному назначают медикаментозные препараты, обладающие мягким действием.
Чаще применяется Пиридостигмин и Оксазил длительными курсами. Если терапия не приносит должного эффекта, специалист может порекомендовать дополнительное использование препаратов, предотвращающих реакцию иммунной системы на поступающие в организм вещества.
С этой целью назначают глюкокортикоиды или иммунодепрессанты. Избегать следует лекарственных средств с наличием фтора в составе, потому как их действие на организм больного может оказаться крайне нежелательным.
Лечение пациентов возрастной категории от 70 лет преимущественно хирургическое – вилочковая железа полностью удаляется.
Однако, методы лечения миастении во многом зависят от степени прогрессирования недуга.
Начало…
На начальном этапе хорошие результаты показывает медикаментозная терапия с использованием Калимина или иных препаратов на основе калия:
- Калимина 60Н (таблетки) – три раза в день с промежутками времени между приемами от 6 часов и более;
- Хлористого калия, назначаемого в объеме 1 гр, три раза в день;
- Калия-нормина в объеме одной таблетки три раза в день.
В случае прогресса симптоматики
Прогрессирование болезни, наличие бульбарных нарушений и неэффективность медикаментозного лечения могут стать причиной необходимости назначения глюкокортикоидов. Чаще всего это Преднизолон дозировке в 1мг/1 кг веса пациента.
Инъекции совершают один раз в сутки – утром. Частота приема: сутки через сутки.
Крайние меры
В запущенных случаях или при неэффективности медикаментозной терапии, либо при наличие иных показаний проводят хирургическое лечение – удаление вилочковой железы.
Эффект от операции развивается не сразу, а в течении 1-1,5 лет. Хирургическое вмешательство проводят и на начальных этапах, в зависимости от индивидуальных особенностей организма и прогноза.
Медикаментозная терапия должна проводиться исключительно под контролем опытного невролога и других специалистов, в числе которых также числится эндокринолог. Необходим тщательный контроль за уровнем сахара в крови больного, который может измениться под воздействием лекарств.
Описание клинической картины (фото)
Симптомы миастении обычно приводят к серьезным физическим ограничениям у больных людей.
Постепенно клиническая картина проявляется все более выражено. Через время жалобы усиливаются даже после малейшей физической нагрузки.
Основные признаки заболевания – это общая слабость мышц и повышенная утомляемость. Такие проявления отмечаются, как у детей, так и у взрослых (смотрите фото ниже).
У малышей также наблюдаются следующие жалобы:
- чрезмерно низкая подвижность;
- проявление слабости;
- отсутствие аппетита и даже невозможность нарушения сосания молочных желез, в результате чего многие дети страдают истощением;
- атрофия мышц, которая наблюдается визуально.
У молодых людей вначале отмечается наличие нарастающей усталости. К утомляемости приводят даже простые движения, в том числе ходьба и движения руками. Из-за патологии мышц происходят серьезные изменения походки, обусловленные необходимостью приспособиться к ослаблению мышечной активности. Вскоре изменяется выражение лица, что сказывается на глазах и веках, мимики.
Интересуясь, что это за заболевание, связанное с мышцами, следует отметить дополнительные проблемы диагностирования у пожилых людей. Многие жалобы могут быть объяснены возрастными изменениями, в результате чего патология остается не выявленной до резкого ухудшения состояния здоровья.
У пожилых людей диагноз обычно ставится только после проявления серьезной симптоматики:
- ослабление общего тонуса мышц всего организма;
- отсутствие возможности четко сфокусировать глаз;
- появление чувства тяжести в веках;
- ослабление глотательного рефлекса;
- уменьшение звонкости голоса;
- нарушение дыхания, которое становится затрудненным и излишне частым;
- физическое истощение;
- развитие пневмонии аспирационной формы.
Несмотря на степень проявления клинической картины, отмечается необходимость своевременной постановки точного диагноза. В противном случае миастения приводит к необратимым последствиям и инвалидности.
Народные средства
https://www.youtube.com/watch?v=ytcopyrightru
Наряду с медикаментозной терапией, возможно лечение миастении в домашних условиях народными средствами с целью ускорения выздоровления и облегчения состояния. Однако, любые народные методы лечения должны согласовываться с наблюдающим специалистом.
Эффективные средства:
- Овес. Зерна тщательно промывают, заливают водой в объеме 0,5 л. Далее емкость помещают на огонь, состав доводят до кипения, и пропаривают в течении не менее получаса. Далее, для приготовления настоя следует выждать еще 2 часа, сняв овес с огня. Полученный отвар принимают за час до еды, не реже 4 раз в сутки. Продолжительность терапии – 3 месяца с перерывом на 1 месяц и еще один курсовым приемом.
- Репчатый лук. Продукт в объеме 200 грамм (очищенный) смешивают с 200 граммами сахара и заливают водой в объеме 0,5 литра. Состав помещают на медленный огонь и варят в течении 1,5 часа. Далее массу остужают, добавляют две столовые ложки меда и принимают по две чайные ложки три раза в день.
- Чеснок в количестве трех головок измельчают и смешивают с четырьмя лимонами, литром меда и льняным маслом (200 гр.). Все ингредиенты нужно тщательно перемешать и принимать ежедневно по одной чайной ложке три раза в день.
Миастения лечение народными средствами | Портал о народной медицине
Миастения: симптомы, причины, лечение.
Миастения
Лечение народными средствами
Механизм болезни проявляется не сам по себе, а в определенных случаях: например, после длительной беседы или тяжелой физической работы. Здравствуйте, уважаемые читатели и гости медицинского блога « Рецепты народной медицины »!
● Миастения является генетическим заболеванием, хотя и недостаточно изучено на генном уровне. Как показали многочисленные клинические исследования, главным крючком недуга обычно являются нарушения иммунной системы, перенесенные вирусные инфекции, стрессы.
В человеческом организме присутствует вещество под названием ацетилхолин, которое служит посредником, передающим нервный импульс от нерва к мышце.
● При миастении иммунная система дает явный сбой и вырабатывает антитела против указанного выше доброго посредника. В настоящее время в традиционной медицине рассматривается и наследственная передача болезни, но в достаточной мере она также не доказана.
Для усиления действия препаратов, лечащий врач, как правило, назначает соли калия – один раз в сутки по одной ложке чайной. В процессе лечения больному полезно употреблять пищевые продукты, богатые калием: тыкву , орехи , чернослив, курагу, бананы, чечевицу, горох, фасоль, печеный картофель.
● Народные методы лечения миастении применяются в сочетании с консервативной терапией, описанной выше. В борьбе с мышечной слабостью наиболее эффективной признана льнянка обыкновенная.
Какие признаки не характерны для миастении
Для определения заболевания нужно знать, что миастения симптомы имеет довольно симметричные. Для нее не характерно поражение мышц, например, одной руки или одной ноги. Правда, опущение одного века – это часто встречающееся проявление данной болезни.
А вот головные боли, головокружения, проблемы с мочеиспусканием, онемения рук или ног, а также боли в мышцах конечностей не имеют к признакам миастении никакого отношения.
При описываемой патологии, кстати, дистальные отделы мышц (кисти рук, стопы ног) сохраняют свою силу, а больному трудно, например, поднимать и удерживать в такой позе руки, подниматься с корточек или идти по ступенькам.
Правила поведения при миастении
Если диагноз поставлен вовремя, и больной выполняет все предписания врача, его работоспособность и образ жизни почти не меняются. Лечение миастении заключается в постоянном приеме специальных препаратов и соблюдении некоторых правил.
https://www.youtube.com/watch?v=upload
Запрещено таким больным загорать, выполнять тяжелую физическую работу и пить лекарственные препараты без рекомендации врача. Пациенты обязательно должны знать, какие противопоказания при миастении есть для приема лекарств. Многие препараты могут вызвать осложнение течения заболевания или развитие миастенического криза. Это такие лекарства:
- все препараты магния и лития;
- миорелаксанты, особенно курареподобные;
- транквилизаторы, нейролептики, барбитураты и бензодиазепины;
- многие антибиотики, например, «Неомицин», «Гентамицин», «Норфлоксацин», «Пенициллин», «Тетрациклин» и другие;
- все мочегонные препараты, кроме «Верошпирона»;
- «Лидокаин», «Хинин», оральные контрацептивы, антациды, некоторые гормоны.