Анатомическое строение сосудисто-нервного пучка шеи.
В статье будет рассказано, что такое возвратный нерв, какова его функция, признаки его повреждения и заболевания, сопровождающиеся его дисфункцией.
Гортанный нерв играет важную роль в жизни каждого человека, так как иннервирует мышцы гортани, участвуя тем самым в звукообразовании. Далее рассмотрим его особенности.
Характеристика болезни
При развитии такой патологии, как невралгия верхнего гортанного нерва, пациент жалуется на одностороннюю боль, локализующуюся в горле. По мере прогрессирования неприятные ощущения начинают иррадировать в ушную область и вдоль нижней челюсти.
Преимущественно приступы беспокоят во время еды либо при акте глотания, и провоцируют кашель и недомогание всего организма. Болевая точка у пациента прощупывается на боковой поверхности шеи выше хряща щитовидки.
Активное развитие такого неврита заканчивается тем, что полностью исчезает либо снижается рефлекс глотания и нарушается чувствительность надгортанника. Кроме этого, возникают проблемы с подвижностью пораженной части гортани, и дополняется такое патологическое состояние сужением голосовой щели.
Расположение
Нерв называется «возвратным», потому что он иннервирует мышцы гортани, проходя по сложной возвратной траектории: отходит от блуждающего нерва , который спускается из черепа в грудную клетку , и поднимается обратно к гортани.
У человека левый гортанный нерв отходит от блуждающего нерва на уровне его пересечения с дугой аорты латеральнее артериальной связки. Он огибает дугу аорты сзади, и поднимается спереди от неё в борозде между трахеей и выступающим из-под неё пищеводом.
Правый гортанный нерв отходит от блуждающего нерва на уровне его пересечения с подключичной артерией , огибает её сзади и поднимается спереди от неё по боковой поверхности трахеи.
От гортанных нервов отходят следующие ветви: нижние шейные сердечные нервы; трахеальные ветви (иннервируют слизистую оболочку, железы и гладкие мышцы трахеи); пищеводные ветви (иннервируют слизистую оболочку, железы и поперечнополосатую мускулатуру верхнего отдела пищевода).
Особенности клинических проявлений
Проблеме невралгии верхнего гортанного нерва в последние годы особое внимание уделяют многие специалисты. До сих пор не удалось выяснить основную причину, которая может провоцировать ее развитие.
- Владимир Олегович Афанасьев
- 24 мая 2020 г.
Врачи выделяют определенные факторы, наличие которых может вызывать возникновение патологии:
- возраст пациента старше 40 лет;
- медикаментозная терапия отдельными препаратами на протяжении длительного времени;
- токсическое воздействие на организм бактерий и тяжелых металлов;
- редкое посещение стоматолога;
- частое переохлаждение организма.
Нередко невралгия верхнего гортанного нерва развивается при наличии в организме человека следующих заболеваний:
- отиты и синуситы хронического характера;
- различные виды аллергических реакций;
- нарушение работы сердечно-сосудистой системы;
- сифилис;
- туберкулез;
- ВИЧ.
Часто развитие невралгии происходит при недостаточном поступлении в организм человека витаминов группы В. В редких ситуациях причиной спазм в области челюсти и горла становятся психические нарушения у человека.
Ощущение кома в горле может быть спровоцировано следующими факторами:
- Постоянный воспалительный процесс в глотке и горле, например, ларингит, ангина, фарингит, вызванные бактериальной или вирусной инфекцией.
- Поражение центральной нервной системы вследствие заражения, и как следствие, возникновения менингита.
- Злокачественные и доброкачественные опухоли головного мозга.
- Параличи различного происхождения.
- Остеохондроз позвоночника, особенно если поражен шейный отдел.
- Возникать неприятные ощущения могут при бесконтрольном приеме некоторых лекарственных средств.
- Если человек длительное время работал на вредном производстве. Чаще всего это металлообрабатывающие и фармацевтические предприятия.
- Наличие вредных привычек, таких, как бесконтрольное употребление спиртных напитков, курение и наркомания.
- Постоянный стресс, наличие невротических и депрессивных состояний.
При наличии даже одного из вышеперечисленных факторов велик риск развития патологии. Важно помнить, что изначальный дискомфорт может быть вызван инфекционными заболеваниями. Если же к нему впоследствии присоединяется стресс, т следует говорить о психологических причинах развития данного состояния.
Симптомы кома в горле могут отличаться, их существует большое количество в зависимости от первопричины, их спровоцировавшей. Но заболеванию, появившемуся вследствие невротических расстройств, применимы только три типа таких проявлений:
- Потеря чувствительности гортани. Больной ощущает онемение горла, а в тяжелых случаях такое состояние затрагивает шею и плечи. Нередко возникает после того, как больной перенес сильную истерику.
- Спазм горла такой силы, что это приводит к возникновению удушья. Человеку тяжело не только говорить, но и дышать, прием пищи или питья становится невозможен. Обычно появляется как реакция организма на сильный стресс.
- Ощущение постоянного кома в горле возникает у людей с неустойчивой нервной системой, которые постоянно находятся в тревоге и малейший стресс выбивает их из колеи.
Все вышеописанные проявления могут возникать как периодически, так и постоянно. Все зависит от уровня стресса и силы невротического расстройства у больного. Если подобные симптомы повторяются на регулярной основе, их природа не ясна, они вызывают серьезный дискомфорт и человек понимает, что не справится с ними самостоятельно, следует как можно скорее обратиться к врачу.
Левосторонняя локализация невралгии языкоглоточного нерва зарегистрирована в 3,5 раза чаще, чем правосторонняя, в то время как при невралгии тройничного нерва чаще встречается правосторонняя. У 77% больных невралгия дебютирует в возрасте от 20 до 59 лет и только у 23% в более позднем возрасте. Заболевание примерно в 2 раза чаще встречается у женщин, чем у мужчин. Длительность заболевания составляет от 1 года до 20 лет.
Симптомы невралгии языкоглоточного нерва сходны с таковыми при тригеминальной невралгии и характеризуются болевыми приступами и возникновением курковых зон. Ведущим клиническим проявлением служат кратковременные пароксизмальные боли. Их продолжение может не превышать 1—2 мин, но чаще они длятся не больше 20 с. Больные характеризуют боли как жгучие, простреливающие, напоминающие удар током. Интенсивность их различна — от умеренной до нестерпимой.
Большинство больных, сообщая о начале заболевания, отмечает, что приступы возникают внезапно среди полного здоровья. Значительно реже появляются предвестники болезни в виде различных локальных парестезии, обычно за несколько недель и даже месяцев до развития заболевания.
Чаще всего приступы провоцируются разговором, приемом пищи, смехом, зеванием, движением головы, изменением положения туловища. Как и при тригеминальной невралгии, приступы чаще возникают в утренние часы, после ночного сна, реже — в другое время суток. Количество приступов за сутки — от нескольких до бессчетных (невралгический статус). В этом периоде больные не могут не только разговаривать и принимать пищу, но даже проглотить слюну.
Вынужденные сидеть или стоять, наклоня голову в пораженную сторону, они при возникновении приступа прижимают или сильно растирают рукой околоушно-челюстную или позадичелюстную область на стороне болевого синдрома. Часто истощенные от голода, в тяжелой депрессии больные со страхом ожидают очередного болевого приступа. Увеличение суточного числа болевых приступов, как и длительность обострения, свидетельствует о прогредиентности заболевания.
Первичная локализация болей чаще всего соответствует корню языка, глотке, нёбным миндалинам, реже находится на боковой поверхности шеи, за углом нижней челюсти (в позадинижнечелюстной и поднижнечелюстной областях или впереди козелка уха). Нередко имеются два очага болей.
Курковые зоны являются одним из наиболее характерных признаков языкоглоточной невралгии и встречаются у большинства больных. Наиболее типично их расположение в области миндалин, корня языка, нередки их сочетания; реже они наблюдаются на других участках, например, в козелке уха.
Появление курковой зоны на коже подбородка, слизистой оболочке нижней губы, передних 2/3 языка, т.е. за пределами иннервации 9-й пары, отмечается у больных с сочетанной формой невралгии языкоглоточного и тройничного нервов. Нередко наблюдается также смена места первоначальной локализации болей и курковых зон в различные периоды заболевания и при его обострениях.
Зоны иррадиации болей, несмотря на некоторые различия, достаточно определенны. Чаще всего боли распространяются в глубину уха, глотку и относительно редко в корень языка, кпереди козелка и в боковые отделы шеи.
В период между болевыми пароксизмами в ходе заболевания появляются несильные ноющие боли, а также ощущения жжения, покалывания, пощипывания, наличия инородного тела в области глотки, корня языка или нёбной дужки.
Болевые ощущения и парестезии, сохраняясь довольно долго после окончания острого периода, усиливаются при физических и эмоциональных нагрузках, изменениях метеорологических условий, переохлаждении и т.д.
Чаще всего повреждение возвратного нерва (нейропатический парез гортани) диагностируется с левой стороны после перенесенных хирургических манипуляций на щитовидной железе, органах дыхательной системы, магистральных сосудах, при вирусных, инфекционных заболеваниях, аневризме сосудов и онкологических опухолях горла, легких.
Причинами также могут быть механические травмы, лимфаденит, диффузный зоб, токсический неврит, дифтерия, туберкулез и сахарный диабет. Левосторонне поражение объясняется анатомическими особенностями расположения нервных окончаний, которые травмируются в ходе хирургического вмешательства. Встречается врожденный паралич голосовых связок у детей.
При неврите возвратного нерва происходит воспаление нервных окончаний на фоне перенесенных вирусных или инфекционных заболеваний. Причиной может быть химическое отравление, сахарный диабет, дефицит калия и кальция в организме, тиреотоксикоз.
Центральный парез возвратного гортанного нерва возникает при поражении стволовых клеток головного мозга, вызванном раковыми опухолями, атеросклеротическим поражением сосудов, ботулизмом, нейросифилисом, полиомиелитом, кровоизлиянием, инсультом, тяжелой травмой черепа. При корковом нейропатическом парезе наблюдается двустороннее поражение возвратного нерва.
Во время проведения хирургической операции в области гортани возвратный гортанный нерв может быть поврежден каким-либо инструментом, чрезмерным давлением салфеткой, сдавливанием шовного материала, образовавшейся гематомой, экссудатом. Может возникать реакция на дезинфицирующие растворы или анестетики.
К основным симптомам повреждения возвратного нерва относится:
- трудности во время произношения звуков: осиплость голоса, понижение тембра;
- дисфагия – затруднения при проглатывании пищи;
- свистящее, шумное вдыхание воздуха;
- потеря голоса;
- удушье при двустороннем поражении нервов;
- одышка;
- нарушение подвижности языка, чувствительности мягкого неба;
- онемение надгортанника, пища попадает в гортань;
- тахикардия, повышение артериального давления;
- при двустороннем парезе шумное дыхание;
- кашель с забрасыванием желудочного сока в гортань;
- дыхательные расстройства.
Оперативное вмешательство на обеих долях щитовидной железы может привести к двустороннему парезу возвратного нерва. При этом происходит паралич голосовых связок, человек не может самостоятельно дышать. В таких случаях требуется наложение трахеостомы – это искусственное отверстие на шее.
При двустороннем парезе возвратного нерва больном постоянно находится в сидячем положении, кожные покровы бледные, синюшные, пальцы рук и ног холодные, человек испытывает чувство страха. Любая физическая активность приводит к ухудшению состояния. Спустя 2–3 дня голосовые связки занимают промежуточное положение, образуя щель, нормализуется дыхание, но во время любого движения возвращаются симптомы гипоксии.
Кашель, постоянное травмирование слизистых оболочек гортани приводит к развитию воспалительных заболеваний: ларингита, трахеита, аспирационной пневмонии.
Невралгия верхнего гортанного нерва
Болезни
В переводе с греческого языка термин «невралгия» означает «боль в нерве». Это довольно распространенный воспалительный процесс, который беспокоит приблизительно 5 % всего населения планеты. Развивается невралгия, как правило, в нервах, расположенных в узких отверстиях и каналах.
Женщины подвержены этому заболеванию в большей степени, чем мужчины. Крайне редко этот диагноз ставится детям. Невралгия, если она возникла в верхнем гортанном нерве, проявляется в виде болезненных ощущений, локализующихся в нижней челюсти и гортани.
Этиология этой патологии до конца не изучена, но специалисты выделяют ряд факторов, провоцирующих развитие характерных симптомов недуга.
Симптомы невралгии верхнего гортанного нерва
Заболевание носит цикличный характер. То есть приступы чередуются с периодами ремиссии. Явные симптомы, которыми сопровождается невралгия верхнего гортанного нерва — это вспышки жгучей боли. Длительность спазмов приблизительно варьируется от нескольких секунд до пары минут. Для приступов невралгии характерны такие особенности:
- резкие, жгучие боли в области гортани и углов нижней челюсти;
- ларингоспазм (сужение просвета ых связок);
- иррадиация боли в область груди, глазницы, уха, ключицы;
- спазмы усиливаются при поворотах и наклонах головы;
- приступ общей слабости.
Также указать на то, что развивается невралгия верхнего гортанного нерва, могут такие симптомы, как сковывающие ощущения в области грудной клетки и боли в подъязычной зоне. Спазмы не поддаются купированию с помощью обычных ненаркотических препаратов. Приступы невралгии часто сопровождаются икотой, кашлем и повышенным слюноотделением.
Боль становится интенсивнее при глотании, зевке или попытке высморкаться. Также у пациентов наблюдается изменение частоты сердечных сокращений. Эти нарушения обусловлены раздражением блуждающего нерва. Возникновение сбоя сердечного ритма указывает на прогрессирование заболевания, развитие патологических изменений и переход невралгии в стадию неврита.
При отсутствии лечения могут наблюдаться шелушение и покраснение кожных покровов.
Над проблемой невралгии верхнего гортанного нерва работают многие современные профильные специалисты. Однако пока еще не установлена истинная причина ее возникновения. Известно лишь, что существуют факторы, которые могут спровоцировать развитие этого недуга. К самым распространенным относятся такие:
- возраст старше 40 лет;
- систематические переохлаждения (например, частое пребывание на сквозняках);
- недавнее посещение стоматолога;
- токсическое влияние бактерий и тяжелых металлов;
- длительный прием определенных групп медикаментов.
Кроме того, спровоцировать симптомы, которыми сопровождается невралгия верхнего гортанного нерва, могут различные заболевания. К таковым относятся следующие:
- сахарный диабет;
- ВИЧ;
- сифилис;
- туберкулез;
- хронические отиты или синуситы;
- заболевания сердечно-сосудистой системы, в частности атеросклероз, малокровие и гипертония;
- различные аллергические проявления.
Еще вызвать невралгию верхнего гортанного нерва может недостаток витаминов группы В. Также в медицинской практике имели место случаи, когда данное заболевание диагностировалось у пациентов, страдающих от нарушения всасываемости полезных веществ, а также булимии и анорексии. Психические отклонения тоже часто сопровождаются спазмами в области челюсти и горла.
Стоит сказать, что полностью избавиться от недуга не представляется возможным. Однако это не означает, что следует пустить заболевание на самотек. Частые приступы невралгии верхнего гортанного нерва способны существенно повлиять на человека: он становится агрессивным и раздражительным. Так действует бесконечное ожидание очередного приступа. В некоторых случаях, невралгия даже способна спровоцировать депрессию или психоз. Поэтому при первых же ее приступах следует обратиться за помощью к специалисту. Диагностикой и лечением невралгии занимаются такие врачи как:
Очень часто, чтобы выяснить истинные причины развития заболевания, следует посетить кабинеты отоларинголога и стоматолога, так как необходимо исключить заболевания зубов, ушей, носа. Также следует быть готовым к тому, что может потребоваться консультация онколога. Его помощь требуется в тех случаях, когда имеются подозрения на опухоль головного мозга.
На приеме специалист должен ознакомиться с клинической картиной. Для этого он внимательно выслушает жалобы больного и проведет опрос, в ходе которого задаст пациенту следующие вопросы:
Для постановки окончательного диагноза врачу обычного опроса зачастую бывает недостаточно. Поэтому он должен выписать направление на аппаратные методы исследования. Результаты диагностики подскажут этиологию заболевания и помогут в составлении курса терапии. Лечение невралгии верхнего гортанного нерва должно быть комплексным. Оно составляется согласно индивидуальным особенностям пациента.
Простые способы улучшить память
Недавно обнародованное исследование, которое проводилось среди католических монахинь, …
Что делать, если болит голова
Не будет преувеличением сказать, что головная боль не понаслышке знакома абсолютно любом…
Отек виска
Висок представляет собой обычную кость, которая не может отекать сама по себе. Как пра…
Головокружение при беременности
В период вынашивания плода в организме женщин происходит множество изменений. Они могу…
Источник: //bolezni.zdorov.online/nevrologija/nevralgiya/verkhnego-gortannogo-nerva/
Симптоматика
Невралгия верхнего гортанного нерва считается циклическим заболеванием, при котором острая стадия сменяется периодами ремиссии. Наиболее характерным симптомом, который возникает при такой патологии, считается приступ внезапной боли. Продолжительность таких спазмов может быть различной и способна достигать 2-3 минут.
- Кирилл Степанович Лаврентьев
- 25 мая 2020 г.
Приступ невралгии верхнего гортанного нерва обычно вызывает развитие следующих признаков:
- резкие жгучие болевые ощущения, возникающие в области гортани и углах нижней челюсти;
- общая слабость всего организма;
- распространение боли в области грудной клетки, органов слуха, ключицы и глазницы;
- уменьшение просвета голосовых связок, то есть развитие ларингоспазма;
- усиление спазмов при любом повороте головы.
Свидетельствовать о развитии у пациента невралгии верхнего гортанного нерва может ощущение скованности в грудной клетке. Кроме этого, появляется выраженная боль в подъязычной области, а купировать спазмы не удается обычными ненаркотическими лекарствами.
Нередко во время приступов невралгии у больного появляется кашель, икота и усиливается процесс слюноотделения. Глотание, жевание и желание высморкаться сопровождаются усилением болевых ощущений, а также наблюдается изменение частоты сердечных сокращений. Развитие таких нарушений связано с раздражением блуждающего нерва.
Сбой сердечного ритма может сигнализировать о том, что болезнь активно развивается и возможен переход невралгии в стадию неврита. При отсутствии эффективной терапии возможно появление проблем с кожными покровами, то есть они начинают сильно шелушиться и краснеют.
Специалисты выделяют четыре основных формы фарингоневроза, для каждого из которых характерны свои симптомы:
- анестезия;
- гипестезия;
- гиперестезия;
- парестезия.
Более подробно о симптомах каждой формы невроза глотки:
- Анестезия горла характеризуется уменьшением чувствительности гортани или полным ее отсутствием. У пациента возникают трудности с глотанием. Обычно похожие симптомы возникают при истерике. Также это может свидетельствовать о блокировании сигнала, который посылается клетками головного мозга к гортани. Часто это свидетельствует о злокачественном образовании в головном мозге, инфекции, параличе или рассеянном склерозе.
- Гипестезия . Эта форма имеет схожие симптомы проявления с анестезией, с той лишь разницей, что проявляется более мягко. Пациент может глотать, хотя слизистая оболочка глотки остается малочувствительной. Гипестезия может возникать на фоне ранее перенесенных заболеваний вирусного характера или гриппа. Для того, чтобы чувствительность восстановилась понадобиться некоторое время. В случае если симптомы не проходят, а только лишь усугубляются необходимо обратиться к врачу в обязательном порядке. Пренебрежение лечением в некоторых случаях может привести к смерти, так при потере чувствительности глотки человек рискует подавиться пищей или водой.
- Гиперестезия. Эта форма фарингоневроза наоборот отличается повышенной чувствительностью. Пациент жалуется на сложности в употреблении пищи. Симптомами этой формы являются постоянные болевые ощущения в горле, покалывание и зуд. Гиперестезия может быть последствием тонзиллита, ангины или фарингита. Симптомы проявляются более явно если человек имеет привычку курить. Также сильное эмоциональное перевозбуждение приводит к трудностям с дыханием. Все симптомы проходят, когда эмоциональное состояние приходит в норму.
- Парестезия . Симптомы этой формы практически повторяют гиперестезии. Картину дополняют следующие признаки: сильный зуд; чувство онемения; ощущения нервного комка в горле. Пациенты также жалуются на постоянные головные боли, интенсивность которых увеличивается при приеме пищи или глотании. Парестезия характерна для людей, характеризующихся как эмоционально не стабильными, с повышенной раздражительностью. Часто жалобы на комок в горле поступают от женщин в период климакса.
Свидетельство эволюции
Возвратный гортанный нерв присутствует у всех млекопитающих, и как у человека — отходит от идущего из мозга блуждающего нерва, огибает дугу аорты или иную крупную артерию и идёт обратно к гортани. Особенно ярко этот маршрут выражен у жирафа : общая длина возвратного нерва может достигать четырёх метров, так как он проходит через всю шею туда (в составе блуждающего нерва) и обратно (как самостоятельный возвратный нерв), при том что расстояние от мозга до гортани составляет всего несколько сантиметров.
Такая нецелесообразная траектория хорошо согласуется с синтетической теорией эволюции , и не объясняется альтернативными подходами, а потому рассматривается как одно из доказательств эволюции . Такое строение этого нерва млекопитающие унаследовали от рыб, у которых отсутствует шея, и гомологичная ветвь блуждающего нерва идёт по оптимальной траектории.
Методы лечения
Определить поврежден ли возвратный гортанный нерв можно после проведения консультации врача-отоларинголога, невропатолога, нейрохирурга, пульмонолога, торакального хирурга и эндокринолога. Диагностические обследования при парезе гортани:
- Осмотр гортани пациента и сбор анамнеза.
- Компьютерная томография.
- Рентген гортани в прямой и боковой проекции.
- При проведении ларингоскопии голосовые связки находятся в срединном положении. Во время дыхания разговора голосовая щель не увеличивается.
- Фонетография.
- Электромиография мышц гортани.
- Биохимическое исследование крови.
Дополнительно может понадобиться проведение КТ, УЗИ и рентгенографии органов дыхательной системы, сердца, щитовидной железы, пищевода, головного мозга.
Важно дифференцировать парез гортанного возвратного нерва от других заболеваний, вызывающих нарушение дыхания:
- ларингоспазм;
- закупорка сосудов;
- инсульт;
- множественная системная атрофия;
- приступ бронхиальной астмы;
- инфаркт миокарда.
При двустороннем парезе, тяжелом состоянии больного, приступах удушьях, сначала оказывают неотложную помощь, а затем проводят диагностику и подбирают необходимые методы терапии.
Парез гортанного возвратного нерва не является отдельным заболеванием, поэтому лечение начинают с устранения причин, вызвавших патологию. При разрастании раковых опухолей требуется хирургическое удаление новообразования. Увеличенная щитовидная железа подлежит резекции.
Неотложная помощь требуется при двустороннем парезе, иначе может произойти асфиксия. В таких случаях больному проводят трахеостомию. Операцию делают под местным или общим наркозом. В трахею вводят специальную канюлю и трубку, которая фиксируется с помощью крючка Шассиньяка.
Медикаментозная терапия включает прием антибиотиков, гормональных препаратов, нейропротекторов, витаминов группы В. При наличии обширной гематомы назначают средства, ускоряющие рассасывание кровоподтека.
Рефлексотерапия проводится путем воздействия на чувствительные точки, расположенные на поверхности кожи. Лечение восстанавливает работу нервной системы, ускоряет регенерацию поврежденных тканей. Голосовую и вокальную функцию помогают нормализовать специальные занятия с врачом-фониатором.
При длительном нарушении голосовых функций происходит атрофия и нарушение функционирования мышц гортани, образуется фиброз перстнечерпаловидного сустава. Это препятствует восстановлению речи.
При неэффективности консервативной терапии, двустороннем парезе возвратного нерва показана реконструктивная операция для восстановления дыхательной функции. Хирургическое вмешательство противопоказано в пожилом возрасте, при злокачественных опухолях щитовидной железы, наличии тяжелых системных заболеваний.
Пациента тщательно обследуют и выбирают оптимальную тактику лечения. Существует два способа проведения операции: чрезкожнаый и через ротовую полость. Объем голосовых связок увеличивают за счет введения коллагена или тефлона. Терапия проходит под контролем ларингоскопии, врач может следить за ходом процедуры на мониторе компьютера. Ларингопластика голосового отдела позволяет частично или полностью нормализовать речь, дыхание, увеличить просвет голосовых связок.
Гортанный нерв отвечает за двигательную функцию гортани, голосовых складок. Его повреждение приводит к нарушению речи, вызывает трудности во время дыхания и проглатывания пищи. Двусторонний парез может стать причиной удушения и летального исхода, поэтому заболевание требует срочного лечения. Прогноз терапии благоприятный.
При отсутствии эффективной терапии начальная стадия заболевания протекает стремительно. В случае если отказаться от лечения на длительное время, результатом часто становится развитие тяжелых осложнений. При переходе патологии в запущенную форму постепенно появляются проблемы с функционированием глотательного рефлекса либо он полностью исчезновение.
Для выявления причины, спровоцировавшей развитие невралгии, следует посетить таких специалистов, как отоларинголог и стоматолог. Они проведут тщательное обследование больного для того, чтобы исключить наличие у него патологий носа, ушей и зубов.
При таком заболевании может потребоваться консультация онколога при появлении у лечащего врача подозрений на злокачественное образование в головном мозге.
- Кирилл Степанович Лаврентьев
- 24 мая 2020 г.
Окончательный диагноз ставится с учетом анамнестических данных и объективного осмотра, а также на основании результатов аппаратных методов исследования. Для определения функционального состояния голосового аппарата могут проводиться тестовые методы диагностики:
- бронхоскопия;
- компьютерная томография грудной клетки;
- ларингоскопия;
- МРТ;
- игольчатая электромиография гортани.
Тщательное изучение результатов диагностики позволяет выявить причину невралгии верхнего гортанного нерва и подобрать наиболее эффективный курс лечения.
Диагностика нейропатического пареза гортани
Целью диагностики нейропатического пареза гортани является не только установление диагноза, но и выявление причины пареза. Для этого пациент направляется на консультацию
В статье будет рассказано, что такое возвратный нерв, какова его функция, признаки его повреждения и заболевания, сопровождающиеся его дисфункцией.
Гортанный нерв играет важную роль в жизни каждого человека, так как иннервирует мышцы гортани, участвуя тем самым в звукообразовании. Далее рассмотрим его особенности.
Нерв гортанный является ветвью Х пары черепно-мозговых нервов. Он содержит в себе как двигательные, так и чувствительные волокна. Название ему – блуждающий нерв, который дает ответвления к сердцу, гортани и голосовому аппарату млекопитающих, а также к другим висцеральным единицам организма.
Название «возвратный» полностью характеризует его ход в организме человека после выхода из черепной коробки. С каждой стороны шеи подходит одна ветвь блуждающего нерва, но их маршрут при этом сходен. Интересно, что выйдя из полости черепа возвратный нерв сначала пролегает до грудной клетки, где, обходя крупные артерии, создает петлю вокруг них, и только потом возвращается в шею, к гортани.
Для некоторых такой маршрут может казаться бессмысленным, так как до его возврата к гортани, он не выполняет какой-либо функции. На самом деле, этот нерв является самым лучшим доказательством эволюции человека (более подробно – в видео).
Оказалось, что у рыб данный нерв иннервирует три последних пары жабр, проходя до них под соответствующими жаберными артериями. Такой маршрут является для них вполне естественным и наиболее кратким. В ходе эволюции у млекопитающих появилась шея, отсутствовавшая ранее у рыб, а тело приобрело большие размеры.
Данный фактор поспособствовал удлинению также сосудов и нервных стволов, и появлению, на первый взгляд, нелогичных их маршрутов. Возможно, лишние несколько сантиметров петли данного нерва у людей не имеют функциональной значимости, но представляют большую ценность для ученых.
Внимание! Так же как у человека данный нерв бежит лишний десяток сантиметров, у жирафа же такой же нерв пробегает лишние четыре метра.
Функциональная значимость
Кроме собственно моторных волокон в составе возвратного нерва, идущих к мышцам гортани, обеспечивающих голосообразовательную функцию, он дает также ветви к пищеводу, трахее и сердцу. Данные ветви обеспечивают иннервацию слизистой и мышечной оболочек пищевода, трахеи соответственно.
Верхний и нижний гортанный нервы осуществляют смешанную иннервацию сердца путем образований нервных сплетений. В состав последних входят чувствительные и парасимпатические волокна.
Классификация симптомов ВГН
В зависимости от вида раздражаемых рецепторов:
- экстероцептивная, или поверхностная, боль в горле,
- проприоцептивная, или глубокая, боль в горле.
В зависимости от клинического течения (продолжительности):
- молниеносная боль в горле,
- острая боль в горле,
- кратковременная боль в горле (быстро проходящая),
- острая повторяющаяся боль в горле,
- хроническая (длительная или постоянная, непрекращающаяся) прогрессирующая боль в горле,
- хроническая (длительная или постоянная, непрекращающаяся) непрогрессирующая боль в горле.
В зависимости от площади и объёма восприятия боли:
- местная, или локализованная, боль в горле;
- системная, или общая, разлитая, боль в горле.
В зависимости от происхождения:
- боль в горле периферического генеза;
- боль в горле центрального генеза.
В зависимости от интенсивности:
- боль в горле слабой интенсивности,
- боль в горле средней интенсивности,
- боль в горле выраженной интенсивности.
В зависимости от характера и качества, возникающих субъективных ощущений:
- боль в горле приступообразная, пароксизмальная, пульсирующая;
- боль в горле колющая, стреляющая, тупая, жгучая, дергающая, сверлящая, режущая, давящая, сжимающая, рвущая;
- боль в горле отражённая, проекционная, перемежающаяся, реактивная, иррадиирующая, фантомная.
В зависимости от степени переносимости:
- боль в горле легко переносимая (слабая),
- боль в горле трудно переносимая (сильная),
- боль в горле непереносимая (нетерпимая).
По результатам диагностических мероприятий, осмотра пациента все симптомы повреждения возвратного нерва можно разделить:
- Односторонний паралич левого возвратного нерва гортани проявляется выраженной осиплостью голоса, сухим кашлем, одышкой при разговоре и после физической нагрузки, больной не может долго разговаривать, поперхается во время еды, ощущает присутствие инородного предмета во рту.
- Двусторонний парез характеризуется затруднением дыхания, приступами гипоксии.
- Состояние, имитирующее парез, развивается на фоне одностороннего повреждения возвратного нерва. При этом наблюдается рефлекторный спазм голосовой складки на противоположной стороне. Больному трудно дышать, он не может откашляться, давиться пищей во время еды.
Рефлекторный спазм может развиваться при дефиците кальция в крови, такое состояние часто встречается у людей, страдающих заболеваниями щитовидной железы.
Проведение хирургической ларингопластики
При неэффективности консервативного лечения, а также на фоне двустороннего пареза возвратного нерва пациентам назначают реконструктивную операцию для восстановления дыхательных функций. Хирургическое вмешательство не рекомендуется в пожилом возрасте, а кроме того, при наличии злокачественных опухолей щитовидной железы или тяжелых системных патологий.
Возвратный гортанный нерв
| Возвратный гортанный нерв | |
| Трахеобронхиальные лимфатические узлы, вид сзади. Возвратные нервы видны сверху. | |
| |
| Латинское название | nervus laryngeus recurrens |
| Иннервация | |
| Каталоги | |
Возвратный гортанный нерв
(лат.
nervus laryngeus recurrens
) — ветвь блуждающего нерва (десятая пара черепномозговых нервов), которая обеспечивает двигательную функцию и чувствительность структур гортани , в том числе голосовых складок . Этот нерв относится к 6-й жаберной дуге .
Лечение патологии
При появлении характерных симптомов такого заболевания следует обращаться за консультацией к специалисту и не заниматься самолечением. Врач проведет комплексное обследование больного и подберет необходимое лечение с учетом стадии болезни и индивидуальных особенностей пациента.
Невралгия верхнего гортанного нерва требует проведения комплексной терапии, причем на начальных стадиях своего развития такая болезнь успешно поддается лечению. Для устранения могут проводиться следующие процедуры:
- прием лекарственных препаратов противовоспалительного действия;
- иглорефлексотерапия.
Кроме этого, широко применяются различные физиотерапевтические процедуры, например, фонофорез либо ультразвук. При выявлении болезни в самом начале ее развития и назначении эффективного лечения удается избежать возникновения многих осложнений. В случае если невралгия верхнего гортанного нерва спровоцирована сопутствующими патологиями в организме человека, требуется их обязательное лечение.
При выявлении такой болезни у людей разговорных профессий обязательно назначается голосовой покой на определенное время. В комплекс лечебных процедур, предполагающих санацию образовавшегося очага патологии, подбираются низкочастотные импульсные токи.
Проведение такого лечения определяется стадией выраженности дискомфортных ощущений, трофическими изменениями слизистой и двигательного аппарата гортани.
Для снижения болевых ощущений проводится введение Новокаина определенными видами токов. Возможно проведение электрофореза с Новокаином на боковую поверхность, индуктотермия и дарсонвализация.
Для устранения невралгии верхнего гортанного нерва применяются противоэпилептические препараты, нестероидные противовоспалительные средства и антиагреганты.
Кроме этого, медикаментозная терапия может дополняться приемом витаминов и использованием средств местной анестезии. Часто удается избавиться от болевого пароксизма смазыванием местным анемтетиком корня языка, зева и миндалин.
Воспаление горла, воспаление гортани симптомы, как и чем снять воспаление, лечение горла
Каждый из нас хоть раз сталкивался с болью в горле. Боль появляется из-за воспаления верхних дыхательных путей. Из-за этого заболевания человеку тяжело глотать и разговаривать. Рассмотрим подробнее, что является причиной болезни, какими осложнениями она грозит и что делать при воспалении горла.
воспаление горла и гортаниПричины болей в горле бывают инфекционного и неинфекционного характера. При этом первая группа встречается гораздо чаще, чем вторая. Болезнетворных микробов, которые могут оседать на слизистых оболочках ротоглотки, огромное количество.
Чаще всего их попадание туда вызывает воспаление слизистой оболочки (воспаление гортани). Возбудителями заболевания могут быть:
• грибки-кандиды, как правило, бывают у детей младше трех лет.
Но в некоторых случаях встречаются у взрослых. Опасность этих возбудителей заключается в вероятности поражения органов дыхания из-за слишком быстрого распространения. Эти грибки способны разрушать ткани. Могут быть осложнения со стороны сердца и дыхательной системы;
• стафилококки чаще всего золотистые.
Вызывают самые серьезные поражения глотки. Может появиться абсцесс, гнойный тонзиллит. Из-за быстрого размножения бактерий и создания крупных конгломератов, избавиться от проблемы нелегко. Лечение обязательно должно быть комплексным;
• стрептококки вызывают самые серьезные формы воспаления.
Немного менее опасны, чем предыдущая группа возбудителей. Могут влиять на состав крови. Неактивные формы заболевания чаще всего вызваны именно стрептококками;
• нехарактерные представители флоры (микоплазмы, уреаплазмы, хламидии и т.д.).
Также могут вызывать медленно развивающиеся формы воспаления горла. Попадаются нечасто, так как оказаться в глотке обычным способом этим организмам очень тяжело;
• вирусы герпеса – наибольшую опасность представляют четвертый и пятый вид;
• вирусы папилломы человека;
• ротавирусы и аденовирусы.
Инфекционные заболевания очень заразные. Чтобы подхватить вирус, достаточно нескольких минут рядом побыть с больным человеком.
заболевание воздушно — капельным путем
Основные пути распространения:
• воздушно-капельный: с микрочастицами слизи, слюны при кашле, чихании и при дыхании ртом; • контактно-бытовой: в процессе пользования личными вещами инфицированного, несоблюдении гигиенических мер.
Инфекция может возникать из-за активизации бактерий или иных микроорганизмов, живущих в организме, что часто случается вследствие ослабления иммунной системы. Это может произойти из-за переохлаждения или стресса.Неинфекционные причины встречаются реже, но они также могут вызывать неприятные ощущения в горле.
Наиболее распространенные:
• курение, эта вредная привычка вызывает постоянный термический ожог слизистых глотки. В результате, горло постоянно воспалено;
• частое употребление алкоголя — снижает иммунитет и вызывает химический ожог;
• вдыхание паров химических веществ – с этим сталкиваются люди, работающие на вредных производствах;
• чрезмерное напряжение ых связок;
• плохие условия окружающей среды – сухой и пыльный воздух раздражает слизистую и провоцирует воспаление горла и гортани;
• повреждения механического характера;
• аллергия;
• изменения горла и гортани, связанные с возрастом;
• рефлюксы – из-за болезней желудка происходит заброс части перевариваемой пищи обратно в гортань. В итоге случается ожог слизистой.
Чтобы выявить причину боли, нужно рассматривать перечисленные факторы комплексно.
виды заболеваний горла и гортани
К заболеваниям горла относятся:
1. Тонзиллит или, как мы его чаще называем, ангина. Возбудителями бывают бактерии, вирусы или грибки. При тонзиллите воспаляется задняя стенка горла и миндалин.
2. Фарингит. Его появление обусловлено инфекцией, аллергией, химическим ожогом или травмой. Вызывает затруднение дыхания.
3. Фарингомикоз – заболевание небно-глоточной дужки, вызванное грибком. Один из видов фарингита.
4. Абсцесс горла. Вызывает сильный дискомфорт и воспаление глотки на пораженном участке. Может произойти искусственная обструкция дыхательных путей, что довольно опасно для состояния больного.
5. Бронхит, пневмония, развивающиеся слишком быстро и вовлекающие в патологический процесс ротоглотку (бывает не часто).
6. Ларингит – воспаление гортани.
7. Трахеит — воспаление слизистой трахеи.
симптомы воспаления горлаВоспалительный процесс ротоглотки может быть вызван разными возбудителями, но при этом симптомы всегда имеют сходный характер.Прежде всего, это боль в горле и гортани, которая становится сильнее при разговоре и приеме пищи.
Болевой синдром вызывает першение, больной чувствует постоянные позывы к кашлю. Кашель при этом непродуктивный, поверхностный с выделением незначительного количества слизи.
Еще один характерный признак — изменение тембра голоса. Из-за воспаления ых связок голос становится сиплым, человеку тяжело говорить громко.
Иногда способность говорить и вовсе пропадает, чаще всего так бывает при фарингите.
Также при заболеваниях ротоглотки выделяется много слизи или гноя, особенно при ангине. Кроме того, можно наблюдать затруднения дыхания разной степени. Для болезней горла свойственно повышение температуры тела. Показатели бывают довольно высокими.
Все эти проявления необходимо оценивать комплексно, чтобы своевременно диагностировать заболевание и оказать пациенту грамотную помощь.При наличии перечисленных выше симптомов необходимо сразу обратиться к терапевту или отоларингологу.
Врач должен провести осмотр, чтобы оценить состояние пациента и назначить лечение, которое облегчит состояние больного. Пациент должен озвучить все свои жалобы, которые будут зафиксированы в истории болезни. Важны любые подробности. Доктор осматривает зев.
Воспаленное горло выглядит покрасневшим, задняя стенка выглядит рыхлой, кроме того, на миндалинах и небо-глоточной дуге можно увидеть налет.Однако чтобы установить причину болезни, простого осмотра недостаточно.
Для этого применяются следующие исследования:
• ларингоскопия – осмотр гортани, который осуществляется исключительно под наблюдением специалиста;• аллергические пробы;
• ПЦР, а также ИФА-исследования крови;
• серологические тесты; • посев мазка из зоны воспаления на выявление питательной среды. Это исследование поможет определить, какой микроорганизм является возбудителем болезни.
Для диагностики могут использоваться и другие процедуры или наоборот, их перечень может быть уменьшен. Это решение принимает лечащий врач. При необходимости может быть назначена консультация у другого профильного специалиста.
Источник: //old-lekar.com/vospalenie-gorla-i-gortani-chto-delat-pri-vospalenii/
Прогноз и осложнения
При выявлении патологии на начальных стадиях она успешно поддается лечению, и за короткое время удается избавиться от характерной симптоматики. В случае если пациент продолжительное время не обращается за помощью к специалисту, то последствия невралгии верхнего гортанного нерва могут стать довольно опасными.
При переходе заболевания на последнюю стадию развития возможно возникновение нарушения функционирования глотательного рефлекса и даже полная утрата возможности принимать пищу.
В самом начале своего развития невралгия верхнего гортанного нерва хорошо поддается устранению, поэтому при возникновении первых признаков важно сразу же обратиться за помощью к врачу. Для устранения важно проведение комплексной терапии и соблюдение всех рекомендаций врачей.
0Поделиться0Поделиться0Поделиться0Поделиться0Поделиться0Поделиться
Дифференциация пареза от прочих заболеваний
Крайне важно суметь дифференцировать парез гортанного нерва от прочих болезней, которые также вызывают нарушение дыхания. К ним относятся:
- Ларингоспазмы.
- Закупоривание сосудов.
- Появление инсульта.
- Развитие множественной системной атрофии.
- Приступы бронхиальной астмы.
- Развитие инфаркта миокарда.
На фоне двустороннего пареза, а также при тяжелых состояниях у пациентов и приступах удушья, прежде всего, оказывается неотложная помощь, после чего проводится диагностика и подбирается необходимая методика терапии.
Как избавиться от межрёберной невралгии грудной клетки
Боль с левой стороны в районе ребер всегда настораживает, так как она является предвестником инфаркта или стенокардии. Однако, это может быть и симптомом межреберной невралгии. Содержание Характеристика болезниСимптоматикаПричины развитияДиагностикаЛечение патологииПрогноз…
Невралгия – это патологический процесс, который может возникнуть внезапно. Острейшая, резкая, приступообразная боль может пронзить любую часть тела. Больше всего распространены следующие патологии: невралгия тройничного нерва, межреберная невралгия, невралгия седалищного…
Межрёберная невралгия – одна из самых распространённых причин боли в грудной клетке. Возникает патология обычно в пожилом и старшем возрасте, но не исключена она у молодых людей и даже детей.…
У острого и хронического грудного радикулита ряд симптомов совпадает, ряд – различается.
Общими проявлениями являются болевой синдром, повышенная чувствительность и болезненность околопозвонковой зоны, защитная реакция в виде напряжения мышц.
Боли усиливаются при пальпации, напряжении, кашле, чихании, неосторожных движениях.
Для их облегчения больной часто принимает вынужденную позу, выгибается в сторону поражения, чтоб снизить давление на ущемленные корешки.
Обычно боль опоясывающая, сопровождающаяся ощущением сдавливания грудной клетки, затрудненным дыханием. При острой форме боли острые, резкие, имеют характер прострела.
Напряжение мышц сопровождается усилением сухожильных рефлексов. Хронический радикулит проявляется болями разной интенсивности и характера, постоянными и приступообразными.
Со временем к болевому синдрому присоединяется ощущение онемения кожи в области грудной клетки и рук, покалывания, «мурашек». Гипертонус мышц сменяется мышечной слабостью, нарушаются двигательные рефлексы.
При межреберной невралгии локализация и характер болей зависит от того, на уровне каких позвонков и ребер располагаются ущемленные нервы.
Проявления болевого синдрома настолько разнообразны, что торакалгию часто принимают за различные заболевания внутренних органов.
Наряду с основными симптомами (болезненность околопозвонковой области, снижение чувствительности, напряжение или перенапряжение мышц, затрудненные движения) могут проявляться дополнительные:
- симптомы «острого живота» — болезненность верхней части брюшины, напряжение брюшных мышц, расстройства пищеварения, изжога, тошнота;
- нарушение глотательной функции, ощущение комка в горле;
- боль в грудине, онемение руки на пораженной стороне, при левостороннем грудном радикулите – симптомы стенокардии, ишемической болезни сердца, при правостороннем – пневмонии, плеврита.
Острый или хронический радикулит в фазе обострения может сопровождаться повышением температуры.
Многие пациенты психотерапевтов задаются вопросам, нужно ли всю оставшуюся жизнь проводить лечение симптомов невроза гортани, разгуливая по окрестностям или созерцая чашку на собственном столе?
Стоит увидеть: Как снять постоянное напряжение в голове при неврозе?
Дело в том, что когда методика осваивается полностью и начинает «работать», невроз имеет тенденцию отступать.
Когда человек выходит из дома со спасительной таблеткой от, предположим, вегетативного нервного приступа, то никакого приступа с ним чаще всего не случается.
Причина в том, что психика знает о близости и доступности «спасительной таблетки», поэтому даже если вегетативная система и даст небольшой сбой, сильного приступа не последует, так как отсутствие тревоги человека не даст сбою перерасти в приступ.
В том случае, если человек оставил гипотетическую действенную таблетку дома и узнал об этом, находясь вдалеке от собственной квартиры, вероятность того, что у него наступит приступ, очень велика.
И дело тут не в законе подлости – просто тревога, вызванная кажущейся беспомощностью без лекарства, станет катализатором конфликта симпатической и парасимпатической системы, и разовьется невротический приступ со всеми присущими, индивидуальными в каждом отдельном случае, симптомами.
Овладение техниками самостоятельного лечения кома в горле при неврозе и станет той самой «спасительной таблеткой», которая всегда будет у человека под рукой, то есть – в голове.
Этот факт лишит его ненужной тревоги, а правильно и продуктивно проведенный сеанс психотерапии выявит внутренние конфликты, провоцирующие неврозы, и тогда человек будет психологически здоров.
Языкоглоточный нерв и какие заболевания с ним встречаются
В современной неврологии имеется огромное количество болезней, и большинство из них связаны с воспалением или защемлением нервов. В данной статье речь пойдет о черепном нерве, который носит название языкоглоточный нерв, его анатомии, функциях, вариантах поражения и методах лечения. Однако, обо всем по порядку…
Анатомия и функции нерва
Языкоглоточный нерв (ЯН) является черепным и считается IX парой. С анатомической точки зрения, у него не самое сложное строение, но и не самое простое. Итак, анатомия языкоглоточного нерва:
Нерв содержит в себе двигательные, парасимпатические и чувствительные волокна. Состоит ЯН из трех отделов:
- Барабанный нерв.
- Малая каменистая нерв.
- Барабанное сплетение.
Кроме того, как и у любого черепного нерва у него имеется несколько ветвей, в том числе:
- глоточные ветви (иннервация глотки происходит совместно с одноименными ветвями блуждающего нерва);
- каротидная ветвь (иннервирует каротидный гломус);
- ветвь шилоглоточной мышцы (иннервирует данную мышцу);
- ветви миндалин (иннервируют миндалины, соответственно располагаются около них, считаются самыми короткими ветвями);
- язычные ветви (расположены в задней трети языка и отвечают за вкусовую и общую чувствительность языка).
Каротидный гломус — анатомическое образование, расположенное около сонной артерии, которое предназначено для регуляции кровяного давления. Дисфункция данного образования может привести к проблемам со здоровьем.
Ядра языкоглоточного нерва располагаются в задней части языка и включают в себя:
- Слюноотделительное ядро (парасимпатическое).
- Ядро одиночного пути (отвечает за вкус).
- Двойное ядро (двигательное).
Интересной особенностью топографии ядер нерва является тот факт, что не только волокна ЯН берут свое начало в них, но и других, не менее важных черепных нервов. К примеру, добавочный нерв (добавочный нерв иннервирует мышцы, отвечающие за повороты головы и трапециевидные мышцы) или блуждающий (иннервирует большое количество внутренних органов).
Анатомия нерва
Схема нерва довольно проста, чего нельзя сказать о функциях.
Основная функция языкоглоточного нерва, несомненно, определение вкуса, однако, она не единственная, так как ранее указывалось о наличии в составе нерва и двигательных и парасимпатических волокон.
Двигательная функция заключается в иннервации шилоглоточной мышцы, которая поднимает и опускает глотку. Что касается парасимпатической функции, то данные волокна способствуют выработке слюнных желез.
Также, к простой функции относят чувствительность некоторых областей внутри рта (миндалины, нёбо, барабанная полость, евстахиева труба).
Причины возникновения невралгии
Как и любой другой, данный нерв предрасположен к поражению, причем большинство причин говорят о периферическом характере недугов (то есть не имеющих отношение к центральной нервной системе).
Основные причины
Различают два подвида недугов:
- Первичный (наследственная предрасположенность, зачастую болезнь самостоятельная).
- Вторичный (возникает в результате сопутствующего заболевания, не развивается самостоятельно).
Невропатия или невралгия языкоглоточного нерва может возникнуть под воздействием следующих факторов и болезней:
- атеросклероз;
- ЛОР заболевания (отит, тонзиллит, синусит);
- инфекционные заболевания (грипп, ОРЗ);
- сдавливание нерва на любом этапе его прохождения (этому может способствовать опухоль или рана);
- общая интоксикация организма;
- сосудистые аневризмы;
- онкология в области гортани;
- защемление или повреждения миндалин;
- вегетососудистая дистония.
В некоторых случаях, когда установить причину, спровоцировавшую заболевание установить не удается, врач ставит диагноз — идиопатическая невралгия языкоглоточного нерва. Лечение в такой ситуации не отличается от обычного.
Клинические проявления
Языкоглоточная невралгия (неврит) проявляется чаще у мужчин в возрасте после 40 лет и имеет несколько характерных симптомов, в том числе:
- односторонний сильный болевой синдром (пароксизм), который длиться до трех секунд (как правило, болевое ощущение начинает расходиться от корня языка, постепенно переходя на миндалины, глотку и уши);
- не исключено, что боль будет отдавать в глаза, шею или нижнюю челюсть;
- сухость во рту (данный симптом не постоянный, а только на момент приступа, причем после того, как боль проходит наблюдается сильное слюноотделение. В зависимости от человеческого организма данное состояние может не проявляться, если другие секреторные железы работают хорошо, то передавливание околоушной железы пройдет незаметно);
- проблемы с пережевыванием или сглатыванием слюны (в большинстве случаев проходит незаметно);
- потеря чувствительности к положению языка во рту;
- утрата сознания;
- звон в ушах;
- головокружение;
- «мушки» перед глазами;
- слабость в теле.
Вегетативная симптоматика также присутствует, в том числе:
- Краснота кожи (на шее и подбородке).
- Чувство присутствия инородного тела в горле (редкое проявление), из-за данного ощущения больной начинает бояться принимать пищу, так как ему кажется, что в горле присутствует инородное тело. В связи с этим возможны расстройства психического характера.
Провоцирующим фактором к развитию внутреннего болевого синдрома может служить:
- резкое движение головой или языком;
- раздражение языка чрезмерно горячим или холодным напитком;
- сильный кашель;
- пережевывание пищи;
- ведение беседы;
- зевание.
Одним из отличительных симптомов ЯН является изменение вкуса. К примеру, больной часто начинает ощущать горечь во рту.
Клиническая картина ошибочно указывает врачу на то, что у пациента холецистит и он направляет его на гастроэнтерологическое обследование, вместо неврологического.
Еще одна симптоматическая ошибка может произойти непосредственно с неврологом. Так, боль, которая характерна для языкоглоточной невралгии легко спутать с идиопатической невралгией тройничного нерва, а отличить два этих заболевания, возможно, только с применением инструментальной диагностики.
Лечение
Лечение невралгии языкоглоточного нерва производится несколькими способами, в том числе:
- Медикаментозный.
- Хирургический.
Дополнительно, возможно, применение рецептов народной медицины. Однако, домашние способы лечения необходимо применять не вместо препаратов, которые назначил врач, а совместно с ними в таком случае лечебный эффект будет выше.
В период восстановления, возможно, применение физиотерапевтических процедур. Также, возможно, применение физиопроцедур совместно с лекарственной терапией.
Консервативное лечение
Лечить больного таблетками не всегда плохо, так как консервативное лечение оказывает меньше вреда для организма, несмотря на то, что оно и дольше. Как правило, пациенту с языкоглоточной невралгией назначают:
- обезболивающие (самый важный препарат при терапии, так как острая боль может сводить с ума. Больному, для устранения болевого синдрома показан 10% раствор кокаина, который втирают в корень, а если это не помогает вводят под корень языка новокаин 1–2%. Кроме того, дополнительно могут прописать обезболивающие ненаркотического типа которые принимаются перорально);
- седативные вещества, снотворные, антидепрессанты и нейролептики (назначают при ярко выраженном болевом синдроме);
- противосудорожные лекарства (карбамазепин, фенитоин);
- иммуностимулирующие лекарства (организму в обязательном порядке необходима поддержка);
- витаминные комплексы (традиционно, для нервной системы необходимы витамины группы В, а также будет нелишним комплекс поливитаминов, железо и т. п.).
Что касается физиотерапии, то хороший эффект оказывают следующие процедуры:
- диадинамотерапия (лечение импульсным током 50–100 Гц);
- СМТ терапия на гортань и миндалины (терапия переменным модулированным током);
- гальванизация (воздействие постоянным током в 50мА);
- электрофорез.
Хирургическое вмешательство
Главное условие для проведения оперативного вмешательства — отсутствие эффекта от консервативного лечения. Воспаление языкоглоточного нерва может лечиться довольно долго, но врачу через некоторое время уже станет понятно, есть или нет положительные результаты.
Как правильно операция проводиться одна — резекция гипертрофированного шиловидного отростка или удаление тканей, которые наросли над нервом и тем самым сдавили его. Этот тип операции проводится под общим наркозом.
Что касается лечения невралгии у ребенка, то особых отличий нет, за исключением сниженной дозировкой лекарств и исключение некоторых препаратов из курса.
Народная медицина
Как известно, лучшее средство для лечения любых болезней (на самом деле не всех) является домашняя медицина. В случае с воспалением язычного нерва, это правило действует. Ниже приведем несколько рецептов, которые можно применять параллельно с основным лечением, предварительно согласовав с врачом.
Отвар из коры ивы
10 гр коры кипятят в течение 20 минут, после чего остужают и принимают до пяти раз в день по одной ст л
Мазь из редки
Как известно — хрен редьки не слаще, поэтому для втирания в пораженное место пойдет любой из овощей. Необходимо натереть на мелкой терке любой из овощей и просто втирать в место, где ощущается проблема.
Редька
Настойка из валерианы
1 ст л корня валерианы (можно заменить на руту) настаивают в кипяченной горячей воде не менее 30 минут. Принимать настойку необходимо раз в день по одному стакану.
Компресс из соли
Две ст л соли растворить в тепло воде и из полученного раствора можно делать солевые компрессы на место болевого синдрома.
Как образуется признак?
Ощущение образования кома в области гортани сопоставляют с обнаружением инородного предмета в дыхательном просвете, который затрудняет поступление воздуха, нарушает глотательные движения, вызывая развитие местной болезненности. Появиться настораживающий признак может в результате неврогенных расстройств или воспаления в тканях.
Воспалительный процесс отличается отечностью тканей носоглотки, гипертермией, кашлем и ознобом. При поражении структур тракта пищеварения появляется тошнота, изжога, ком в горле и отрыжка воздухом, газообразование, неприятный привкус в ротовой области и болевой дискомфорт в животе.
Симптоматика присутствия кома может ощущаться в сочетании со следующими показателями:
- сдавливание глотки;
- нарушение полноты дыхания;
- присутствие постороннего предмета;
- болезненность глотания;
- частые непроизвольные глотательные движения;
- ком в зоне расположения кадыка.
В некоторых случаях появившееся ощущение исчезает самопроизвольно, но когда образуется сочетанная симптоматика, необходимо принимать экстренные лечебные действия, направление которых основывается на факторе причинного воздействия. При проведении диагностики устанавливается клиническая картина, указывающая на протекающее патологическое отклонение.
Симптомы повреждения данного нерва
К основным симптомам, возникающим в результате повреждения возвратного гортанного нерва, относятся следующие проявления:
- Трудности при попытке произношения звуков, что проявляется в осиплости голоса и понижении его тембра.
- Развитие дисфагии, при которой проглатывание пищи становится затруднительным.
- Свистящие, а кроме того, шумные вдохи воздуха.
- Полная потеря голоса.
- Удушье на фоне двустороннего поражения нервов.
- Наличие одышки.
- Нарушение общей подвижности языка.
- Потеря чувствительности мягкого неба.
- Ощущение онемения надгортанника. При этом пища может попадать в гортань.
- Развитие тахикардии и повышенное артериальное давление.
- При развитии двустороннего пареза может наблюдаться шумное дыхание.
- Наличие кашля с забрасыванием желудочного сока в район гортани.
- Дыхательное расстройство.
ВСД и ком в горле: какая связь?
От чувства кома в глотке можно избавиться приемом медикаментов. Врач может назначить следующие лекарственные средства:
- антидепрессанты, улучшающие обмен серотонина и норадреналина (Циталопрам, Коаксил);
- транквилизаторы, помогающие при стрессе (Мебикар, Афобазол);
- нейролептики, которые успокаивают, снимают истерический приступ и сильное возбуждение (Аминазин, Труксал).
Если невроз гортани протекает тяжело, то применяют Мезапам, Феназепам, Клоназепам. Но использовать их нужно в малых дозах, потому что они отличаются быстрым привыканием и плохим синдромом отмены. Пациент может испытывать слабость и панику.
При неврозе горла назначают комплексы витаминов. Если такое состояние вызвано заболеваниями позвоночника, то рекомендован массаж, плавание, лечебная физкультура. Ставят блокады Новокаина и назначают электрофорез. Нервный ком, вызванный инфекцией, лечат антибактериальными препаратами.
В большинстве случаев невроз гортани появляется из-за внутренних психологических проблем. Если ком в горле вызван чрезмерной раздражительностью, неуравновешенностью, истеричностью, то нужно посетить психотерапевта, который знает, как избавиться от таких отрицательных эмоций, и поможет стабилизировать нервную систему.
Сеансы у психотерапевта предусматривают следующие моменты:
- поиск причины, которая вызвала эмоциональный конфликт;
- обучение игнорированию такой причины;
- замена ее на позитивный настрой.
Функция и строение дуги аорты и ее ветвей
Кровоснабжение человеческого организма обеспечивается насосной опцией сердца и двумя кругами гемодинамики. Аорта – функциональное начало большого круга, которая начинается от левого желудочка.
Сосуд характеризуется наибольшим диаметром просвета (2,5-3 см), плотностью стенки и количеством эластических волокон. В грудной полости аорта проходит три отдела – восходящий, дуги и нисходящий.
Начальный отрезок сосуда обеспечивает доставку крови в жизненно важные органы – головной мозг, сердце и легкие.
Дуга аорты – промежуточная часть сосуда, которая находится между луковицей (расположенной в околосердечной сумке) и нисходящим отделом, прилегающем к позвоночному столбу. Наивысшая точка отрезка проецируется на край рукоятки грудины, где при патологиях отмечается пульсация.
Аортальная дуга выпуклой частью обращена кверху, вогнутой – вниз. В грудной полости сосуд перекрещивается с левым главным бронхом и переходит в нисходящий отдел на уровне четвертого позвонка.
Топографическая анатомия выделяет три отдела дуги, характеристики которых представлены в таблице:
Отрезок сосуда Ключевые структуры
| Начальный | Верхняя полая вена по правому краю |
| Средний |
|
| Терминальный (конечный) | Перешеек аорты в области перехода (суженый отдел), где развивается коарктация, стеноз и друге патологии |
Артериальная связка – спавшийся сосуд (Боталлов проток), который во внутриутробном периоде соединял аорту и легочной ствол.
Средний отдел аорты обеспечивает кровоснабжение головы, шеи и грудной полости посредством основных ветвей и отходящих мелких артерий. Характеристики сосудов представлены в таблице:
Ветвь аорты Локализация
| Плечеголовной ствол | По передней поверхности трахеи, смещаясь вправо от основного ствола. Разветвляется на уровне наружного края кивательной мышцы |
| Левая общая сонная артерия | Направляется вверх и влево на боковую поверхность шеи |
| Левая подключичная артерия | Входит в состав сосудисто-нервного пучка, расположенного за ключицей. Продолжается в подмышечную область |
Гистологическая характеристика – артерия эластического типа, состоящая из трех слоев:
- внутреннего (интима) – гладкая оболочка, поверхность которой препятствует тромбообразованию;
- среднего (медиа) – большое количество волокон эластического типа, поддерживающих тонус сосуда и плотность стенки (защита от разрыва при высоких показателях давления);
- наружного (адвентиция) – тонкая соединительнотканная оболочка.
Функции
Дуга аорты и ее ветви обеспечивают доставку насыщенной кислородом крови к другим артериальным стволам, представленным в таблице:
Сосуды Область кровоснабжения
| Сонные артерии |
|
| Подключичные артерии |
|
Дополнительные функции сосуда:
- сброс крови с легочного ствола во время внутриутробного развития (при закрытом малом круге кровообращения);
- поддержание нормативных показателей артериального давления.
Диагностика патологии
Патологии сосудов – одна из наиболее распространенных причин инвалидизации людей молодого возраста. Постановка клинического диагноза при поражении аорты требует дополнительных методов исследования, представленных в таблице:
Название обследования Суть метода Что позволяет определить
| Дуплексное сканирование (УЗИ) дуги аорты |
|
|
| Аортография |
|
|
| Мультиспиральная компьютерная томография – (МСКТ) |
|
|
| Магнитно-резонансная томография (МРТ) |
|
|
Выбор метода определяется жалобами и возрастом пациента:
- детям рекомендовано УЗИ;
- для взрослых «золотым стандартом» считается МРТ-исследование.
Перед использованием контрастных веществ доктор обязательно должен провести пробы на наличие аллергических реакций на красители. Игнорирование порядка приводит к опасным для жизни и здоровья последствиям.
Противопоказания к назначению контрастных методов:
- аллергия на красители (наиболее распространенные препараты содержат йод);
- почечная недостаточность;
- кормление грудью (разрешается через 48 часов после процедуры);
- патологии свертываемости крови (гемофилия, тромбоцитопатия и другие);
- тяжелые состояния больного (послереанимационная болезнь, шок, агония);
- тиреотоксикоз;
- сахарный диабет II типа;
- высокий уровень креатинина в крови (маркер нарушения выделительной функции почек).
Основные заболевания дуги аорты
Особенности строения и функций дуги аорты, высокое давление и турбулентный ток крови способствуют частому формированию нарушений. Наиболее распространенные патологии и характерные изменения представлены в таблице:
Болезнь Краткое описание
| Неспецифический аортоартериит (синдром Такаясу) | Васкулит – воспалительное заболевание аутоиммунного происхождения. Приводит к поражению сосуда, разрастанию в соединительной ткани и перекрытию просвета |
| «Шейная дуга» | Врожденное удлинение дуги аорты |
| Атеросклероз | Появление на стенке сосуда липидных бляшек, склонных к дестабилизации и разрыву. Основные причины:
Склероз приводит к аортальному стенозу, расслоению и аневризме аорты |
| Коарктация | Врожденный порок, проявляющийся в виде сегментарного сужения аорты. Чаще находится в области перехода дуги в нисходящую часть. Требует хирургического лечения |
| Гипоплазия | Недоразвитие тканей сосуда в утробе матери. Необходимо хирургическое вмешательство |
| Аневризма | Локальное расширение участка сосуда из-за слабости стенки. Требует планового оперативного лечения из-за риска внезапного разрыва и массивного внутреннего кровотечения |
| Правая дуга | Нарушение формирования органов в эмбриональном периоде: дуга аорты поворачивается не влево, а вправо, перекидывается через правый бронх. В большинстве случаев лечения не требует |
| Кальциноз | Скопление солей кальция и уплотнение стенки артерии. Сосуд становится менее эластичным, хрупким, что часто приводит к разрывам |
| Двойная дуга | Врожденный порок, который характеризуется раздвоением аорты:
Отделы соединены между собой. Патология требует оперативного вмешательства |
| Расслоение | Разрыв аорты в месте аневризмы. Прогноз зависит от степени повреждения. Высокий процент летальности |
Хрящевой скелет
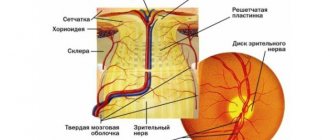
Изучение иннервации гортани становится более простым, если знать хрящи, которые входят в ее состав. Ведь название нерва часто соответствует наименованию хряща.
Основной хрящ гортани получил название перстневидного. Спереди он образует дугу, а сзади представляет вид четырехугольной пластины. Над ним находится щитовидный хрящ, который является наиболее крупным из всех структур гортани. Это образование состоит из двух пластинок, которые объединяются спереди под определенным углом.
Еще один хрящ гортани — черпаловидный. По своей форме он напоминает пирамиду, в которой выделяют основание и верхушку. Причем верхушка обращена кверху и несколько кзади, а основание — книзу и кпереди.
Наиболее сверху расположен надгортанник — эластический хрящ. Он закрывает вход в гортань во время глотания, что препятствует попаданию пищи в дыхательные пути.