Причины
Естественное изнашивание структур позвоночника — это самая распространенная причина миелопатии. Когда тело стареет, естественное изнашивание структур позвоночника вызывает процесс дегенерации. Дегенеративные изменения затрагивают дугоотросчатые суставы, межпозвонковые диски и связки.
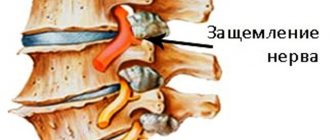
Когда межпозвонковые диски состариваются, они начинают усыхать и затвердевать, они начинают давить на близлежащие структуры, в том числе на хрящевую поверхность дугоотросчатых суставов. Это добавляет нагрузку на суставы и мешает им правильно работать, что запускает цикл дегенерации. Дегенерация межпозвонкового диска также может привести к появлению межпозвонковой грыжи, которая может сдавить близлежащий корешок спинномозгового нерва или даже спинной мозг, вызывая целый комплекс неприятных симптомов.
Межпозвонковая грыжа образуется в том случае, когда в ослабленной внешней оболочки межпозвонкового диска появляется трещина или разрыв, через который часть гелеобразного содержимого диска (пульпозного ядра) буквально выдавливается в позвоночный канал под действием силы тяжести. Обычно межпозвонковая грыжа бывает не настолько больших размеров и расположена не таким образом, чтобы сдавить спинной мозг. Как правило, при грыже наблюдается только сдавление корешка спинного мозга. Симптомы сдавления корешка спинного мозга тоже могут быть очень неприятными и даже инвалидизирующими, однако потенциально такое состояние гораздо менее опасно и, в превалирующем большинстве случаев, прекрасно лечится консервативными методами. Спинной мозг может сдавить только грыжа больших размеров, находящаяся в определенном положении, нередко на фоне уже имеющегося стеноза позвоночного канала. Симптомы миелопатии, несмотря на частое отсутствие болевого синдрома гораздо более опасны, так как являются проявлениями выпадения функций, котрые контролируют спинной мозг.
Читать также…. Лечение дегенеративного стеноза позвоночного канала
Дегенерация структур позвоночника может запустить формирование костных разрастаний (остеофитов), которые также могут сдавливать корешки спинномозговых нервов и иногда спинной мозг. Кроме того, на фоне разрастания костей позвонков возникает сужение (стеноз) позвоночного канала. Поскольку спинной мозг и отходящие от него корешки спинномозговых нервов располагаются как раз в позвоночном канале, вероятность того, что будет задет нерв или спинной мозг, увеличивается.
Другой частотной причиной миелопатии является травма, например, полученная при занятиях спорта, в дорожной аварии или при падении. Такие травмы нередко затрагивают мышцы и связки, которые стабилизируют позвоночника. Также травмы могут вызвать перелом костей и смещение суставов.
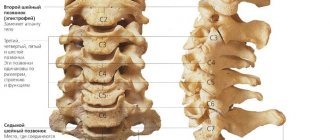
Миелопатия может быть также вызвана воспалительным заболеванием, таким как, к примеру, ревматоидный артрит, при котором иммунная система человека атакует суставы позвоночника, как правило, шейного отдела. Менее распространенные причины миелопатии включают опухоли, инфекции и врожденные аномалии позвонков.
Рецепты народных целителей
Их очень много. Привести даже небольшую часть в одной статье нереально. Рассмотрите комплексную терапию народными методами:
- Ежедневно на протяжении длительного времени принимайте утром и вечером 1 стакан теплого молока, добавляя туда по 1 ч.л. пчелиного подмора, спиртовой настойки прополиса и меда. Это настоящий витаминно-минеральный коктейль для организма.
- Ежедневно проводите не менее 1 часа на свежем воздухе.
- Ежедневно делайте самомассаж шейно-воротниковой зоны и части грудного отдела (куда достанете).
- Каждый день утром и днем выполняйте несложный комплекс упражнений (см. ниже).
- Каждый день перед сном примерно 30 минут лежите на аппликаторе Ляпко (или Кузнецова).
- Ежедневно просите родственников делать вам медовый массаж всего позвоночника.
- Если здоровье позволяет, посещайте 1 раз в неделю баню, а после нее обязательно пейте травяной чай.
Краткие сведения о болезни
Под этим термином подразумевается повреждение спинного мозга, благодаря давлению на него вследствие чего-либо с нарушением чувствительной и двигательной систем. Оно не является самостоятельным заболеванием. Это осложнение, которое возникает при патологических процессах в спинномозговых оболочках или же в позвоночном столбе.
К такому осложнению приводят нарушение вещества патологическими факторами, такими как, пережатие больших кровеносных сосудов, из-за этого нарушается питание нервной ткани, а также, развивается некроз. Чем дольше длится это осложнение, тем интенсивнее меняется кровоток.
Виды
Классификация миелопатии позвоночного канала разделяется на этиологические типы:
дискогенная или спондилогенная(вертеброгенная миелопатия) —, причиной появления служат заболевания суставов и межпозвоночных дисков,
- раковая (возникает на фоне онкологического новообразования, его токсического воздействия и сдавливания),
- ишемическая (она же дисциркуляторная, вызвана повышенным холестерином —, тромбозом, атеросклерозом сосудов, диабетом),
- посттравматическая миелопатия (характеризуется различной степенью поражения в зависимости от причиненного травмой ущерба целостности спинномозгового канала),
- сосудистая миелопатия (эпидуральная патология развивается вследствие открытого кровоизлияния в спинном мозге при получении травмы).
Существуют и другие виды миелопатии, по названию которых можно догадаться о природе их появления: метаболическая, интоксикационная, воспалительная, радиационная.
Лечение
Консервативное лечение
Хотя лучшим лечением для большинства пациентов с миелопатией является хирургическая декомпрессия спинного мозга, для той группы пациентов, у которых симптомы миелопатии выражены слабо, более подходящим будет ожидание с постоянным мониторингом состояния. Если симптомы миелопатии выражены незначительно, врач может порекомендовать, комплекс упражнений, чтобы укрепить позвоночник и повысить его гибкость, различные массажные методики, а также медицинские препараты, направленные на снятие болевого синдрома, например, нестероидные противовоспалительные препараты (НПВП). По нашему опыту для лечения миелопатии необходимо уменьшить размер грыжи диска, особенно, в случае стеноза позвоночного канала, так как операции на шее в случае стеноза приводят к более частым осложнениям и часто инвалидизируют пациента. Применение гирудотерапии поможет снять воспаление, отек и уменьшить болевой синдром. Гирудотерапия в отличие от стероидных гормонов не имеет побочных эффектов и более эффективна.
Читать также…. Межпозвоночная грыжа шейного отдела
Хирургическое лечение
Основной целью хирургического вмешательства при миелопатии, как уже было сказано, является декомпрессия спинного мозга. Врач может выбрать ламинотомию с боковым доступом (через надрез в спине). С помощью такой операции можно убрать часть костной ткани позвонка, которая сдавливает спинной мозг и, таким образом, освободить пространство для спинного мозга. Тем не менее, эта процедура может не подойти всем пациентам, поскольку она может привести к нестабильности позвоночного сегмента и развитию кифоза. Врач также может использовать передний подход при операции на шейном отделе позвоночника, что позволит ему увидеть и удалить остеофит или межпозвонковую грыжу, оказывающие давление на спинной мозг. Во время процедуры врач также может провести спинальную фузию (сращение позвоночного сегмента с помощью костного имплантата), чтобы снизить риск осложнений после хирургического вмешательства.
Симптомы остеохондроза
Чтобы предотвратить грудной остеохондроз и симптомы, лечение и профилактические меры продумываются заранее. Остеохондроз грудного отдела позвоночника характеризуется дистрофией и дегенерацией костей. При грудном остеохондрозе меняется и разрушается состав элементов позвоночника, связок, и хрящей. На фоне заболевания возникают атеросклероз, пневмосклероз, дисфункция предстательной железы и бесплодие.
- Советуем прочитать: диагностика остеохондроза.
Сначала остеохондроз поражает кости, затем хрящи и мышцы. У молодых людей при остеохондрозе грудного отдела опорно-двигательная система состаривается, не успев созреть и развиться.
Известные симптомы остеохондроза грудного отдела позвоночника, характерные для различных стадий развития заболевания:
- Давление в области спины или груди, мешающее дыханию;
- Затруднённость поворачивания(наклона) туловища;
- Периодические ощущения онемения тела;
- Пониженная температура нижних конечностей;
- Ощущение зуда и жжения в конечностях(зачастую в ногах);
- Ломкость ногтей;
- Проблемы с функциями ЖКТ;
- Нарушение работы половых органов(снижение потенции);
- Тошнота;
- Изжога;
- Головная боль, похожая на мигрень;
- Межрёберная невралгия;
- Неприятное чувство в передней части брюшины;
- Боль в левой части грудины, напоминающая сердечную;
- Рефлекторное напряжение спины и груди;
- Острые боли на уровне печени и желчного пузыря;
- Иногда опоясывающий лишай.
Диагностика
Чтобы обнаружить причину развития заболевания, оценить степень поражения спинномозгового канала и околопозвоночных тканей, определить вероятность последствий миелопатии, специалист использует методы магнитно-резонансной и компьютерной томографии, электромиографии, биохимического анализа крови, посева спинномозговой жидкости, ПЦР, рентгена.
На основания результатов лабораторных исследований и рекомендаций онколога, вертебролога, хирурга, невролога и других специалистов, назначается терапия миелопатии лечащим врачом.
Клинические проявления
Независимо от этиофакторов в ходе формирования патпроцесса у больного может наблюдаться следующая клиническая картина:
- Рефлекторная дисфункция.
- Сниженная чувствительность.
- Незначительная лихорадка
- Дисфункция органов малого таза.
- Болезненный синдром в поврежденной зоне с иррадиированием в межреберную и грудинную область.
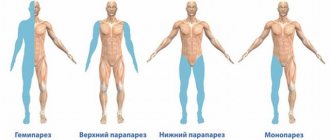
- Парезы и паралич рук и ног.
Альгии в торакальной части позвоночника отмечаются на протяжении нескольких недель. Она имеет выраженную и яркую характеристику, интенсифицируется в момент глубоких вдохов и наклонов тела. В некоторых случаях может наблюдаться интенсификация болевого синдрома ночью с последующим регрессом в утренние часы.