Расстройства работы, функциональной активности, анатомические изменения церебральных структур представлены широким перечнем отклонений, которые могут быть смертельно опасны.
Зачастую так оно и оказывается: без должной медицинской помощи пациент рискует погибнуть или заработать необратимые изменения в нервных тканях, стать глубоким инвалидом. Этого нельзя допускать, нужно действовать быстрее.
Отек мозга — это острое состояние, при котором повышается количество внутри- и межклеточной жидкости в структурах нервных волокон. Встречается на фоне множества заболеваний и состояний неврологического, травматического характера, поражений сердечно-сосудистой системы.
Клиническая картина специфичная, потому спутать патологический процесс довольно трудно. Времени в обрез. Лечение проходит в условиях неврологического стационара, реанимации. Зависит от состояния пациента, текущего положения вещей.
Прогнозы туманные. Если удается помочь в первые несколько часов, велики шансы на тотальное восстановление без критических осложнений и последствий.
Механизм развития
Патогенетических путей формирования расстройства несколько. Как правило, они не пересекаются друг с другом, существуют и возникают изолированно.
О чем конкретно идет речь:
- Острые воспалительные процессы. Могут быть инфекционными, как менингит или энцефалит. Чуть реже встречаются аутоиммунные варианты расстройства. Они дают примерно такие же осложнения.
Речь идет о повышении концентрации жидкости в результате застоя ликвора, это приводит еще и к стремительному росту внутричерепного давления.
Внимание:
Если воспалительный процесс не устранить в короткие сроки, вероятность развития осложнения, отека мозга (ОГМ), растет каждый час.
- Онкология. Злокачественные опухоли наиболее часто. В основном, глиальные, астроцитомы. Как ни странно, сюда включают и доброкачественные новообразования. При условии, что они достаточно крупные, чтобы компрессировать дренажные пути церебральных структур.
Вероятность спорная. Предсказать наперед, каковы риск развития названного патологического процесса невозможно. Но лучше перестраховаться, начать лечение быстрее.
- Гидроцефалия. Повышение количества жидкости в черепной коробке. Развивается как самостоятельный патологический процесс или в результате влияния стороннего фактора. Например, воспаления, перенесенной травмы или развития опухоли.
Радикальным образом врожденные формы нарушения устранить не получается. Нужно бороться с симптомами и нормализовать работу дренажной системы. Для этих целей применяются мочегонные препараты.
- Перенесенные повреждения. Травматический механизм считается одним из основных. Очень частый фактор развития патологического процесса.
Посттравматический отек мозга может случиться внезапно, спустя какое-то время после перенесенного повреждения черепа. Поэтому настоятельно рекомендуется лечить ЧМТ в условиях неврологического стационара. Там можно получить достаточный присмотр и нужный уход.
- Инсульт. Острое нарушение церебрального кровотока. Особенно, если речь идет о геморрагической форме. Когда образуется сгусток крови, он сжимается, уплотняется и компрессирует ткани. В том числе дренажную систему, которая распределяет ликвор. Возможны опасные и непредсказуемые последствия в виде некроза большей части церебральных структур, вклинение ствола в большое затылочное отверстие и смерть пациента.
Это основные механизмы развития патологического процесса.
Отдельно стоит упомянуть детей. Новорожденные сталкиваются с отеком мозга при тяжелом течении беременности у матери. Нужно наблюдать какое-то время после появления на свет. По крайней мере, неделю.
Отёк мозга травматический
Отёк мозга травматический (ОМТ) – повышенное содержание воды в тканях мозга после ЧМТ. Экспериментальными исследованиями установлено наличие двух форм травматического отека мозга:
- вазогенный (ВО)
- цитотоксический.
Выделяют также относительно редкую форму травматического отека мозга— ишемическую, характеризующуюся двухфазностью проявления (сначала цитотоксический, затем вазогенный травматический отек мозга).
При травме мозга ишемический ОМТ (аналогичный модели ишемического отека с клипированием магистральной артерии в эксперименте) может встречаться при тромбоэмболии стволов магистральных артерий, при дислокационном ущемлении задней мозговой артерии в отверстии мозжечкового намета и в некоторых других случаях, отмеченных ниже. Вазогенный и цитотоксический ОМТ часто сопутствуют друг другу с доминированием одного из них.
ОМТ возникает вследствие повышения сосудистой проницаемости ГЭБ и сопровождается выходом плазмы и ее компонентов в межклеточное пространство.
ВО, по данным КТ, формируется в течение первых сут. после ЧМТ как реакция на воздействие механической энергии на мозговое вещество, особенно при его деструкции.
Он представляет собой на КТ зону пониженной плотности (18-25 Н), чаще перифокальную, и соответствующего ей в остром периоде сигнала повышенной активности в режиме Т-2 (SE — 2000-2500/150 м/сек) на МРТ. Очаги ушиба 1 вида по их КТ-характеристике соответствуют локальному ВО, патоморфологически обнаруживаются также мелкие точечные кровоизлияния, обусловленные повреждением ГЭБ.
При распространении перифокального ВО, особенно в случаях множественного контузионного поражения, зоны пониженной плотности в динамике могут сливаться, превращаясь в долевой или полушарный ОМТ.
Двуполушарная генерализация ВО наблюдается редко. Быстро выявляющееся, по данным КТ, диффузное понижение плотности мозга у больных с эпизодами гипоксии относят к ишемическому (аноксическому) ОМТ.
Этот вопрос остается малоизученным и нуждается в дальнейшей разработке.
При достаточно выраженном масс-эффекте ВО имеет сообщение с желудочками мозга в виде гиподенситивной дорожки на КТ, аналогичной по плотности перифокальному отеку на КТ или сигналу повышенной активности на МРТ.
Она указывает на дренирование (клиренс) отечной жидкости и продуктов распада травматического субстрата на ранних этапах ЧМТ в желудочковую систему. Спустя несколько нед.
о и исчезновение саногенной дорожки на КТ-МРТ, что свидетельствует об окончательном прекращении первой фазы ВО, когда градиент давления образующейся отечной жидкости направлен из сосуда в ткань мозга и далее в ликворную систему, и «включение» второй его фазы, где градиент давления диаметрально меняется и направлен из очага повреждения мозга в капилляры (реабсорбция). Однако следует помнить, что обнаружение спустя несколько мес. после ЧМТ на КТ-МРТ признаков сообщения места локализации бывшего интрацеребрального субстрата с желудочковой системой и/или конвекситальной поверхностью необходимо рассматривать как кистозно-атрофический процесс, в том числе и порэнцефалию. Последняя часто возникает ввиду длительного разрешения ВО в зоне крупного травматического субстрата и проведенной краниотомии. В отдельных наблюдениях это бывает и без хирургического вмешательства. Пик нарушения проницаемости ГЭБ (по данным коэффициента проницаемости для альбуминов) приходится на 1-2-е сут. после травмы, а по КТ — на 5-8-е сут. Присоединение менингоэнцефалита вызывает значительное повышение этого коэффициента и, следовательно, степени повреждения ГЭБ. При небольших очагах ушиба или внугримозговых гематомах кортикально-субкортикального расположения разрешение ВО происходит через субарахноидальное пространство и путем реабсорбции.
Патогномоничной для травматического вазогенного отека клинической картины нет. Это касается прежде всего больных, находящихся в коме с момента травмы.
Тем не менее, при неглубоких нарушениях сознания (оглушение различной степени) симптомы прогрессирующего ВО могут складываться из нарастания нарушения сознания, усиления головной боли, появления рвоты, психомоторного возбуждения, брадикардии, развития застойных сосков зрительных нервов.
При этом, в ответ на дегидратационную терапию, часто отмечается волнообразно меняющийся уровень сознания в первые сут. после травмы.
При эпидуральных и субдуральных гематомах плотность мозговой ткани подлежащего полушария на КТ снижается незначительно. До эвакуации гематомы в прилегающем к ней полушарии преобладают ишемические расстройства вследствие механического сдавления мозга.
Роль ВО, если отсутствуют сопутствующие очаги ушиба и/или внутримозговые гематомы, незначительна. В то же время, после удаления экстрацеребральных гематом, на стороне эвакуации, по данным радионуклидных исследований, может выявляться значительное увеличение объемного мозгового кровотока, приводящее к его межполушарной асимметрии.
При этом недостаточно ясным остается взаимоотношение ВО и набухания (гиперемии) мозга.
Цитотоксический отек мозга характеризуется отеком (вспучиванием) клеточных элементов паренхимы мозга, обусловленным воздействием гипоксии, некоторых химических препаратов.
Основным механизмом данного вида отека является нарушение осморегуляции клеток мозга, зависящее от функционирования натрий-калиевого «насоса». Все представленные данные получены в эксперименте.
Достоверных способов диагностики цитотоксического ОМТ в клинике нет.
Лечение ВО нельзя рассматривать вне связи с размерами и количеством очагов ушиба-размозжения мозга и/или внутримозговых гематом, тактикой лечения (хирургическое удаление субстрата или консервативное ведение), возрастом больных, исходного уровня сознания и других слагаемых клинической картины.
В последние годы показана малая эффективность глюкокортикоидной терапии при тяжелой ЧМТ, поэтому ее можно рекомендовать лишь при возникновении опасных для жизни осложнений — травматическом, геморрагическом шоке, сочетающемся с ЧМТ, или же артериальной гипотензии и гипоксемии при изолированной ЧМТ, требующей неотложного реанимационного пособия. Учитывая зависимость организма при навязывании ему иного гормонального баланса целесообразно после достижения необходимого клинического эффекта продолжить глюкокортикоидную терапию с тенденцией к ее уменьшению и прекращению за 4-6 сут.
Ввиду циркуляции в крови и особенно в ЦСЖ большого количества токсичных продуктов распада мозговой ткани и их метаболитов, обязательно использование дезинтоксикационной терапии (гемодез, нативная плазма), исходя из конкретной лечебной ситуации. Из дегидратационной терапии наиболее оправданным является применение салуретиков (лазикс, фуросемид).
Их назначение показано в остром периоде ЧМТ для достижения необходимого клинического эффекта — устранения КТ-признаков масс-эффекта и неврологической дислокационной симптоматики, снижения ВЧД, а также с целью купирования сопутствующей почечной недостаточности и отека легких.
Дозы салуретиков зависят от непосредственных задач по лечению больного и обычно варьируют от 20 до 60 мг при однократном введении (внутривенно или внутримышечно). При неэффективности салуретиков и в случаях, когда требуется быстрое снижение ВЧД показано использование осмотических диуретиков.
Применяют маннит, из расчета 0,5-1,0 г на кг массы тела больного в виде струйной инфузии. Верхняя граница АД при этом не должна быть ниже 100 мм рт. ст. Обладая мощным дегидратационным действием, осмотические диуретики позволяют выиграть время, в частности при дислокационном синдроме.
Однако следует помнить об их кратковременном эффекте по снижению ВЧД, дегидратации наряду с отечными тканями интактных и возможном феномене «отдачи» через 4-6 час. после введения, необходимости коррекции водно-электролитного равновесия. У больных в терминальной коме, когда происходит полная утрата ауторегуляции мозгового кровотока, применение осмотических диуретиков противопоказано.
Необходимым условием лечения является использование, начиная с первых дней травмы, ноотропных средств, опосредованно действующих еще и как активаторы антиоксидантной системы организма, а также улучшающих метаболические процессы в мозге (церебролизин и др.).
Показано назначение препаратов, улучшающих микроциркуляцию в сосудистом русле (реополиглюкин, трентал). Последний применяют, если отсутствует угроза кровотечения.
Начиная с первых часов и в течение первых суток после тяжелой ЧМТ в комплекс лечения включают антиферментные препараты.
Учитывая показания и противопоказания в каждом наблюдении, разрешению ВО может способствовать наложение наружного вентрикулярного дренажа, т. к.
снижение ВЧД даже на короткий срок увеличивает клиренс отечной жидкости и продуктов распада мозговой ткани через желудочковую систему.
Источник: https://dreamsmedic.com/spravochniki/nejrotravmatologiya/terminyi-na-o/otyok-mozga-travmaticheskij.html
Классификация
Отек головного мозга подразделяется на вазогенный, интерстициальный и цитотоксический. Они имеют несколько разные механизмы формирования и требуют отдельного подхода к терапии.
Вазогенный
Суть расстройства заключается в проникновении положительно заряженных ионов в ткани головного мозга. В норме они не могут попасть в церебральные структуры. Мешает гематоэнцефалический барьер.
В результате течения воспалительных процессов, опухолей и прочих состояний, степень защиты снижается. Заряженные частицы приводят к росту осмотического давления. Соответственно, жидкость выходит из клеток в межклеточное пространство.
Следующий заметный шаг — компрессия тканей церебральных структур и развитие самого отёка церебральных тканей. Счет идет на часы. В некоторых случаях — на дни. Если повезет, удастся среагировать и помочь пациенту.
Цитотоксический
Проще говоря, концентрация жидкости в этом случае растет внутри самих нервных клеток. Они большей частью состоят из воды. Тут же объемы растут еще больше.
Цитологические единицы утрачивают возможность нормально реагировать на стимулы, работать как обычно. Отек развивается относительно медленно, в течение нескольких дней. Есть время на то, чтобы помочь больному.
Интерстициальный
Развивается на фоне гидроцефалии. Застой внутричерепной жидкости, ликвора, приводит к компрессии самого головного и спинного мозга, а затем — к очаговым расстройствам, опасным для здоровья и жизни.
Каждый вариант требует собственного, особого подхода к терапии.
Внутричерепная травма
Внутричерепная травма – это довольно широкий спектр повреждения головного мозга с разными причинами и повреждениями. Рассмотрим самые распространенные диагнозы.
Сотрясение головного мозга
Функционально обратимое повреждение головного мозга с кратковременной потерей сознания, обусловленное ЧМТ. Патоморфологические изменения могут быть выявлены лишь на клеточном и субклеточном уровнях.
Клиническая картина
- Кратковременная потеря сознания, следующая после травмы
- После восстановления сознания: головная боль, головокружение, тошнота, нередко рвота, шум в ушах, потливость
- Жизненно важные функции не нарушены
- Очаговая неврологическая симптоматика отсутствует
- Ретроградная амнезия
- Общее состояние обычно улучшается в течение первой, реже – второй недели после травмы.
Диагностика
- Повреждения костей черепа отсутствуют
- Давление ликвора и его состав без изменений
- КТ и МРТ без патологических признаков.
Следует дифференцировать с периодом светлого промежутка при развитии сдавления мозга.
Лечение
- Госпитализация обязательна; постоянное наблюдение как минимум в течение 24 ч после травмы с целью своевременной диагностики сдавления головного мозга
- Симптоматическая терапия (ненаркотические анальгетики при болях, антибактериальные средства при наличии ран мягких тканей).
Травматический отек головного мозга
Отек мозга – проявляется как повышенное накопление жидкости (воды, лимфы) в тканях мозга и его кровеносных сосудах.
Отек мозга является серьезным состоянием, потому что в результате увеличения мозгового объема, возникает повышения внутричерепного давления, что может вызвать различные осложнения организма.
Для описания этого состояния также используется термин “повышенное внутричерепное давление”, а также “церебральная эдема”. Его суть заключается в том, что внутри черепной коробки повышается давление, в ответ на это нарушается мозговое кровообращение, а это, в свою очередь, приводит к отмиранию клеток мозга
В некоторых случаях это состояние может привести к коматозным состояниям и даже к летальному исходу. К примеру, отек мозга является одной из непосредственных причин смерти при систематическом злоупотреблении алкоголем.
Причины отека головного мозга
Травма, болезнь, инфекция и даже перепад высот – любая из этих причин может привести к отеку мозга. Ишемический инсульт – наиболее распространенный тип нарушения мозгового кровообращения в результате образования тромба. В этом случае клетки мозга, не получая должного количества кислорода, начинают отмирать, и развивается отек.
Геморрагический инсульт – результат повреждения кровеносных сосудов мозга. Возникшее внутримозговое кровоизлияние приводит к повышению внутричерепного давления. Чаще всего геморрагический инсульт развивается из-за повышенного артериального давления, среди других причин – травма головы, прием некоторых лекарственных препаратов, а также врожденные пороки развития.
Инфекционные заболевания: менингит, энцефалит, токсоплазмоз, субдуральный абсцесс, опухоль, перепад.
Симптомы отека мозга
Симптомы отека мозга варьируются в зависимости от причины и тяжести состояния. Как правило, признаки заболевания развиваются внезапно: головная боль, боль или онемение в области шеи, тошнота, рвота, головокружение, неравномерное дыхание, нарушения зрения, амнезия, нарушение равновесия и походки (атаксия), затруднение речи, понижение уровня сознания (ступор), судороги, потеря сознания.
Лечение отека мозга
Хирургическое и медикаментозное лечение направлено на снабжение мозга кислородом. В результате отек уходит. Как правило, своевременная терапия способствует более раннему и полному выздоровлению и заключается в следующем: оксигенотерапия, внутривенное вливание, понижение температуры тела.
В некоторых случаях при отеке мозга назначаются медикаменты. Их выбор определяется в зависимости от причины и симптомов, сопровождающих развитие отека.
Вентрикулостомия представляет собой дренаж цереброспинальной жидкости из желудочков головного мозга через катетер. Данная операция выполняется для уменьшения повышенного внутричерепного давления.
Целью хирургического вмешательства при отеке мозга могут быть:
- Удаление фрагмента кости черепа, чтобы уменьшить внутричерепное давление. Эта операция называется декомпрессивной краниэктомией.
- Устранение причины отека, например, восстановление поврежденного кровеносного сосуда или удаление новообразования.
Диффузная травма головного мозга
Диффузная травма головного мозга – травма, при которых либо торможение, либо ускорение головы приводит к последующему натяжению и разрыву аксонов (нервные волокна, соединяющие нервные клетки).
При разрыве волокон происходит диффузная травма головного мозга, причиной которой может быть большое количество факторов: ДТП, удары по голове, драки, избиения, падения с высоты, потеря сознания, а также многое другое.
Симптомы диффузной травмы.
Диффузное повреждение головного мозга сопровождается микроскопическими кровоизлияниями, которые выявляются в полуовальном центре, мозолистом теле и верхних отделах ствола мозга.
Проявляется травма, как правило, в виде продолжительной комы, в большинстве случаев переходящей в вегетативное состояние, которое может длиться в течение нескольких месяцев или лет.
Лечение диффузных травм. Диффузная травма головного мозга путем оперативного вмешательства не вылечивается. Пострадавшим, как правило, оказывается ряд других комплексных мер. Например:
- длительная ИВЛ в режиме гипервентиляции;
- терапевтические мероприятия для улучшения обменных процессов:
- коррекция водно-электролитного и кислотно-основного баланса;
- нормализация состава крови.
Для того чтобы не возникло осложнений в виде воспаления или инфекций, больному, с учетом особенностей микрофлоры его кишечника, назначаются антибактериальные препараты.
Травмирование головного мозга диффузного характера может иметь показания для оперативного вмешательства, но только в том случае, если обнаружены сопутствующие очаговые повреждения, которые вызывают давление. Консервативное лечение, как правило, практически всегда осуществляется в отделении интенсивной терапии.
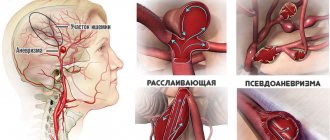
Эпидуральное кровоизлияние
Эпидуральное кровоизлияние (синонимы: гематома экстрадуральная, гематома внутричерепная надоболочечная) представляет собой скопление крови между твердой мозговой оболочкой и костями черепа.
Согласно “классическим” представлением возникновение эпидуральной гематомы обусловлено переломом височной кости с повреждением средней оболочечной артерии в месте её прохождения в костном желобке в области птериона.
Возникающее кровотечение приводит к отслоению твёрдой мозговой оболочки от кости с формированием гематомы.
Альтернативная точка зрения – отслоение твёрдой мозговой оболочки происходит первично, а кровотечение возникает вторично.
Причины Эпидурального кровоизлияния
Источником кровоизлияния в эпидуральное пространство являются ветви средней менингеальной артерии, крупные вены и венозные синусы. Нередко эпидуральное кровоизлияние сочетается с кефалогематомой, особенно при линейных переломах костей черепа.
Симптомы Эпидурального кровоизлияния
При отсутствии оперативного лечения ситуация прогрессирует, последовательно наступают децеребрация, атоническая кома и смерть больного. Другие симптомы, возникающие у больного с эпидуральной гематомой неспецифичны и отражают повышение внутричерепного давления (гипертензия, судороги, головная боль, рвота).
Следует помнить, что у некоторых больных с эпидуральной гематомой гемипарез может быть ипсилатеральным.
Лечение Эпидурального кровоизлияния
В большинстве случаев наличие эпидуральной гематомы – показание к срочному оперативному вмешательству.
При своевременной диагностике и лечении (в “светлом промежутке”) летальность составляет 5-10%. Если эпидуральная гематома протекает без “светлого промежутка” летальность повышается до 20-25%.
Примерно у 20% пациентов с эпидуральной гематомой также выявляют сопутствующую субдуральную гематому, в таких случаях прогноз значительно хуже, летальность может достигать 90% (как и при запоздалом оперативном вмешательстве).
Травматическое субдуральное кровоизлияние
Субдуральное кровоизлияние будет развиваться при разрыве венозных синусов и крупных вен.
Головной мозг окружает три оболочки. Наружная, жесткая мозговая оболочка обычно самая плотная. Нередко травмы головы и головного мозга будут приводить к кровотечениям в место между мозгом и твердой оболочкой. При острых травмах, которые идут с образованием субдуральной гематомы, обычно повреждается ткань мозга.
Может быстро возрастать гематома. У таких пациентов часто бывают серьезные неврологические отличия, а также смерть. Возникает хроническое субдуральное кровоизлияние, когда предыдущее кровоизлияние не рассасывается.
Хроническое субдуральное кровоизлияние при его малом росте может достигать циклопических размеров, что вызывает различные симптомы.
Традиционно острое субдуральное кровоизлияние возникает при травме, хотя иногда травмы головы и не отмечается. Также гематома возникает, когда пациент принимает лекарства, разжижающие кровь.
Традиционно хроническое субдуральное кровоизлияние развивается на месте не рассосавшегося сгустка крови, ограничиваясь его оболочкой. Васкуляризированная оболочка может повторно кровоточить в гематому, расширяя ее.
В субдуральное пространство иногда может кровоточить артериовенозная мальформация, опухоль мозга или аневризма, что будет образовывать субдуральное кровоизлияние.
Среди источников субдуральных кровоизлияний можно выделить поврежденные корковые и шальные сосуды, часто в область контузионного очага. Также причиной субдуральных гематом бывают разрывы вены Галена, а также повреждения средней оболочечной артерии, включая сопровождающие ее вены.
Основной фактор возникновения – это травма при несоответствии родового канала и размеров плода.
Также это бывает при ригидности шеи матки, при слишком маленькой продолжительности родов, а также их большой длительности при длинной компрессии головки плода, при лишней мягкости и податливости костей черепа, при использовании вакуумной экстракции, а также поворотов плода при родах, при аномальном предлежании плода.
В случае больших субдуральных гематом необходимо неотложное нейрохирургическое вмешательство. В случае небольших гематом используют их рассасывание. При разрыве серпа или намета прогноз неблагоприятен.
Иногда может развиваться вторичная гидроцефалия.
Причины
Основные факторы становления процесса будут такими:
Черепно-мозговые травмы
Ушибы, сотрясения и многие другие патологические состояния. Они способны спровоцировать застой цереброспинальной жидкости, ликвора. Что и станет, в конечном итоге, фактором развития расстройства.
Восстановление проводится под контролем невролога. Незначительные повреждения можно корректировать дома.
Более серьезные, во избежание лишнего риска, лучше устранять в стационаре, неврологическом отделении больницы. Вопросы лечения мы рассмотрим далее.
Воспалительные процессы
В основном, инфекционные. Это хорошо знакомые многие энцефалит и менингит. Разумеется, они не всегда приводят к названному патологическому процессу. Но такое возможно, риски растут по мере усугубления состояния, роста температуры, количества патогенных организмов.
Чуть реже встречаются аутоиммунные поражения церебральных структур. Они приводят к таким же последствиям.
Лечение названных расстройств проходит строго в условиях инфекционного или неврологического стационара, под контролем группы врачей. Иначе не миновать осложнений.
Интоксикации, некоторые формы отравления
Например, поражения организма солями тяжелых металлов. Свинца, ртути и прочих. Токсическими парами летучих веществ: сероводорода, фосфина и многих других.
Всего того, что потенциально способно замедлять обменные процессы в церебральных структурах, нарушать клеточное дыхание.
Сюда же можно отнести некоторые медикаменты. Как правило, отек мозга как побочный эффект прописан прямо в самой аннотации, инструкции к конкретному препарату. Остается только посмотреть и прикинуть риски.
Своими силами в любом случае, назначать медикаменты нельзя. Оставьте эту работу врачу.
Злокачественные опухоли
Реже — доброкачественная онкология. В первом случае на мозг воздействует пара факторов.
- С одной стороны, неоплазия прорастает сквозь здоровые ткани, рушит и убивает клетки. Вызывает выход цереброспинальной жидкости во внутренние структуры.
- С другой — при достаточных размерах компрессирует волокна. Что касается доброкачественных форм, речь идет только о масс-эффекте, сдавливании церебральных структур.
Единственный способ помочь пациенту — удалить опухоль целиком или по большей части. И то, никто не гарантирует, что не случится рецидива.
Инсульт
Острое ослабление питания нервных тканей. Причина отека мозга заключается в нарушении местного кровообращения, выходе жидкости из клеток во внешнее пространство и нарастающих явлениях компрессии тканей.
Процесс замыкается, разорвать порочный круг можно только посредством медицинского вмешательства. Инсульт может быть ишемическим или геморрагическим, когда сосуд не выдерживает, лопается, образуется крупная гематома.
Результат один и тот же. При второй форме появляется дополнительный патогенетический фактор, обширное кровоизлияние. Шансы на восстановление и даже выживание гораздо ниже.
Выраженные аллергии
Интересно, но и банальные иммунные реакции, ложные ответы защитных сил могут стать причиной отека мозга.
Чаще всего, виновником патологического процесса становится анафилактический шок. Тот же результат встречается при отеке Квинке.
Отек-набухание головного мозга — это последствие застоя ликвора, накопления цереброспинальной жидкости в межклеточном пространстве на фоне повреждения клеток церебральных структур собственными антителами.
К счастью, это нечастая проблема, есть все шанс с ней не столкнуться.
Алкоголизм
На фоне длительного приема спиртного проницаемость мелких и крупных сосудов повышается. Жидкая фракция просачивается проникает в межклеточное пространство и в буквальном смысле распирает церебральные структуры.
Это очень опасно, поскольку может привести головной мозг в движение и спровоцировать смертельный исход. Подобные патологические осложнения развиваются не только у запойных алкоголиков и любителей выпить со стажем.
Столкнуться с проблемой может кто угодно, просто превысив дозировку. Если отказаться от спиртного, вероятность патологического состояния постепенно будет снижаться. Нужно хотя бы полгода наблюдаться у невролога. На всякий случай.
Это только часть возможных причин. На самом деле счет патогенетических факторов идет на десятки.
Так, в ходе экспериментов получена информация об отекании церебральных тканей после интенсивного воздействия холода. Причинами отека головного мозга могут стать расстройства работы печени, цирроз и следующие за ним дисфункциональные явления.
Но эти — основные. Вопрос стоит рассматривать в комплексе и четко отграничивать патогенез. Это поможет в разработке стратегии лечения. Своими силами разобраться не получится. Нужно участие узкого специалиста.
Взгляд изнутри: что происходит под черепной коробкой?
Если отойти от медицинской терминологии и говорить о проблеме обычными словами, то отек мозга — патология, при которой происходит сбой в процессах циркуляции спинномозговой жидкости. Ее объем резко увеличивается. Ситуация усугубляется тем, что мозг заключен в замкнутой полости. Ликвор начинает давить на ткани, препятствует кровообращению, вызывает некротические явления (отмирание участков мозга). Симптомы отека проявляются очень быстро, больному становится все хуже и хуже. Сосуды не выдерживают таких нагрузок, перестает работать дыхательный центр, происходит остановка сердца.
Причины у детей
Факторы развития отека у пациентов младшего возраста могут быть теми, которые описаны выше. За некоторыми исключениями по понятным причинам. Но есть и такие провокаторы, которые встречаются только у детей в ранний период жизни.
Сюда можно отнести:
Врожденные черепно-мозговые травмы
Костные структуры новорожденного слишком мягкие, податливые. Потому получить повреждение очень просто. Как правило, его можно избежать.
Сказывается недостаточная квалификация или откровенно халатное отношение медицинского персонала, родовых медсестер, акушеров, врачей.
Наиболее часто происходит сотрясение мозга. Встречаются и переломы костей черепа, выраженные деформации.
Восстановление возможно далеко не всегда. Перспективы коррекции рассматривают индивидуально, исходя из ситуации.
Гидроцефалия
Об этом состоянии уже было сказано. Концентрация цереброспинальной жидкости растет, в разных объемах.
Восстановление проводится в условиях неврологического стационара, уже после прохождения первичных терапевтических мероприятий. Неотложной помощи.
Фактически, ребенка из роддома перенаправляют в больницу. Далее потребуются систематические меры медикаментозной коррекции. И так продлится неопределенно долго.
Эклампсия у матери
Так называемый поздний токсикоз. Точные причины развития этого опасного патологического процесса понятны не до конца. Ничего конкретного сказать невозможно, есть только предположения.
Среди них — нарушения работы печени, почек у будущей матери, неправильное питание, физические перегрузки, стрессы, вредные, пагубные привычки.
Нарушение характеризуется довольно специфичным образом. Повышается артериальное давление, причем существенно: показатели тонометра в 200 на 120 — не предел. Если ничего не сделать, погибнет и мать, и ребенок. Есть риск.
После рождения же, начинаются опасные осложнения. Почти все дети, родившиеся таким тяжелым образом, попадают в реанимацию и борются за свою жизнь.
Благо, при достаточной квалификации врачей шансы на восстановление велики. Свыше 70%.
Новорожденных наблюдают в течение недели или больше, когда есть риски.
При перенесенном отеке мозга, если ребенок выкарабкался из патологического состояния, его ставят на учет у невролога. Нужно осматривать молодого пациента хотя бы раз в полгода.
Диагноз
Диагноз общего отека и набухания головного мозга основывается на учете клинических данных и результатов дополнительных методов исследования. Кардинальный симптом этого процесса — повышение внутричерепного давления диагностируют путем измерения давления цереброспинальной жидкости с помощью тензиометрических датчиков, а также на основании рентгенологических признаков гипертензионных изменений в костях черепа, данных ЭЭГ (появление медленных волн), замедления общего мозгового кровообращения; уменьшения объема желудочков мозга и субарахноидальных пространств, выявляемых при энцефало- или вентрикулографии (см. Энцефалография).
Местный отек и набухание головного мозга диагностируют с помощью эхоэнцефалографии (см.), при к-рой определяется смещение пораженного участка мозга; пневмоэнцефало- или вентрикулографии, при к-рых обнаруживается смещение желудочковой системы в противоположную сторону и возможные деформации желудочка в области очага; ангиографии, при к-рой наблюдаются замедление местного кровотока, смещение сосудов пораженной области, появление в ней как бы бессосудистой участка; радиоизотопного сканирования (см.), основанного на том, что нек-рые изотопы (меченый альбумин, 32P и др.) в повышенном количестве накапливаются в области отека и набухания мозга. Особенно высокую информативность и в значительной степени дифференцированное представление об отеке и набухании мозга, их соотношении и динамике развития дает определение электрического импеданса мозговой ткани (см. Импеданс), проводимое с применением глубинных электродов и токов определенной частоты.
Симптомы, клиническая картина отека мозга
Проявления патологического процесса явные и достаточно типичные, чтобы с ходу понять суть нарушения.
Среди признаков:
- Расстройства сознания. Симптомами отека мозга у взрослых в острой фазе, при стремительном развитии выступают сопор, кома. Они отличаются от простого обморока глубиной и длительностью. Если ничего не сделать в первые несколько часов, пациент вполне вероятно уже не придет в себя.
- Судороги. Приступы мышечных сокращений. Как при эпилептическом припадке. Проявление типично как для острого, так и для постепенно нарастающего отека мозговых тканей.
- Невыносимая головная боль. В некоторых случаях человек теряет сознание не сразу. Тогда этому дебюту предшествуют выраженные свидетельства дисфункции ЦНС.
К сопутствующим признакам отека головного мозга относятся головокружение, слабость, ощущение нереальности происходящего и ватности тела. Это результат резко ослабленного кровообращения в нервных тканях.
- Тошнота. Не всегда.
- Рвота. Точно так же.
- Нарушения зрения. Двоение в глазах из-за компрессии нервных тканей. Нарастают постепенно.
- Галлюцинации. Визуальные или слуховые обманы восприятия.
- Расстройства координации движений.
- Симптомы отека головного мозга включают проблемы с дыханием, сердечной деятельностью. Особенно на поздних стадиях.
Отек мозга у детей сопровождается падением артериального давления, апатичностью, отсутствием реакций на раздражители, чего быть в норме не должно.
Диагностика осложнена, поскольку узнать, как человек себя чувствует, невозможно. Не сразу понятно, что происходит.
Какими симптомами проявляется отечность мозговых тканей?
Признаки патологии настолько специфичны, что обычно врачи сразу же диагностируют отёк мозга. Симптомы такого нарушения:
- обязательно присутствует помрачение сознания. У некоторых пациентов возникает ступор, у других развивается кома;
- головная боль, которая с одинаковой интенсивностью чувствуется во всех участках головы;
- паралич части тела;
- речевые и зрительные расстройства, галлюцинации, потеря координации движений (если больной в сознании);
- кратковременные судороги, мышечная слабость;
- падение АД, нестабильный пульс. Если у больного появились такие симптомы, то это указывает на то, что отек распространился на мозговой ствол, где находятся жизненно важные нервные центры;
- иногда – головокружение, рвота (не приносящая облегчения), тошнота;
- затруднение дыхания;
- расходящееся косоглазие;
- плавающие глазные яблоки.
Состояние ухудшается очень стремительно, человек не осознает, что ним происходит, утрачивает двигательно-моторную активность.
Первая помощь
Своими силами сделать удается немногое. Необходимо вызвать скорую. Пока бригада едет, стоит выполнить простой алгоритм:
- Уложить или усадить пациента. Ни в коем случае кровь не должна приливать к голове. Потому найдите оптимальное положение для пострадавшего.
- Обеспечьте приток свежего воздуха. Откройте форточку или окно.
- Создайте условия полного покоя. Никаких шумов, интенсивного светового раздражения. Ничего, что могло бы привести к выбросу лишних гормонов.
- Внимательно следите за дыханием, состоянием зрачков, сердечной деятельностью. Если это возможно, то еще и а артериальным давлением.
Что делают врачи после того, как приезжают на место? Сначала обеспечивают условия, чтобы довезти больного до стационара.
Применяют препараты нескольких видов:
- Осмотические диуретики. Фаворит этого типа — Маннитол. Концентрацию подбирают индивидуально.
- Электролитические растворы, чтобы восстановить базовые функции ЦНС и сердца.
- Гормоны, кортикостероиды. Преднизолон, Дексаметазон, Гидрокортизон в индивидуальных количествах. Эти медикаменты снижают проницаемость гематоэнцефалического барьера.
- Почти всегда присутствует психомоторное возбуждение. Его устраняют транквилизаторами. Например, Диазепамом.
- Цереброваскулярные препараты. Как вариант — Пирацетам.
Также другие средства по усмотрению фельдшера или врача. Далее необходимо перевезти больного в стационар. Важно восстановить все функции организма. В амбулаторных условиях этого добиться не получится.
Диагностика
Обследованием пациентов занимаются неврологи, профильные хирурги. По потребности — другие смежные доктора.
Среди мероприятий:
- Устный опрос человека. Чтобы выявить симптомы расстройства. При условии, что пострадавший в сознании и способен говорить. Максимально кратко.
- Сбор анамнеза. Изучение происхождения патологического процесса. То же самое. Специалист оценивает общую картину в двух словах.
- Аускультация. Выслушивание дыхания, сердечного ритма.
- Измерение артериального давления.
- Базовое, рутинное неврологическое обследование. Анализ рефлексов, их сохранности.
- ЭКГ, ЭХО.
На самом деле, времени не так много. Опытный специалист все понимает, лишь взглянув на человека и изучив рефлексы. Тянуть и медлить нельзя. Нужно действовать.
После неотложной помощи можно вернуться к более детальной оценки ситуации. Снова изучают анамнез, назначают ЭЭГ, допплерографию сосудов головы и шеи, сонных артерий. Проводят МРТ.
Важно найти причину и устранить ее. Это позволит предотвратить рецидивы.
Какое обследование используют для уточнения диагноза?
Традиционно в таких случаях применяют МРТ, чтобы установить, насколько сильно повреждены мягкие ткани, где локализован очаг поражения, и сделать прогноз осложнений. Для определения размеров отечности и причины, которая ее вызвала, делают КТ. Больному также будут назначены клинические анализы. Проверка крови позволит обнаружить интоксикацию. Нередко делают и забор спинномозговой жидкости. Это необходимо, чтобы выявить инфекционные болезни и опухоли. Диагностика может включать сканирование мозга радиоактивными изотопами, пневмоэнцефалографию, рентген ГМ.
Лечение
Терапия зависит от конкретного фактора-провокатора. Вот примерный перечень вариантов:
- ЧМТ. Используют диуретики (мочегонные), цереброваскулярные препараты (Пирацетам), ноотропы, чтобы ускорить метаболические процессы в головном мозге (Глицин, Фенибут). Далее — по ситуации. Операция нужна, если присутствуют структурные изменения в черепе или нервных тканях.
- Воспаление. Антибиотики, противовоспалительные, средства от вирусов, стимуляторы выработки интерферона, иммуномодуляторы. Если процесс аутоиммунный — глюкокортикоиды (Преднизолон как отправная точка).
- Отравление. Детоксикационные растворы, антидоты. Все зависит от ядовитого компонента.
- Онкология. Удаление опухоли. Если она злокачественная — радиотерапия, химиолечение.
- Инсульт. Ноотропы, диуретики петлевой группы (Фуросемид), также Маннитол, цереброваскулярные после частичного восстановления. При образовании гематомы — операция по ее удалению.
- Аллергия. Глюкокортикоиды, антигистаминные (Пипольфен, Супрастин, Тавегил, Цетрин), обычно этого достаточно, чтобы снять отек мозга.
- Алкоголизм. Детоксикация, кодирование и реабилитация. В разных вариациях.
- Эклампсия. Противогипертонические препараты. На поздних сроках провоцируют роды. Слишком высоки риски.
- Гидроцефалия. Диуретики петлевого ряда. Затем тиазидные и калийсберегающие мочегонные для поддержки организма. В тяжелых случаях устанавливают катетер для оттока излишних объемов ликвора.
Стратегию определяет врач после тщательной диагностики.
Возможные последствия
Даже если лечение грамотное, в 20% случаев кое-какие отголоски перенесенной патологии остаются. Среди осложнений:
- Головные боли.
- Нарушения высшей нервной деятельности.
- Слабость.
- Регулярные приступы тошноты.
Помимо этого, последствия отека мозга включают в себя ослабление мыслительных способностей, памяти, концентрации, склонность к метеочувствительности.
В острой фазе возможно движение головного мозга в черепной коробке и смерть. Также потенциально фатальные расстройства дыхания, сердечной деятельности, глубокая кома. Гибель или тяжелая инвалидность.
Состояние очень опасное. При должном лечении вероятность выживания и полного сохранения функций ЦНС составляет более 90%. Важно не тянуть.