Что такое эпидуральная гематома?
Эпидуральная гематома головного мозга представляет собой кровоизлияние между твердой мозговой оболочкой и непосредственно костями черепа.
Частота:
- В 5% этих случаев двусторонняя (иногда только после хирургической декомпрессии с одной стороны).
- 1-5% всех пострадавших с черепно-мозговой травмой
- Острое, обычно травматическое кровоизлияние между внутренней пластинкой костей черепа и твердой мозговой оболочкой . Обычно следствие повреждения артерии (в 85% всех случаев — средней оболочечной артерии)
- Венозное кровоизлияние встречается в 15% всех случаев (диплоические вены, венозные синусы твердой оболочки головного мозга, особенно при субтенториальных гематомах)
- В 20% случаев может встречаться в сочетании с другими видами гематомы (субдуральной, субарахноидаль- ной, внутримозговой)
- Локализация: обычно височно-теменная область.
Клинические симптомы внутримозговых гематом
Медленное начало субдуральной формы объясняется разрывом мостовых вен. Венозное кровотечение прогрессирует не так быстро, как артериальное. Опасность для жизни выше из-за компрессии мозговых структур. Неврологические расстройства обусловлены повреждением активных центров. Очаговые проявления сопровождаются нарушением зрения, слуха, иннервации мышц конечностей.
Эпидуральная гематома имеет «светлый промежуток» вначале развития. Симптоматика развивается быстро. Первые проявления прослеживаются через несколько минут после ушиба мозга, приема лекарственных препаратов. Опасность представляет резкое торможение с противоударом, которое способствует двухстороннему кровоизлиянию.
Клиническая картина вариабельна. Зависит от расположения, величины очага. Очаговые неврологические расстройства возникают через несколько часов после ЧМТ.
Острая СДГ характеризуется нарушением сознания по кортикальному типу с падением самокритики, лобной симптоматикой. У пациентов появляется головная боль, психомоторное возбуждение. Признаки менингиальной патологии – интоксикация, тошнота, рвота. Обширное кровоизлияние обуславливает эпилептические приступы мышечных сокращений. Генерализованные приступы множественной симптоматики устраняются только хирургической декомпрессией.
Сроки рассасывания гематом
Время самостоятельного исчезновения острых гематом разнообразно. Сроки определить сложно, так как нозология должна незамедлительно устраняться медикаментозными способами. Оперативное вмешательство направлено на ликвидацию гипертензии, очищению области кровоизлияния от кровяных сгустков.
Небольшие подострые виды самостоятельно рассасываются через несколько месяцев при правильном лечении. Назначение препаратов-антикоагулянтов позволяет устранить патологический очаг, но терапия должна проводиться осторожно, чтобы не спровоцировать повторное кровотечение.
Хроническая субдуральная гематома
Сложнее ликвидировать хронические субдуральные гематомы (ХСГ). Узлы имеют склонность к кровоточивости. Назначение антикоагулянтной (противосвертывающей) терапии увеличивает вероятность обострения. Правильная тактика позволяет ликвидировать ХСГ в течение нескольких месяцев.
Если образование формируется более трех недель, появляется фиброзная капсула. Плотная стенка не растворяется. Сроки рассасывания образований свыше половины года.
Литературные источники не описывают точное время появления капсулы, поэтому трудно точно указать время полного излечения хронической СГ.
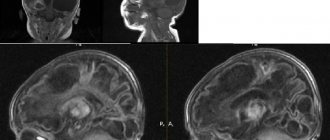
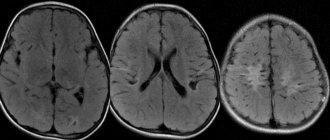
Томограммы эпидуральных гематом
Какой метод диагностики эпидуральной гематомы выбрать: МРТ, КТ, рентген, ангиографию
Метод выбора:
- МСКТ
Что покажет рентген головы при эпидуральной гематоме
- Позволяет выявить лишь перелом костей черепа, но не внутричерепное кровоизлияние.
Что покажут снимки КТ головного мозга при наличии эпидуральной гематомы
- Двояковыпуклая форма
- Гиперденсная
- Свежая несвернувшаяся кровь может быть также гиподенсной
- Гематома не пересекает линии швов, так как твердая мозговая оболочка плотно сращена с костями свода черепа по ходу границ между ними
- Выраженное объемное воздействие: смещение срединных структур
- Нечеткость границ между серым и белым веществом
- Нарушение ликвороциркуляции (окклюзия межжелудочкового отверстия Монро)
- Сужение охватывающей цистерны (возможно вклинение медиальных отделов височной доли в вырезку намета мозжечка)
- Объем гематомы может быстро нарастать
- Обычно имеется перелом костей свода черепа со смещением
- После устранения тампонады желудочков может произойти повторное послеоперационное контралатеральное кровотечение (эпидуральное или внутримозговое).
Информативна ли МРТ головного мозга при эпидуральной гематоме
- Не показана, так как организация и проведение исследования занимают много времени.
Диагностика
Первичное мероприятие при ЧМТ – полный неврологический осмотр. Если есть подозрение на тяжелую травму, больному выполняют рентгенографию, компьютерную томографию и магнитно-резонансную терапию.
Компьютерная томография – эффективный метод диагностики. Образования в эпидуральном пространстве имеют двояковыпуклую форму. Их типичный район локализации – височная кость (os temporale), а именно – чешуйчатая часть(pars squamosa). Они представляют собой участок ткани с пониженной плотностью.Структура гематом неоднородная. Границы образования нечеткие.
При больших размерах образования отсутствуют трудности с вынесением точного диагноза. Однако, если скопление крови имеет малые объемы, или есть повреждение паренхимы мозга, требуется более внимательное выполнение дифференциальной диагностики. Магнитно-резонансная томографиядает возможность провести точные исследования, исключив субдуральную гематому.
Возможные осложнения и последствия эпидуральной гематомы
Последствия эпидуральной гематомы таковы:
- Синдром хронической усталости
- Депрессия
- Нарушение речи
- Неврозы, психозы
- Снижение памяти, умственной деятельности
- Онемение, паралич конечностей
- Судороги
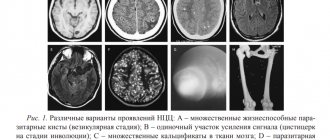
Эпидуральная гематома. КТ, аксиальный срез. Выпуклое гиперденсное образование, прилежащее к своду черепа. Швы служат естественным барьером для эпидуральных гематом, так как на этих участках твердая оболочка головного мозга плотно прикрепляется к своду черепа (а). Эпидуральные гематомы обычно возникают в области перелома (b).
Симптоматика ЭПГ
Для классической картины эпидурального кровоизлияния характерно появление «светлого промежутка» — периода, когда тяжелое состояние больного компенсируется организмом. Этот период времени характеризуется следующими симптомами:
- Потерей сознания в течение непродолжительного времени, за которой следует восстановление состояния или полностью, или до состояния оглушенности;
- Головокружением с головной болью умеренной силы;
- Слабостью;
- Амнезией, чаще ретроградная, при которой человек не помнит событий, предшествующих травме;
- Нистагмом – подергиванием глазных яблок;
- Расстройством чувствительности.
Такое состояние обычно относят к ЧМТ легкой или средней степени тяжести и длится от 30 минут до нескольких часов. Завершение «светлого промежутка» сопровождается значительным ухудшением состояния человека. Симптомы нарастают, сознание помрачается, вплоть до развития сопора или комы. Разница между этими двумя состояниями на лицо.
Происходит увеличение артериального давления, может присоединиться парез лицевого нерва, а также слабость мышц верхних конечностей, при чем на противоположной стороне от гематомы. На той стороне, где располагается эпидуральная гематома, зрачок расширен, реакция на свет отсутствует. Такая разница между «светлым промежутком» и ухудшением состояния позволяет заподозрить такое осложнение, как ЭПГ. Но иногда «светлый промежуток» протекает в стертой форме. И уже сразу сопровождается комой. Светлый период все же наступает и кома сменяется сопором, а затем состояние вновь ухудшается. Возможны парезы и параличи, нарушения глазодвигательной функции и вестибулярные расстройства.
Значительно реже встречается ЭПГ вовсе без «светлого промежутка». Это характерно для тяжелых черепно-мозговых травм. Человек впадает в кому и больше из нее не выходит. Помимо классической картины эпидуральной гематомы, для нее характерная очаговая симптоматика – то есть признаки поражения, свойственные травме определенного участка мозга.
Если эпидуральная гематома располагается в лобной доле, то преобладают психические расстройства с нарушением речи, если ее локализация затрагивает затылочную область, то выпадает поле зрения – частично или полностью. Кровоизлияние в парасагиттальную область приводит к выраженному проявлению пирамидных расстройств, которые сочетаются с парезом стопы.
Диагностика и лечение ЭПГ
Не только клиническая картина говорит об эпидуральной гематоме. Диагноз обязательно должен быть подкреплен данными инструментального метода обследования. Для этого используют:
- Рентгенографию черепа, при которой становится возможным точно установить наличие перелома в области пересечения сосудистой сети мозга. Обычно гематома располагается именно в участке перелома;
- Эхоэнцефалографию (ЭХО-ЭГ), которая позволяет регистрировать смещение оси сигнала эхо. Эхо-ЭГ для диагностики гематом используется значительно реже ввиду появления КТ и МРТ. Однако в их отсутствие, применяется, как ценный метод диагностики;
- Церебральную ангиографию, позволяющую выявить изменение сосудистого рисунка. Гематома при этом выглядит как бессосудистый участок, который имеет форму выпуклой линзы;
- Компьютерную томографию (КТ) – современный точный метод диагностики, который позволяет получать точную информацию о образованиях внутри полости черепа – их объеме и локализации;
- Магнитно-резонансную томографию (МРТ), которая считается самым точным и чувствительным методом диагностических манипуляций, которая позволяет послойно рассмотреть каждую из структур мозга человека. Однако не всегда можно выполнить МРТ ввиду того, что при процедуре нужно соблюдать полную неподвижность, в многие пострадавшие не способны на это. К тому же, аппаратом МРТ оснащена далеко не каждая больница.
Лечение эпидуральной гематомы нельзя откладывать. Проводят как консервативную медикаментозную терапию, так и оперативное вмешательство. Медикаментозная терапия назначается только в случае:
- Малого размера гематомы, объемом до 30-50 мл;
- Минимальных симптомов поражения мозга, без нарастания общемозговых и очаговых признаков;
- Асимптомного течения гематом, когда малый размер подтвержден на КТ или МРТ, а признаков смещения структур мозга нет.
Лечение сопровождается динамическим наблюдением, то есть диагностикой, которая включает наблюдение за состоянием гематомы, ее размерами. Чтобы в случае негативной прогрессии, приступить к оперативному вмешательству. Чаще всего лечение проводят хирургическим путем. В черепе, над гематомой, делают специальные отверстия, что снижает повышенное внутричерепное давление.
Если давление повышается стремительно, то через отверстия сразу же начинают аспирацию, то есть отсасывание крови. А уже после этого выполняют трепанацию, при которой полностью удаляют ЭПГ, перевязывают поврежденные сосуды. Показаниями для оперативного лечения являются:
- Нарастающая клиническая симптоматика гематомы с очаговыми, общемозговыми, дислокационными признаками;
- Признаки массивной ЭПГ на КТ или МРТ, а также симптомы смещения структур мозга, деформации или сдавления;
- Открытая проникающая ЧМТ или иные сопутствующие черепные повреждения по типу вдавленного перелома, которые требуют хирургического вмешательства вне зависимости от объема гематомы.
Конечно же, оперативное вмешательство проводят, применяя противоотечные, гемостатические препараты, а также используя симптоматическую терапию. В периоде восстановления используют рассасывающие средства, а также ряд нейрометаболических. Помимо лекарственных средств, терапию дополняют массажем и лечебной физкультурой. Примерно четверть эпидуральных гематом имеет летальный исход. Прогноз будет зависеть от размера гематомы, от состояния больного, ее возраста, а также своевременности лечебных мероприятий.
Однако среди всех видов гематом, эпидуральная имеет достаточно хорошие прогнозы. Например, в сравнении с субдуральной. Важно дифференцировать два этих вида внутричерепных кровоизлияний. Скопление крови при субдуральной гематоме происходит между твердой оболочкой мозга и паутинной. При этом наблюдается венозное кровотечение, тогда как при ЭПГ артериальное. Субдуральная гематома располагается, преимущественно, обширно, а эпидуральная ограниченно. «Светлый промежуток» при субдуральных гематомах может длиться неделями, а при ЭПГ максимум 1-2 дня.
Внедрение в медицинскую практику аппаратов КТ и МРТ, способствовали более раннему выявлению и терапии ЭПГ. Согласно статистике, благодаря этим диагностическим исследованиям летальность снизилась на 10-15%. Существенную роль в прогнозе исхода ЭПГ играет фактор возраста. Наименьший процент летальности составляют дети и молодые люди, до 10 %, а наибольший пожилые – от 50 до 90%. Компенсаторные возможности их организма слабее, при чем признаки гематомы часто скрытые. А наложение множества других заболеваний, свойственных для людей старшего возраста, затрудняет диагностику.
Лечение, назначенное в соответствующее время, имеет благоприятный прогноз с устранением неврологических нарушений. Чем позже начато лечение, тем хуже прогноз. Так, ЭПГ в стадии декомпенсации, лечение которой началось поздно, имеет шансы на летальный исход до 40%. А выжившие пациенты, зачастую, не могут избавиться от неврологических дефектов. Это значит, что своевременность диагностики и лечения является залогом качества жизни, и жизни как таковой.
Автор статьи: врач-невролог Магдотева Лидия Рашидовна
Диагностика нарушения
При постановке диагноза следует дифференцировать эпидуральную гематому от субдуральной. Для этого используется метод компьютерной томографии. При этом ЭГ имеет вид двояковыпуклой линзы, а СГ — вогнутую серповидную форму.
Также диагностика позволяет выявить остроту процесса, которая определяется временным промежутком от момента получения травмы, после чего появились первые признаки нарушения.
Симптоматически ЭС диагностируется по наличию таких признаков:
- наличие светлого промежутка;
- увеличение размера зрачков;
- частичный паралич;
- аритмия и повышенное артериальное давление;
- болевые ощущения, локализованные в определённом месте;
- наличие отёка оболочки.
Лечение
Диагноз «эпидуральная гематома» является показанием к неотложному оперативному вмешательству. Проводится трепанация черепа, удаление жидкой крови и ее сгустков при помощи аспиратора. Затем отыскивается источник кровотечения, осуществляется тщательный гемостаз. После наложения костного лоскута на место ушивается рана.
Консервативные методы лечения подразумевают ведение больного в послеоперационном периоде, сохранение витальных функций его организма. От операции можно воздержаться при незначительном объеме гематомы и отсутствии явления декомпрессии и дислокации головного мозга.
10.1. Эпидемиология
По данным литературы частота эггадуральных гематом (ЭДГ) среди наблюдений первично госпитализированных пострадавших с ЧМТ колеблется в широких пределах от 0,54% до 9% . Разброс показателей обусловлен особенностями нейротравматологических клиник: процент ЭД^ниже там, где принимают всю острую ЧМТ,
и* резко возрастает при концентрации пострадавших только с тяжелой ЧМТ. В среднем, удельный вес ЭДГ в структуре
ЧМТ
не превышает 1,5-2%. На изолированные ЭДГ приходится до «/ 4 всех случаев компримирующих мозг внутричерепных кровоизлияний.
Широкое использование КТ и МРТ
привело
к
значительному увеличению прижизненной выяв-лясмости ЭДГ, прежде всего за счет бессимптомных и малосимптомных форм их клинического течения, что чаще наблюдается при легкой ЧМТ.
В возрастном спектре ЭДГ преобладают молодые 16-25 лет. F.A. Guitierrez и соавт утверждают, что около 60% всех пострадавших с ЭДГ приходится на лиц моложе 20 лет. S. Kwiatkowski подчеркивает, что ЭДГ преимущественно встречается у пациентов до 40 лет . Вместе с тем у
младенцев и детей до 2 лет эпидуральные гематомы встречаются редко, что обусловлено более плотным, чем у взрослых, сращением твердой мозговой оболочки с внутренней пластинкой костей черепа . По этой же причине у пожилых и стариков удель-
ный вес ЭДГ также снижается по сравнению с молодым и средним возрастом.
Отражая общую структуру ЧМТ
по полу, ЭДГ встречается у мужчин в 4 раза чаще, чем
у
женщин . У детей это соотношение меняется: в возрасте до двух лет частота встречаемости ЭДГ одинакова у мальчиков и у девочек, позднее ЭДГ у мальчиков примерно в три раза превосходят ЭДГ у девочек . В пожилом и старческом возрасте ЭДГ у мужчин развиваются в два раза чаще, чем у женщин.