Сосудистый криз – это патологическое состояние, сопровождаемое нарушением нормального кровообращения в сосудистой системе человеческого организма. Нарушение может происходить в центральном или периферическом кровотоке. Данное заболевание может возникнуть в любом возрасте. Оно одинаково часто встречается, как у женщин, так и у мужчин.
В последнее время участились случаи возникновения сосудистого криза и в молодом возрасте. Это озаботило медиков, в результате чего они посвятили достаточно много времени изучению и пониманию механизма появления данного заболевания.
Почему происходит сбой?
Сосудистый криз может возникнуть в результате развития в организме какого-либо серьезного недуга. Чаще всего он является одним из характерных симптомов следующего ряда заболеваний:
- болезни Рейно
- отека Квинке (ангионевротического отека)
- вегетативных пароксизмов
- врожденного порока сердца
- артериальной гипертензии
- ангиотрофоневроза
- гипертонической болезни
- шейного остеохондроза
Кроме того, причиной развития сосудистого криза может послужить следующее:
- Дисбаланс в организме вазоактивных веществ (выделяются эндотелиальными клетками сосудов), а также изменения, происходящие в рецепторном аппарате сосудов.
- Изменения в структуре стенок сосудов, что приводит к нарушению эластичности тканей и их естественных функций.
- Зачастую это происходит в результате воспалительных процессов в организме, при нарушении нормального обмена веществ или атеросклеротических изменениях.
- Гормональные изменения в организме, которыми сопровождается климактерический период, гинекологические воспалительные заболевания и период полового созревания.
- Патологические процессы в эндокринной системе, центральной и периферийной нервных системах.
- Врожденный и приобретенные порок сердечно-сосудистой системы, ишемическая болезнь.
- Неправильно подобранные терапевтические процедуры для лечения различных заболеваний. Сосудистый криз выступает как последствие неправильного лечения.
- Воспаления нервной системы.
- Врожденная патология шейной аорты.
Порой определить точную причину наступления приступа сосудистого криза достаточно тяжело. Особенно это трудно сделать при вегето-сосудистом форме данного заболевания, механизм возникновения которой до конца не изучен. Среди известных причин ее развития находятся:
- наследственный фактор
- гормональный сбой в организме
- эмоциональные перегрузки и часто повторяющиеся стрессовые ситуации
- черепно-мозговые травмы, которые были перенесены недавно
- патологические изменения в нервной системе
- нарушение нормального режима дня
Виды паркинсонизма
Первичный паркинсонизм
Болезнь Паркинсона.
Паркинсонизм при дегенеративных заболеваниях.
Ювенильный паркинсонизм.
Вторичный паркинсонизм, возникающий на фоне разных заболеваний.
Сосудистый паркинсонизм (при инсульте в черной субстанции или подкорковых узлов, при дисциркуляторной энцефалопатии).
Постэнцефалический паркинсонизм.
Посттравматический паркинсонизм.
Постгипоксический паркинсонизм
Токсический паркинсонизм (отравление марганцем, эфедрином, окисью углерода, цианидами, гербицидами).
Лекарственный паркинсонизм, возникающий на фоне приема нейролептиков, препаратов лития, раувольфии.
Распространенность заболевания колеблется от 100 до 200 случаев на 100000 населения и резко увеличивается в возрастной группе пост 50 лет, достигая от 400 до 1700 на 100000 в возрасте 70-79 лет. Заболеваемость (количество ежегодно регистрируемых случаев на 100000 населения) составляет 12—21.
Как возникает сосудистый криз
Термином «Криз» называют резкие и внезапные изменения состояния человека и последующее стремительное развитие заболевания. Криз проявляется чаще всего в форме приступа. При данном недуге, как правило, наблюдается нарушение кровообращения в тканях и органах.
Спазмы в голове
Как правило, приступ появляется в следующей последовательности:
- Возникают спазмы сосудов головного мозга.
- Сосуды мозга расширяются, что приводит к возникновению пульсирующей боли в голове.
- Головная боль усиливается пока она не становится тупой и давящей. В результате возникает периваскулярный отек мозга и наступает сосудистый криз.
Следует обратить внимание на тот момент, что криз возникает быстро. В некоторых случаях симптомы данного заболевания могут быть выражены достаточно ярко. Поэтому необходимо незамедлительно обратиться к врачу для получения должной медикаментозной помощи. Нередко требуется госпитализация больного.
Сосудистый криз проявляется как приступ, который в среднем длится примерно 20 мин. Однако у большинства больных он проявляется индивидуально и может длиться более продолжительное время.
Первое, что нужно сделать при появлении симптомов сосудистого криза – вызвать скорую помощь, в независимости от того, где вы находитесь. Врач-специалист проведет визуальный осмотр и при необходимости назначит диагностические исследования. После этого он подберет необходимое терапевтическое лечение, которое поможет вам преодолеть недуг и избавиться от его неприятных симптомов. При необходимости больного могут положить в стационар.
Вестибулярный синдром
Очень приятно, когда голова кружится от положительных эмоций. Совсем другое дело, если земля из-под ног уходит, когда в организме что-то не в порядке. В таком случае нужно быть бдительным — внезапное головокружение и потеря координации могут быть признаком инсульта, отмечают специалисты центра профилактики и лечения инсультов Запорожской областной больницы. Галина Ивановна из Михайловки, Запорожской области, об этом знает из личного опыта — инсульт был у ее мамы. Поэтому, когда у женщины резко поднялось давление, сильно закружилась голова и началась рвота, она не на шутку испугалась. Вокруг все вращается, как в калейдоскопе, слабость ужасная. Любое движение заканчивалось непрерывной рвотой и приступом головокружения и для другой пациентки Татьяны из Запорожья.
Одним из самых распространенных неврологических симптомов является головокружение, оно следует сразу за головными болями.
ПОСМОТРИТЕ ВИДЕО ПО ТЕМЕ: Вестибулярное головокружение / Здравствуйте
Классификация сосудистых кризов
В зависимости от характера патологического процесса в организме различают 2 вида сосудистых кризов:
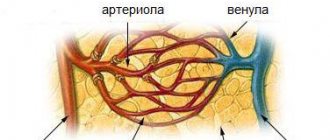
- Региональный или органный криз, для которого характерно локальное проявление. Нарушение кровообращения происходит на конкретном участке тела или в определенном органе.
- Системный криз, который возникает в результате патологических процессов в периферическом кровотоке. Он сопровождается резким изменением артериального давления и нарушением нормального ритма сердца.
Различают следующие разновидности регионального криза:
- Церебральный криз, который сопровождается внезапным изменением кровяного давления. Это приводит к нарушению нормального мозгового кровообращения.
- Ангиотрофоневроз, который сопровождается отеком тканей и нарушением кровообращения.
- Ангионевротический отек, который выражается в локализованном отекании подкожной клетчатки.
- Мигрень, для которой характерно изменение сосудистого тонуса. Кроме того, различают следующие разновидности системного сосудистого криза:
- Гипотонический криз (коллапс), который сопровождается резким и сильным снижением артериального давления. Наблюдается избыточное поступление крови к определенному органу или участку тканей.
- Гипертонический криз, сопровождающийся резким повышением артериального давления. Наблюдается замедление, ограничение или полное прекращение притока крови к органу или определенному участку тканей.
- Вегето-сосудистый криз, который представляет собой пароксизм полиморфных расстройств вегетативной системы. При возникновении данной патологии происходит активизация вегетативных структур и центральной нервной системы.
Обратите внимание, что вегето-сосудистый криз является самой серьезной формой данного заболевания. На сегодняшний день существует 4 формы этой разновидности недуга:
- Гипервентиляционный криз, который сопровождается резким изменением тонуса сосудов и появлением острой нехватки воздуха.
- Симпатико-адреналиновый, который возникает в результате резкого повышения активности симпатического отдела центральной нервной системы.
- Вегетативно-вестибулярный криз – данная разновидность заболевания зачастую возникает в результате развития патологических процессов в центральной нервной системе.
- Вагоинсулярный – основной причиной его возникновения является нарушение нормальной работы парасимпатического отдела центральной нервной системы.
В организме человека все взаимосвязано друг с другом. Сбой в работе той или иной системы влечет за собой дальнейшие осложнения. Криз в переводе с греческого означает «внезапная перемена в течение болезни». Это кратковременное состояние пациента, при котором резко возникают новые или усиливаются имеющиеся симптомы недуга.В зависимости от очага поражения и сопутствующих признаков существует несколько типов болезни.
Последствия болезни Паркинсона
Болезнь Паркинсона относится к заболеванию неврологического характера, которая неуклонно прогрессирует в течение всей жизни.
Возникают последствия патогенетических биохимических процессов, которые приводят к появлению основных клинических симптомов, таких как тремор, гипокинезия, мышечная ригидность и постуральная неустойчивость.
Осложнения при Паркинсоне чаще всего относятся к неотложным состояниям, требующих немедленного медицинского вмешательства.
Неотложные состояния
Последствия Паркинсона, как правило, обусловлены длительным течением заболевания и ухудшением общего состояния больного, особенно на поздней стадии. Осложнения подразделяются на две большие группы.
Последствия болезни ПаркинсонаПричинаВидыОписание
| Осложнение заболевания | Акинетический криз | Относится к острой декомпенсации болезни Паркинсона, наблюдается на поздней стадии, проявляется отсутствием витальных функций: нарушение глотания, речи, сознания, ориентации в пространстве и прочие. На фоне регулярной усталости, отсутствия энергии, заинтересованности появляется такое последствие как депрессия. |
| Психические расстройства | Психотические расстройства представлены острым психозом, панической атакой, иллюзиями, ощущением «присутствия», галлюцинациями и делирием. | |
| Тяжелая вегетативная дисфункция | Последствия касаются нарушения работы вегетативной нервной системы. Согласно исследованиям у каждого пациента с диагнозом Паркинсона наблюдается два и более симптома:
| |
| Падение | Является последствием постуральной неустойчивости и нарушением центра тяжести тела больного Паркинсоном человека. | |
| Длительная иммобилизация | Последствиями становятся пролежни, снижение мышечной и жировой массы, запоры. | |
| Серотониновый синдром | Вызван комбинированием антидепрессантов и ингибиторов моноаминооксидазы (МАО) неселективного типа. Формируется чрезмерная стимуляция рецепторов серотонина и блокировка дофаминовых рецепторов. | |
| Осложнения леводопотерапии | Моторные флюктуации | Обусловлены нарушением чувствительности к основному препарату Леводопа, когда наблюдается отсутствие лекарственного эффекта, истощение разовой дозы и непредсказуемые эффекты «включения-выключения». |
| Дискинезии | Дискинезии относятся к приему препарата выбора, подразумевают непредвиденное снижение пиковой или конечной дозы. Могут проявляться одновременные двухфазные дискинезии. |
Последствия болезни Паркинсона в результате дофаминергического дисбаланса развиваются по двум направлениям: гипофункция системы дофамина («выключение») или гиперфункция («включение»). Выключение или синдром «OFF» включает акинетический криз или гиперпирексию, а синдром включения «ON» — психические расстройства и тяжелую дискинезию.
Психические расстройства
Последствием болезни Паркинсона может стать острый психоз и паническая атака в большинстве случаев на фоне приема психотических препаратов (нейролептики). Механизм появления обусловлен блокированием рецепторов дофамина. Развивается в первые дни назначения лекарственного средства или самостоятельным увеличением суточной дозировки.
Злокачественный нейролептический синдром формируется в любом возрасте, наибольшее количество случаев зарегистрировано у мужчин средней и старшей возрастной группы. К факторам риска относятся:
- инфекционные заболевания;
- обострение хронических болезней внутренних органов;
- истощение, кахексия;
- массивная потеря жидкости (дегидратация);
- акинетический криз.
При лекарственно-индуцированном психозе возникают галлюцинации, иллюзии, бред, галлюциноз. Больные могут испытывать страх быть отравленным. Создаются иллюзии быть покалеченным близкими или ухаживающим персоналом. Появляются последствия в форме бреда преследования и бреда ревности.
Осложнения болезни Паркинсона достигают максимального пика спустя 2-3 дня, могут купироваться без дополнительной терапии по истечению 1-2 недель. Лабораторное последствие психоза – повышение показателей креатинкиназы и лейкоцитов крови.
Синдром дискинезии-гиперпирексии и флюктуации
Тяжелое последствие Паркинсона – развитие дискинезии с гипертермией и флюктуации. Характеризуется появлением рабдомиолиза – разрушение мышечной ткани, высокой температурой тела, уменьшением мышечной массы.
Важно! Синдром дискинезии невероятно схож с акинетическим кризом, однако существенным отличием выступает преобладание симптоматики дискинезии, а не ригидности.
Базовая патогенетическая терапия последствия направлена на медленное постепенное снижение суточной и разовой дозировки дофаминергических препаратов.
Чтобы устранить последствие, препарат выпивают за 50-60 минут до приема пищи, назначают средства, направленные на опорожнение кишечника. Важно сокращение в рационе белковой пищи.
Для регресса последствия Паркинсона в форме дискинезии рекомендовано фракционное применение Леводопы. Доза немного снижается, а кратность приема увеличивается.
Такое порционное назначение относится к терапевтической стратегии, способной замедлять период «OFF».
Последствия в старости болезни Паркинсона нейтрализуются дополнительной индивидуальной комбинацией противопаркинсонических медикаментов. Хорошо зарекомендовал себя Амантадин.
Причины
Среди факторов, провоцирующих недомогание, ученые выделяют следующие:
- Арахноидит – это серозное воспаление паутинной оболочки головного либо спинного мозга.
- Гипертония (или стойкое повышение АД с показателями более 140/90 мм рт. ст.).
- Атеросклероз. Это хроническое заболевание артерий образуется из-за нарушения липидного обмена. Сопровождается оно отложением холестерина в сосудах.
- Лабиринтит. То есть воспалительное поражение структур внутреннего уха, которое возникает после проникновения инфекции или является результатом травмы.
- Патология центральной и периферической нервной системы.
- Нарушения гемодинамики и другие недомогания.
Симптомы
Каждому заболеванию свойственны определенные признаки. Какие основные черты присущи вестибулярному кризу?
- Головокружения, которые вызывают ощущения движения всего тела.
- Шум в ушах.
- Ослабление слуха.
- Потеря ориентации.
- Дискоординация.
- Тошнота и рвота.
- Нарушение мышечного тонуса.
- Нистагм (непроизвольные колебательные движения глаз высокой частоты).
В момент криза пациент вынужден лежать с закрытыми глазами, так как любое движение вызывает неприятные ощущения.
Диагностика
Гипотонический приступ часто требует госпитализации. Для диагностики используют такие методы:
- анализ крови;
- общий анализ мочи;
- измерение давления по Холтеру;
- ЭКГ;
- УЗИ почек, сердца;
- эхокардиография.
Общий анализ мочи является обязательным. Он позволяет обнаружить такие показатели:
- наличие белка;
- гипоизостенурия.
Мониторинг АД по Холтеру предоставляет собой прикрепления специального датчика. С его помощью контролируют давление в течение суток. Такой метод позволяет оценить возбуждаемость, сокращения и проводимость сердца.
Это информативная диагностика, которая позволяет оценить состояние клапанного аппарата, тока крови в сердце. Пациенту может понадобиться консультация кардиолога, невропатолога, офтальмолога.
Лечение
В отличие от, например, гипертонического криза, данный вид не несет угрозы для жизни больного.
Это ни в коем случае не означает, что признаки недомогания можно оставить без внимания.
При проявлении первых симптомов необходимо обращаться к специалистам (терапевт, невролог). Врач тщательно изучает анамнез, проводит должные обследования и назначает курс лечения, который направлен на устранение основного заболевания, неврологических и психопатологических синдромов, улучшение церебральной циркуляции и метаболических процессов в организме.
Для снижения риска рецидивов, как правило, вписываются успокоительные препараты.
Медикаментозное лечение включает применение вестибулярных супрессоров (антихолинергические, антигистаминные средства и бензодиазепины) и противорвотных медикаментов.
Реабилитации направлена на ускорение восполнения функции вестибулярной системы и создание условий для быстрой адаптации. Одной из важных мер является проведение вестибулярной гимнастики. Она состоит из разнообразных упражнений на движения глаз, головы, а также на тренировку походки.
Помните, что при данной патологии не допустимо резкое снижение артериального давления.