Причины
Гипертоническая болезнь или стойкая артериальная гипертензия – наиболее распространенная причина кровоизлияния в желудочки мозга. Также инсульту подвержены люди, страдающие атеросклерозом, заболеваниями крови, воспалением сосудов головного мозга.
В основе геморрагии (выход крови за пределы сосудов) лежат функциональные и органические изменения циркуляции мозга. Когда давление постоянно повышено или появляется гипертонических криз (внезапное и сильное повышение АД до 200/100), возникают расстройства, связанные с тонусом сосудов. Стенки сосудов дезорганизуются: повышается проницательность для твердых элементов крови и плазмы. Происходит диапедез – выход форменных элементов за пределы артерий.
Патология осложняется тем, что, как правило, повреждается не один сосуд, а целая мозговая сетка, поэтому возникают массовые очаговые кровоизлияния в желудочки. Здесь активируется порочный круг: срабатывает защитный механизм, при котором сосуды расширяются и теряют способность к спазму. Расширение артерий еще сильнее способствует повышению проницательности для плазмы и эритроцитов, что увеличивает количество вышедшей крови.
Кроме этого, когда возникает диапедезная геморрагия, нарушаются механизмы свертываемости крови. При обычном ранении тромбоциты и коагуляционные механизмы автоматически направляются в место кровотечения, где «залатывают» рану. Однако при кровоизлиянии в желудочки этот процесс отключается.
Желудочки – это сообщенная каналами полая система, поэтому кровь из одной полости желудочка постепенно перетекает в другой – это осложняет течение патологии. В таком случае развивается двусторонняя неврологическая симптоматика с участием симметрических отделов мозга и желудочков.
Прорыв крови в желудочки, а именно в III и IV, заканчивается летальным исходом. Наполнение боковых желудочков имеет благоприятный прогноз.
Классификация
Классификация кровоизлияний в желудочки головного мозга была разработана более 20 лет назад и внесена в международный классификатор болезней 10 пересмотра. Согласно МКБ-10, ВЖК подразделяют на несколько стадий: субэпендимальное кровоизлияние (СЭК), СЭК с распространением в боковые желудочки мозга, СЭК с распространением в желудочки и в вещество мозга. В клинической практике специалисты в области неврологии выделяют 3 вида кровоизлияний в желудочки головного мозга: кровоизлияние в боковые желудочки, в III желудочек и в IV желудочек.
Кровоизлияние в боковой желудочек происходит из прилегающих к нему мозговых тканей и характеризуется постепенным заполнением объема боковых желудочков с распространением крови в III желудочек и далее. При большом количестве излившейся крови возникает значительное увеличение объема мозга с развитием двусторонней неврологической симптоматики. Если кровоизлияние в желудочки головного мозга сопровождается заполнением лишь одного бокового желудочка, оно имеет более благоприятное течение и симптоматику, напоминающую обычное паренхиматозное кровоизлияние.
Прорыв крови в III желудочек происходит из медиальных очагов паренхиматозных кровоизлияний. При этом отмечается острое развитие неврологической симптоматики, зачастую приводящее к смертельному исходу. Кровоизлияние в IV желудочек возникает из дорсального отдела ствола или мозжечка. Этот вид кровоизлияния в желудочки головного мозга часто имеет летальное окончание.
Симптомы и последствия
Клиническая картина начинается с постепенного нарушения сознания: от состояния оглушения до комы. Последняя развивается, когда кровь заполнила все желудочки. Нарушение сознания пропорционально заполнению желудочками кровью. Скачкообразно повышается температура тела. Сначала она может подняться до 40 С, внезапно опуститься до 37 и снова подняться, но уже до 42 С.
Второй вариант начала кровоизлияния в желудочки – это появление судорог в конечностях, которые возникают спонтанно. Голова в таком случае запрокидывается назад, руки сгибаются, а пальцы сжимаются.
Нарастают явления оттека головного мозга. Клиника патологии всегда одинакова у всех больных. Оттек образуется за счет наличия крови в тканях мозга, что увеличивает внутричерепное давление. Это проявляется распирающей головной болью, тошнотой и рвотой. Оттек провоцирует смещение структур ствола и головного мозга, возникает дислокационный синдром: расстраивается дыхание, сердцебиение, угнетаются безусловные рефлексы, зрачок не реагирует на свет.
Неврологические симптомы возникают из-за поражения и пропитывания кровью мозгового вещества. Так, в клинической картине наблюдается гемипарез (утрата мышечной силы) на противоположной стороне. Если заполнены все желудочки – мышечная сила ослабляется во всех конечностях.
- покраснение кожи лица;
- сильное потоотделение;
- синий цвет периферических областей: пальцев рук и ног;
- больной угнетен, у него вызван страх смерти;
- дезориентация.
Последствия для инсульта неблагоприятны: в большинстве случаев больные впадают в кому, а затем наступает летальный исход.
Гемморагический инсульт: кровоизлияние в мозг из-за разрыва сосуда – Извилина
» Статьи от эксперта » Мозг
Инсульт с кровоизлиянием в мозг происходит при разрыве сосуда, в результате чего его содержимое выбрасывается во внутримозговое пространство, пропитывая нервную ткань. При этом образуется гематома. Она сдавливает ткани вокруг, что блокирует их питание и влечет отек с последующими тяжелыми нарушениями, способными привести к летальному исходу или инвалидности.
Различают два вида инсульта:
Ишемический инсульт
- ишемический – с перекрытием кровотока (например, тромбом) с последующим прекращением питания пострадавшего участка и некротированием нервной ткани;
- геморрагический – с кровоизлиянием в мозг, когда образуется гематома, сдавливающая их и вызывающая отек.
Именно о последнем пойдет речь дальше. Инсульт с кровоизлиянием — чрезвычайно опасное состояние, чреватое летальным исходом. Подавляющее количество выживших после него получают инвалидность. Нарушения возможны двигательные, зрительные, речевые.
Локализация кровоизлияния
Износ и разрыв сосудов может произойти в любом отделе, потому и локализация гематомы возможна где угодно. В связи с этим принята классификация по месту дислокации.
- Внутрижелудочковые – возможны при разрыве находящихся в желудочках сосудистых скоплений. Однако наиболее часто это – вторичное поражение, когда кровь из обширных полушарных гематом проникает в желудочковую систему. При этом ликворные пути блокируются, что вызывает нарушение оттока из черепной полости спинномозговой жидкости, гидроцефалию, последующий отек мозга. При таком развитии прогноз исключительно неблагоприятен, а шансы выжить – минимальны. Смерть, как правило, наступает в течение 1-2 суток после проникновения крови в желудочки.
- Субдуральные (под внешней оболочкой мозга) – чаще всего имеют травматическое происхождение, подпадают под компетенцию нейрохирургии.
- Субарахноидальные (под паутинной оболочкой мозга) – кровь скапливается под мягкой оболочкой, образованной сосудами. При этом она распространяется по поверхности, иногда вовлекая в процесс и нервные ткани – при этом говорят о субарахноидально-паренхиматозном кровоизлиянии. Наиболее частые причины – аневризмы и сосудистые мальформации.
- Внутримозговые – один из наиболее тяжелых случаев, и наиболее распространенный. Кровь попадает непосредственно во внутреннее пространство. Кровотечения при такой локализации почти всегда обильны и сложно останавливаются.
В последнем случае возможны два пути развития:
- образование гематомы – заполненной кровью полости, вызывающей массированную гибель клеток в очаге поражения. В силу сложности и высокоспециализированности нервной ткани неврологический дефицит создает риск летального исхода. Клиническая симптоматика в этом случае ярко выражена, а прогноз всегда неблагоприятен;
- геморрагическое пропитывание – при этом содержимое сосуда попадает между нервными клетками. Их массовой гибели при этом не происходит. Чаще всего такое развитие вызывается повышенной проницаемостью сосудов различного генеза.
Независимо от локализации кровотечения, симптомы сходны. Дифференциация видов необходима для установления целесообразности оперативного вмешательства и назначения максимально эффективной медикаментозной терапии.
Причины
Геморрагический инсульт, представляющий собой кровоизлияние в мозг, не является самостоятельным заболеванием. Это всегда – осложнение какого-либо другого заболевания или травмы. Существует перечень состояний, способных привести к нему:
- гипертензивного характера – когда в результате длительной, не лечившейся или плохо контролируемой гипертонии, истончаются и делаются более проницаемыми стенки артерий, вен или капилляров; и в результате скачка давления происходит разрыв их стенок;
- венозного характера – вследствие закупорки главных либо магистральных вен, ухудшающей отток крови;
- травматического характера – при различных травмах головы, последствия зависят от локализации травмы и степени поражения;
- аневризматического характера – из-за аневризмы (потери эластичности сосудов), в том числе – врожденной;
- медикаментозного характера – вследствие приема антикоагулянтов, особенно – при превышении дозы или совмещением приема с алкоголем;
- вследствие вредных привычек – алкоголь, курение, наркотики (часто – кокаин);
- вследствие тяжелых физических и психических перегрузок.
Часто за первым приступом следует второй – в течение от нескольких дней до года. Первый год наиболее рискован в плане повторного приступа. Для предотвращения повтора обязателен пожизненный прием лекарств.
Симптомы
Признаки начавшегося приступа можно разделить на те, что ощущаются самим пациентом и те, что доступны внешнему наблюдению. Инсульт имеет ряд характерных признаков, по которым его легко узнать даже человеку, никогда не сталкивавшемуся с таким явлением. Помощь пострадавшему необходима при первых же проявлениях.
Внутренние признаки
Для геморрагического инсульта характерно острое начало. Основные симптомы связаны с его развитием. Распознавание на раннем этапе и своевременная помощь снижают интенсивность последствий. Развивающееся кровотечение сопровождают:
- сильная головная боль и жжение, которые нарастают – как реакция на разрыв ткани сосуда и заполнение их содержимым полостей мозговых желудочков;
- тошнота, рвота;
- слабость, головокружение;
- светочувствительность;
- видение окружающей обстановки в красном свете;
- сильное напряжение шейных мышц;
- нарушения сознания – спутанность, кратковременная потеря сознания, при сильных нарушениях возможна кома;
- ступор и парализация конечностей, лица или половины тела, возможен эпилептический приступ.
При сильном стрессе или перенапряжении началом может послужить эпилептический приступ, при этом другие признаки могут отсутствовать.
Внешние признаки
Окружающие могут судить о наступившем инсульте по ряду видимых признаков:
- синюшная бледность, или наоборот – покраснение лица до багрового цвета;
- обвисание одной стороны лица, опускание угла рта;
- парез взгляда – он обращен в сторону кровоизлияния;
- расширенный зрачок глаза со стороны кровоизлияния;
- паралич конечностей (вывернутая наружу стопа, неспособность поднять руку);
- судороги, эпилептический приступ;
- потеря сознания;
- искривленный или повернутый в сторону язык;
- рвота, непроизвольное опорожнение мочевого пузыря и кишечника.
Потеря сознания
При начавшемся инсульте человеку не удается улыбнуться или произнести простейшую фразу. Зачастую сознание спутано, человек не понимает обращенную к нему речь.
Помощь при инсульте
Выживаемость и вероятность последующего восстановления напрямую зависят от быстроты оказания помощи. В течение ближайших 3 часов шансы пациента наиболее высоки. По их истечении в нервных тканях происходят необратимые изменения. Даже в случае выживания, здоровье и качество жизни пациента ощутимо ухудшатся.
Первая помощь
Первые мероприятия:
- вызов скорой — обязательно;
- уложить на твердую горизонтальную поверхность, слегка приподняв голову и повернув ее набок;
- к голове приложить холод;
- обеспечить поступление свежего воздуха;
- обеспечить контроль температуры и АД.
Транспортировку осуществляют в неподвижном состоянии, в горизонтальном положении. Даже при временном характере симптомов обязательна госпитализация.
Диагностика
При поступлении в больницу назначается инструментальное обследование:
- КТ – высокая скорость обследования, что особенно важно при выявлении на ранней стадии;
- МРТ – более информативен, чем предыдущий метод. Помогает в ранней диагностике, определяет существующее кровотечение, позволяет предсказать дальнейшее развитие патологии, способствует контролю эффективности терапии.
Лечение
Лечение на начальной стадии должно проводиться в условиях специализированного стационара, в реанимационном отделении. При обширных гематомах приходится прибегать к трепанации – как единственному способу устранить их. В отдельных случаях это – единственный шанс спасти пациенту жизнь.
Самые первые меры направлены на восстановление питания и снабжения кислородом нервных клеток.
При прекращении питания они начинаю некротировать уже через несколько минут, что приводит к необратимым последствиям. В острый период применяют препараты, усиливающие снабжение кислородом – например, актовегин.
При лечении важно максимально быстро восстановить пациента. В дальнейшей терапии применяют нейропротекторы и макропрепараты. При сердечных заболеваниях и тромбозах назначают медикаменты, препятствующие тромбообразованию и при необходимости – антикоагулянты.
Профилактика
Заболевание крайне тяжелое и опасное. Гораздо проще избежать его, чем впоследствии лечить. Профилактикой служат мероприятия:
Контроль артериального давления
- правильное питание;
- остлеживание изменений веса (особенно – когда имеется излишний вес);
- контроль АД, недопущение его повышения;
- борьба с атеросклеротическими явлениями;
- избавление от вредных привычек – курение, алкоголь;
- по возможности – избегание стрессов и перенапряжения.
Для предотвращения рецидива назначают общеукрепляющие и витаминные препараты. Необходимо постоянное наблюдение у специалиста.
Последствия
После перенесенного кровоизлияния трудоспособность чаще всего теряется. Важно при этом сохранить хотя бы самостоятельность и способность к самообслуживанию.
В результате заболевания могут остаться нарушения речи, зрения, двигательной функции, паралич или парез части тела, потеря чувствительности конечностей. Помимо непосредственных последствий, возможны различные осложнения.
Вероятны и расстройства психики, нарушения внимания, памяти, мышления.
Осложнения
Осложнения способны проявиться как в острый период, так и в течение длительного периода после начала развития болезни. Наиболее опасные из них:
- резкий прорыв крови напрямую в желудочки мозга;
- резкое развитие окклюзивной гидроцефалии;
- внезапное нарастание отека тканей мозга;
- нарушение функций дыхания и кровообращения.
Существует ряд осложнений, вызванных длительным пребыванием в лежачем состоянии. Развиваются они значительно позже:
- застойная пневмония – из-за застоя крови или жидкости в легких вследствие гиподинамии;
- сепсис – заражение крови;
- инфекции мочевыводящих путей;
- пролежни;
- повышенное тромбообразование – особенно в пострадавших конечностях с риском закупорки легочной артерии;
- декомпенсация сердечной деятельности.
При невозможности движения и ходьбы необходима адекватная гигиена для профилактики пролежней и сепсиса.
Прогноз
Прогноз зависит от ряда факторов:
- наличие осложнений;
- локализация гематомы – от нее зависит ряд осложнений;
- своевременность оказания врачебной помощи;
- усилия самого пациента и его близких в период реабилитации.
Чтобы избежать рецидива и максимально восстановиться, насколько это возможно с учетом повреждения мозговых функций, необходимо четко следовать всем указаниям врачей, своевременно принимать назначенные препараты. Важную роль в восстановлении играет ЛФК, массаж и другие физиотерапевтические мероприятия.
Инсульт
Лопнул сосуд в головном мозге: признаки, лечение, последствия
Внутримозговое кровоизлияние – локальный, местный очаг кровотечения, который появляется вследствие нарушения целостности стенки артерии. Если лопнул сосуд в голове, могут развиться угрожающие жизни состояния.
В медицинской практике термин «внутримозговое кровоизлияние» часто используется, как синоним геморрагического инсульта.
Доля смертельных исходов, которые происходят, если разрываются питающие сосуды мозга, превышает 40% случаев.
Определение
Если лопнул сосуд в голове, патология называется внутримозговое кровоизлияние, что отражено в МБК-10, как раздел 161. Геморрагический инсульт по распространенности занимает 2 место после инсульта, развивающегося по ишемическому типу. Патология чаще выявляется у пациентов в возрасте 45-60 лет. Статистика показывает, большая часть пациентов – представители негроидной и монголоидной расы.
Часто встречающаяся локализация очага геморрагии – область больших полушарий, базальные ганглии, мозжечок, мост, ствол. Кровоизлияния, произошедшие на фоне артериальной гипертензии, обычно протекают остро и бывают обширными. Интракраниальные гематомы представляют собой объемные образования, которые часто отличаются тенденцией к расширению в связи с разрастанием патологического очага.
Если лопнул сосуд в голове, последствия возникают как результат механического воздействия объемного образования на прилегающие мозговые структуры. Внутримозговая гематома сдавливает окружающие ткани, провоцируя возникновение неврологической симптоматики.
Причины разрыва сосудов в голове
Внутричерепное кровоизлияние чаще возникает из-за разрыва небольшого сосуда, подвергшегося атеросклеротическим изменениям, при этом кровь попадает непосредственно в ткани мозга. Основная причина, которая провоцирует патологический процесс, когда лопаются сосуды в голове – длительно текущая артериальная гипертензия (80-85% случаев).
Другие причины возникновения связаны с врожденными и приобретенными патологиями сосудов – атеросклерозом, аневризмами, артериовенозными и другими видами сосудистых мальформаций.
Источник: https://fiz-disp.ru/prochee/gemmoragicheskij-insult-krovoizliyanie-v-mozg-iz-za-razryva-sosuda.html
Диагностика и лечение
Определить расположение кровоизлияния может компьютерная томография. Кроме того, с помощью метода выявляется гематома в мозгу и ее объем. Для застарелых геморрагий применяется магнитно-резонансная томография. Также проводится спинномозговая пункция. Цереброспинальный ликвор отражает изменения в полостях желудочков. При кровоизлиянии в жидкости находят плазму и форменные элементы.
Реанимационное лечение направлено на поддержание жизненно важных функций дыхания и сердцебиения. Также мероприятия нацелены на восстановление работы мозга и на устранение симптомов. Основные пункты реанимационных действий:
- Устранение оттека мозга с помощью диуретиков.
- Искусственное поддержание дыхания с помощью оксигенотерапии.
- Противосудорожная терапия сибазоном.
- Улучшение свертываемости крови: аминокапроновая кислота.
- Коррекция водно-солевого баланса и кислотно-щелочного состояния путем введения внутривенных солевых растворов.
Кто в группе риска?
Кровоизлияние в мозг новорожденных детей может быть связано как с повреждением непосредственно самого черепа, так и с нехваткой кислорода.
Предпосылки к ВЖК:
- Перенашивание или, наоборот, недонашивание
. Особенно внутричерепным кровоизлияниям подвержены недоношенные малыши, так как их незрелые сосуды еще не имеют достаточной опоры в тканях. У детей, рожденных позднее срока, кости уплотняются, и головка не способна конфигурироваться во время родов. ВЖК по статистике возникает у каждого пятого недоношенного и у каждого десятого переношенного ребенка. - Размеры головки плода не соответствуют размеру родовых путей
. В данном случае естественное родоразрешение противопоказано, ведь это чревато травмами и гипоксией для новорожденного ребёнка. - Тяжело протекающая беременность
(гипоксия плода, внутриутробное заражение различными инфекциями). - Сложные (затяжные, либо стремительные) роды
, тазовое предлежание. - Неверные действия акушеров во время родов
.
Он видит деньги за премиальную аппаратуру неонатологии, так что у других детей с проблемами со здоровьем есть шанс пережить их преждевременное прибытие в мир. Во всем мире мы становимся одними из лучших стран, где большинство детей имеют возможность жить в возрасте пяти лет. В этот период на тысячу живорождений есть три смерти. Тот же рейтинг делится с Чешской Республикой. Есть только три страны — Финляндия, Исландия и Люксембург — с двумя смертями на тысячу детей в возрасте до пяти лет.
Но немногие из нас могут представить себе, какие первые дни, недели и месяцы жизни таких крошек и что испытывают их родители во время их жизни. Все ее события наблюдали почти каждый день ее отец Дэвид Лайка. Скальпель проникает в тело моей жены. Руки доктора доходят до раны для нашей дочери.
Исходя из перечисленного, можно выделить несколько групп риска.
Риск мозгового кровоизлияния у ребенка увеличивается при:
- недоношенности;
- низком весе при рождении (менее 1,5 кг);
- недостаточности кислорода (гипоксии);
- травме головы ребенка во время родов;
- осложнении с дыханием во время родов;
- инфекциях, приводящих к нарушению свертываемости крови.
Если ребенок относится хотя бы к одной из этих групп, необходимо выяснить, имеются ли у него симптомы внутричерепных кровоизлияний.
Большая рука, как мой указательный палец. Последние дни были большими изменениями. Ала находится на двадцать первой неделе беременности. К сожалению, он не развивается так, как должен. В эмбриональных оболочках имеются гематомы, околоплодная жидкость низкая. Когда мы спрашиваем врача, насколько серьезно для ребенка выжить, он говорит, что не осмеливается сказать четкое мнение.
Однако его голос кажется бледным. Мы должны встать через несколько минут, чтобы пойти в школу и работать, но это быстрее, чем будильник. Это разбудит меня, что он разорвал мою околоплодную жидкость. Сентябрь. Аллах был в больнице на четырнадцать дней. Каждый день после школы мы проводим ее с Анежкой. Мне повезло, что у меня есть понимание нашей ситуации на работе. Они оставляют меня до конца рабочего дня, они мне не так много. Агнес, однако, он лучше учится в школе, чем на работе.
Симптомы
Кровоизлияние в желудочки головного мозга проявляются быстро развивающимся угнетением сознания. В большинстве случаев кома наступает в первые часы после инсульта. Только в случае постепенного истечения крови и небольшого ее объема сознание больного в течении продолжительного времени может быть сохранено и утрачивается постепенно. В большинстве случаев, кровоизлияние в желудочки сопровождается развитием оболочечной симптоматики и рвотой. При этой патологии является типичным развитие вегетативного симптомокомплекса, проявляющегося гипергидрозом и ознобоподобным тремором, бледностью, а с течением времени гиперемией лица, конечностей и туловища. По мере развития заболевания первоначальное снижение температуры сменяется выраженной гипертермией, достигающей высоких цифр.
Одним из характерных симптомов внутримозгового кровоизлияния в желудочки считается нарушение мышечного тонуса в виде горметонического синдрома или децеребрационной ригидности. В первом случае происходит приступообразное повышение мышечного тонуса пораженных конечностей. Эпизод горметонии может являться ответом на внешние раздражители. При децеребрационной ригидности мышечный тонус повышен преимущественно в мышцах-разгибателях. Больной лежит, выгнув дугой спину с запрокинутой кзади головой, при этом его кисти и пальцы согнуты, а предплечья развернуты внутрь.
Очень часто данная патология сопровождается формированием пареза противоположных паренхиматозному геморрагическому очагу конечностей, появлением двигательных автоматизмов в непаретичных конечностях, усилением сухожильных рефлексов, наличием патологических и отсутствием брюшных рефлексов, нарушением функции тазовых органов. При кровоизлиянии в III желудочек на первый план выходят нарушения дыхания и кровообращения, горметонический синдром может носит двусторонний характер. Кровоизлияние в IV желудочек может сопровождаться икотой и нарушением глотания, при этом у больного отсутствуют спонтанные движения, а явления горметонии выражены достаточно слабо.
Что такое геморрагический инсульт головного мозга
Геморрагический инсульт — состояние, характеризующееся острым нарушением мозгового кровообращения связанное с нарушением целостности церебральных сосудов и попаданием крови в мозг. Патология имеет тяжелое течение и представляет опасность для жизни человека. При отсутствии своевременной адекватной помощи пострадавшему шанс на жизнь ровен нулю.
Кровоизлияние в мозг происходит внезапно, подавляющее большинство случаев диагностируется у личностей старше 35 лет.
В результате повреждения сосудов формируется гематома, которая оказывает давление на нервные ткани, наблюдается стремительное развитие отека.
С тем, что же представляет собой это заболевание, причинами его возникновения, особенностями течения и лечения мы постараемся разобраться в представленной статье как можно подробнее.
Что такое геморрагический инсульт
Инсульт по такому типу возникает в результате кровоизлияния в мозг, спровоцированного повышением уровня проницаемости сосудистой стенки или ее разрывом. Это понятие следует отличать от определения ишемический инсульт, последний встречается гораздо чаще (в 70% больных). Он характеризуется изменениями сосудов за счет перекрытия их тромбами, происходит отмирание клеток головного мозга.
Геморрагический инсульт — заболевание, которое отличается довольно тяжелым течением, оно часто становится причиной смерти. Объясняется такая особенность тем, что мозговые сосуды плохо спадаются, а это затрудняет остановку кровотечения. Применение обычных гемостатических препаратов не дает желаемого результата, ведь они не наделены способностью, проникать в мозговые сосуды.
Провоцирующим фактором кровоизлияния в желудочки головного мозга может быть:
- резкое повышение артериального давления;
- влияние стрессовых ситуаций;
- физические перегрузки;
- долгое пребывание под открытыми солнечными лучами;
- травма.
Интенсивность проявлений клинической картины зависит от диаметра сосуда, который лопнул. Больному нужно как можно быстрее оказать помощь, это значительно повысит шансы на выживание. Пребывание в специализированных реабилитационных центрах помогает по максимуму восстановить утраченные функции. В редких случаях даже наступает выздоровление.
Классификация: степени и виды заболевания
Ствол головного мозга отвечает за передачу команд к нервным окончаниям всего тела. Он обеспечивает движение, дыхание, глотание и слух. В стволе головного мозга размещены центры, отвечающие за кровообращение, процесс терморегуляции и сердечный ритм. Именно это объясняет то, что повреждение стволовой части мозга приводит к быстрой гибели человека.
В медицинской практике принято различать инсульт по геморрагическому типу:
Первичный. Провоцирует его формирование повышение артериального давления до высоких показателей или изменение эластичности сосудистых стенок.
Вторичный. Его возникновение связывают с разрывом аневризмы, гемангиомами и другими патологиями, связанными с сосудами.
В зависимости от длительности течения патологии выделяют следующие стадии болезни:
- острую — начинается через 24 часа и длится до 3 недель;
- подострую — начиная с 22 суток болезни и до 3 месяцев;
- раннюю восстановительную — с 3 до 6 месяцев;
- позднюю восстановительную — с 6 месяцев и до года;
- стадию отдаленных последствий — начинается через 12 месяцев с момента кровоизлияния.
Внутримозговое кровоизлияние по гемотипу разделяют и в зависимости от участка возникновения, бывает:
- субарахноидальное — локализуется в области между твердой, мягкой и паутинной мозговой оболочкой;
- периферическое;
- вентикулярное — зона поражения боковые желудочки;
- комбинированное — в патологический процесс вовлекается сразу несколько участков мозга (характерно для обширного кровоизлияния).
Острое внутримозговое кровоизлияние является более опасным, ведь приводит к гематомам и отеку, в результате мозговые ткани отмирают. В зависимости от участка расположения, принято выделять такие разновидности гематомы:
- лобарную — локализуются в одной части мозга, в патологический процесс не вовлекается кора головного мозга;
- медийную — в зону поражения попадает таламус;
- латеральную — в патологический процесс вовлекаются подкорковые ядра, которые локализуются в белом веществе полушарий;
- обширные (обширные геморрагические инсульты диагностируются чаще всего) — располагаются сразу в нескольких зонах головного мозга.
Микроинсульт — состояние характеризуется повреждением небольших по размеру участков мозговых тканей. Возникает он обычно на фоне спазма сосудов при гипертонии, сахарном диабете.
Клиническая картина проявляется изменениями неврологического состояния пациента, однако они исчезают уже через 24 часа. Важно провести своевременное лечение.
Несмотря на достаточно легкое течение и отсутствие непоправимых изменений в состоянии больного микроинсульт требует особого внимания, ведь он может быть предвестником обширного инсульта.
Диагностика
Диагноз выставляется на основании системной оценки анамнеза, в котором имеются сведенья, указывающие на наличие заболеваний крови, ранее перенесенные геморрагические инсульты, прием препаратов, влияющих на свертывающую систему крови, острое возникновение и быстрое развитие тяжелой клинической симптоматики, а также данных, полученных во время неврологического обследования и дополнительных исследований.
При подозрении на кровоизлияние в желудочки головного мозга больному назначается проведение магниторезонансной либо компьютерной томографии головного мозга, анализ крови с подсчетом количества тромбоцитов, исследование коагулограммы. Также больному может потребоваться проведение мониторинга электрокардиограммы и артериального давления.
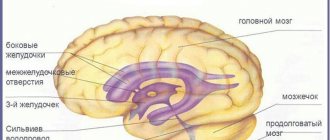
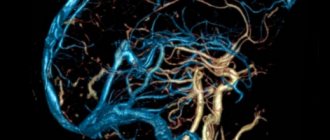
Внутримозговое кровоизлияние
Головной мозг имеет очень сложное строение. Помимо серого и белого вещества, головной мозг содержит структуры, заполненные особой жидкостью, которую называют ликвором. Внутренние структуры головного мозга, заполненные ликвором, называются желудочками мозга, их всего четыре: два боковых, третий и четвертый. Ликвор образуется в желудочках мозга, перетекает по ним, затем поступает в подоболочечные пространства головного и спинного мозга и всасывается там в кровеносную систему. В силу незрелости всего головного мозга, у недоношенных детей имеется опасность разрыва хрупких сосудов головного мозга и развитие кровоизлияния в головной мозг, и наиболее часто это кровоизлияние происходит в желудочки головного мозга.
Степени тяжести
Существует несколько классификаций кровоизлияний, большинство из них включает в себя 4 стадии. Ниже приведена градация, используемая наиболее часто в современной медицине:
При весе всего 730 г шансы на выживание составляли примерно 30%. Как только наш маленький узел был втянут в мир, их забрали отличные врачи — неонатологи. Для Барунки были подготовлены искусственная вентиляция легких и ПАВ, вещество, которое ранее существовало у детей, имеет значительный дефицит, который применяется сразу после рождения и помогает справиться с респираторным дистресс-синдромом. Это чудо, и врачи не хотят в это верить, но Барунке не нужна искусственная вентиляция легких.
Теперь она находится в инкубаторе, у нее есть пупочный катетер, и ей давали антибиотики для подавления инфекции. Трубка в ней больше, чем она. Октябрь Мы были с Алой, самой смелой женщиной в мире, чтобы посмотреть на Барунку. Алиса видит ее в первый раз и может не сводить с нее глаз. Это чудо, что врачи могут спасти это крошечное существо. Мы не знаем, сколько это, потому что врачи не измеряют это.
Установить ту или иную степень кровоизлияния можно только при помощи специального исследования.