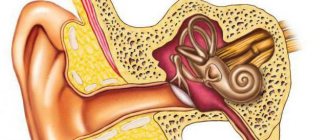
Сознание — это способность воспринимать себя и внешний мир, а также отдавать отчёт о событиях, происходящим во внешнем мире и формировать собственную реакцию в ответ на эти события.
Сознание позволяет ориентироваться в окружающей обстановке, времени и собственной личности. Становление сознания человека происходит в несколько этапов:
- Бодрствующее сознание. Наличие такого сознание позволяет выбирать наиболее благоприятную для себя среду. Так, ребёнок младше 1 года понимает, что на руках у мамы ему комфортнее, чем просто на мягкой поверхности кроватки;
- Предметное сознание. Такое сознание типично для возраста 1-3 года, оно позволяет формироваться базовым представлением о предметах — «кошка», «собака», «дедушка», «бабушка» и прочих;
- Индивидуальное сознание. Этот тип сознания формируется в промежуток от 3 до 9 лет. Ребёнок получает базовые представления о пространстве и времени, и, благодаря этому, выделяет себя из окружающей среды;
- Коллективное сознание. В период от 9 до 16 лет у подростка формируется коллективное сознание, которое сочетание базовое представление о себе с базовым представлением о других людях и строит начальные межличностные взаимодействия;
- Рефлексивное сознание.Это самая зрелая форма сознания, она формируется с 16-22 лет и далее. Такое сознание позволяет осуществлять самоанализ и глубокий анализ окружающего мира, устанавливать сложные причинно-следственные связи и строить прогнозы на будущее.
Патологии сознания — очень важный раздел нейронаук. Каждый врач должен уметь определить степень ясности сознания пациента, потому что многие неотложные состояния очень тесно связаны с нарушениями сознания. Универсальные критерии, которые позволяют заподозрить расстройства сознания, были предложены немецким психиатром Карлом Ясперсом. Эти критерии являются базовым инструментом диагностики и по сей день:
- Отрешенность от окружающего мира;
- Дезориентация во времени, пространстве и собственной личности;
- Расстройства мышления;
- Амнезия.
Давайте разберём их по отдельности, это принципиально важный момент.
Отрешённость от окружающего мира означает состояние, при котором пациент не воспринимает (не полностью воспринимает) всё, что происходит вокруг него. С таким пациентом всегда трудно установить контакт, он не слышит и не воспринимает речь, обращённую к нему, игнорирует жесты и мимику собеседника при нормально функционирующих органах зрения и слуха. Для того, чтобы получить ответ от пациента, врачу приходится очень громко и по несколько раз повторять вопрос. Зачастую контакт с таким пациентов вообще невозможен. Отрешенность является главным критерием помрачения сознания.
Дезориентация — это отсутствие представления и/или неправильное представление. Как вы помните, в рамках нашего симптомокомплекса, различают дезориентацию во времени, пространстве и собственной личности. Дезориентация во времени — это состояние, при котором пациент перестаёт понимать, какое сейчас время суток, какой день недели, месяц или даже год. Как правило, первым симптомом помрачения сознания является именно дезориентация во времени.
Дезориентация в пространстве — это отсутствие пациентом понимания того, где он сейчас находится. Человек, находящийся в больнице, может полагать, что он находится в магазине, офисном центре или на стадионе. Дезориентации в пространстве и времени относят к аллопсихическим дезориентациям.
Наиболее грубые нарушения психики сопровождает дезориентация в собственной личности. Её ещё называют «аутопсихическая дезориентация». Во время дезориентации в личности пациент испытывает затруднения в самоиндефикации — он не может сказать, кто он, чем занимается и как его зовут. Также такая дезориентация проявляется в ситуациях, когда больной начинает воспринимать себя извращённо — он может считать себя сверхъестественным существом, демоном, пришельцем из другого мира, животным, неодушевлённым предметом или явлением — чёрной дырой, магическим амулетом.
Нарушения мышления во время расстройств сознания проявляются разнообразными симптомами. Наиболее часто встречаются разорванность мышления, которая переходит в бессвязность. Выражается это, как вы помните, в речи больного, которая становится похожа на произношение отдельных слов и междометий, которые никак не связаны друг с другом.
Амнезия — это полное выпадение из памяти какого-либо периода. В случае расстройств сознания речь идёт о выпадении из памяти периода самой болезни. Если идёт речь о лёгком расстройстве, пациент может запомнить некоторые события, происходившие во время болезни, но без каких-либо деталей и с нарушенной последовательностью.
Нарушения сознания также разделяют на качественные и количественные.
Причины развития
Сопор развивается в результате структурных изменений в головном мозге. Также возможна провокация аномального состояния диффузными, функциональными расстройствами. Оба варианта одинаково опасны, с первыми справиться много труднее, поскольку отмечаются органические изменения в тканях головного мозга, потому и шансы на выздоровление, качественное восстановление ниже. Среди конкретных причин.
- Опухоль головного мозга
Чтобы развилось аномальное состояние, необходимо, чтобы новообразование достигло определенных размеров. Обычно это крупные менингиомы или злокачественные глиальные опухоли больших размеров, более 3-5 см в диаметре. Конкретная причина сопора заключается в сдавливании структур головного мозга, отеке и росте внутричерепного давления. Для восстановления требуется дренировать полость черепа, избавиться от излишков ликвора (цереброспинальной жидкости). Оперативное лечение опухоли проводится по возможности, но иссечение неоплазии — ключевое условие для нормализации состояния.
- Абсцесс головного мозга
В просторечье — гнойник. Скопление гноя, окруженное капсулой. Развивается после перенесенного инфекционного поражения центральной нервной системы (например, после энцефалита, менингита), в результате длительного течения сифилиса, часто абсцессы обнаруживаются у ВИЧ-положительных страдающих. Встречаются и спонтанные случаи образования абсцессов. Без вскрытия и дренирования абсцесса не обойтись. Но сама по себе операция почти всегда приводит к отечности мозга, что противодействует выходу в ясное сознание.
- Черепно-мозговые травмы
От простого ушиба тканей до сотрясения мозга. Нередко параллельно возникает гематома, область скопления крови из разрушенных сосудов. Возникает двойной негативный эффект: компрессия мозга ликвором, который активно копится после самой травмы и сдавливание гематомой. Для восстановления нужно устранить сразу оба провоцирующих фактора. Прогрессирование в подобном случае стремительное, времени меньше, чем в прочих ситуациях.
- Разрыв аневризмы, кровотечение в церебральные структуры иного происхождения
Как и в предыдущем случае, нарушения сознания провоцируют обильные кровотечения и образование крупных гематом.
- Также процесс возможен при инфаркте ствола головного мозга
Это состояние не поддается коррекции почти никогда. У пациента практически нет шансов на выживание. Скоро нарастают явления дыхательной дисфункции, кардиальной деятельности. Температура становится нестабильной.
- Резкое падение температуры тела
Процесс приводит к резкому ослаблению церебрального кровотока, обменные процессы также становятся недостаточно интенсивными. Восстановление в таком случае возможно, но чем дольше головной мозг находится в состоянии недостаточной трофики и клеточного дыхания, тем меньше вероятность возвращения к исходному состоянию.
- Инфекционные поражения
Встречаются не более, чем в 3-4% случаев на фоне общего числа. Основные виновники — менингит, энцефалит. Сопор выступает крайней формой нарушения сознания и встречается при запущенных формах описанных заболеваний. При своевременном лечении вероятность негативного сценария минимальна.
- Обменные расстройства
Печеночная кома, резкий скачок уровня сахара в крови при диабете, гипогликемия (недостаточная концентрацию глюкозы в крови), прочие нарушения подобного плана. Выступают распространенными вариантами, делят «пальму первенства» разве что с травмами и эндогенными поражениями вроде инсульта.
- Инсульт
Острое нарушение питания головного мозга с отмиранием нервных тканей. Не любая форма поражения сопровождается сопором. Для развития состояния требуется вовлечение сразу двух полушарий. Такое возможно при обширном поражении, обычно геморрагического плана, с нарушением целостности сосудов, кровоизлиянием и формированием гематомы. Сопор при инсульте поддается коррекции с трудом, ввиду множественности факторов поражения.
Сопор встречается и при отравлении некоторыми токсичными веществами: барбитуратами, спиртами, опиоидами и прочими. Нередко виновниками плачевного положения становятся сами пациенты. Суицидальные попытки, передозировка наркотическими веществами – вот основные факторы этой группы. Возможны и случайности, например, при употреблении препаратов детьми без умысла или передозировки в результате самолечения.
В основе механизма присутствует одно из двух возможных явлений: масс-эффект, то есть компрессия мозговых структур с двух сторон (в результате давления скоплений крови на нервные ткани). Также непосредственное распространенное органическое поражение церебральных структур (в ходе травм, развития крупных опухолей и т. д.). Это знание дает врачам примерный ориентир для срочной диагностики, сокращает время, необходимое для обнаружения провокатора.
Представленные причины не исчерпывают всего возможного перечня.
Продуктивные расстройства
Выше рассмотрены непродуктивные расстройства. А к продуктивным относятся:
- аменция
- сумеречное помрачение сознания
- онейроид
- делирий
Делирий
Основные признаки (симптомы) данного вида нарушения сознания:
- нарушения восприятия разной формы:
— нарушения сенсорного синтеза
— галлюцинации
— иллюзии
- тактильные обманы восприятия
- нарушение запоминания происходящего и т.д.
Что касается иллюзий, в основном при делирии больные наблюдают зрительные иллюзии. Также могут быть галлюцинации такого плана:
- паутина или нити
- провода
- макро- и микропсические
- полиопические
- кинематографические
- палингностически
- демономанические
- зоологические
- сценоподобные
При делирии мышление больного характеризуется фрагментарностью, могут ьыть ложные узнавания. Об этом периоде больной после восстановления сознания вспоминает плохо. Ориентировка на месте постоянно меняется и не соответствует реальности. То же касается ориентировки в текущей ситуации, в окружающих людях и времени. Но человек осознает почти всегда, кем он является.
Еще одна особенность делирия — аффективная лабильность. У человека может быстро меняться любопытство на страх, на возмущение и наоборот. В основном эмоции негативные. У человека в рассматриваемом состоянии большое желание двигаться, что-то делать и говорить. Человек может защищаться от своих галлюцинаций, нападать на воображаемых и реальных людей, убегать и т. д. Днем симптоматика делирия проявляется меньше.
Онейроид
Это помрачение сознания, которое характеризуется фантазиями, бредом и сновидениями. В основном наблюдается полиморфная психопатологическая симптоматика. Человек переживает псевдогаллюцинации и сценоподобные галлюцинации. В большинстве случаев наблюдаются кататонические расстройства и аффективные нарушения. Типичны фантастические бредовые идеи.
Переживания человека подчиняются одному направлению, одной теме. Болезненные переживания имеют романтически-фантастическую тематику. Когда у человека восстанавливается сознание, он рассказывает врачам и близким, что был на других планетах, путешествовал во времени и т. д. Многим так нравится увиденное, что они жалеют, что вернулись в нормальное, здоровое состояние.
Для онейроида типичны нарушения ориентировки в своей личности. Человек считает себя другим существом, часто не человеком. То есть больной сам принимает участие в своих фантазиях как действующая особа, а не как сторонний наблюдатель. Задействуется соматопсихическая сфера. Человек может считать, что его тело стало газообразным или состоящим из некой фантастической материи. В окружающем мире больной не ориентируется полностью или по большей мере. Когда наступает пик рассматриваемого состояния, человек целиком отрешен от того, что творится вокруг. Он полностью проживает момент в воображаемом мире, где не видит и не ощущает ничего из того, что реального его окружает.
Контактировать с человеком в состоянии онейроида почти невозможно или полностью невозможно. По тому, как ведет себя человек, невозможно понять его галлюцинации и иллюзии. Когда больной возвращается в сознание, он не помнит о том, как вел себя, что происходило вокруг, но свои иллюзии помнит хорошо.
Онейроидное помрачение сознания отмечается при приступах шизофрении шубообразного или периодического типа, при интоксикационных психозах, экзогенно-органических и эпилептических психозах. Онейроид во многих случаях наступает перед делирием, потому разграничить эти два состояния в психозе очень тяжело.
Сумеречное помрачение сознания
Начало состояния всегда резкое, как и окончание. Круг мыслей и побуждений значительно сужается. Человек приходит в состояние сильнейшего возбуждения, потому может нести угрозу окружающим. Поведение может выглядеть спланированным. Человек полностью теряет ориентацию, а далее у него отсутствуют воспоминания о совершенном. Иногда человек может немного ориентироваться в окружающей обстановке и узнавать часть людей, которые его окружают.
Виды:
- бредовый
- галлюцинаторный
- дисфорический
- амбулаторный автоматизм
При бредовом варианте симптоматика соответствует названию вида. Амнезия часто неполная. При галлюцинаторном виде галлюцинации могут быть зрительными, слуховыми. При дисфорическом виде сумеречного помрачения сознания наблюдаются в основном страх, ярость, злоба, и при этом сознание омрачено не в большой степени. При амбулаторном автоматизме нет приступов агрессии, нет галлюцинаций и бреда. Больной повторяет определенные движения, в основном ходит туда-сюда. Причина часто заключается в употреблении алкоголя.
Сумеречные состояния могут быть психогенно обусловлены. Тогда человек «выныривает» из реальности, переносясь в ситуацию, которая компенсирует травмирующие в данный момент переживания. Восприятие обстановки вокруг неполное. Речь и поступки могут характеризоваться демонстративностью. Потеря памяти может быть частичная, причем касается она того, что происходило в реальной жизни.
Причины сумеречного нарушения сознания:
- интоксикационный психоз
- сосудистый психоз
- ЧМТ
- патологическое опьянение
- опухоли в мозге
- эпилепсия
Пролонгированный абсанс
Это состояние, которое по внешним признакам похоже на оглушение. Основные признаки:
- персеверации
- затрудненное осмысление впечатлений
- проблемы с восприятием реальности
- минимальная подвижность
- апатичное состояние
- адинамия
- неправильные поступки в части случаев
- внезапные начало и конец
- длительность до 3-4 суток
- типичны короткие периоды нормализации сознания
Аменция
Человек впадает в рассеянность с явлениями гиперметаморфоза и недоумением. Эмоции, которые он проявляет, меняются в быстром темпе. Речь бессвязна, больной говорит много. Мышление инкогерентно. Состояние также характеризуется двигательным возбуждением, но за пределы постели, в которой находится больной, выходит редко. Часто метания происходят без всякой координации.
Человек не понимает, кто он, что вокруг него. Далее наступает полная конградная амнезия. Типичны делириозные эпизоды, депрессивные аффекты (или маниакальные), бредовые идеи. Когда сознание нормализуется, наблюдаются астенические явления. В рассматриваемом состоянии человек может пребывать 2-3 недели или даже 3-4 месяца.
Варианты помрачений сознания при аменции:
- параноидный
- депрессивный
- маниакальный
- кататонический
- классический
Основные симптомы, отличие от прочих нарушений сознания
Признаки сопора зависят от двух факторов: происхождения нарушения и его типа. Встречается две формы расстройства:
- Гиперкинетическая. Сопровождается спонтанной моторной активностью. Пациент совершает движения, может говорить, однако речь лишена логического содержания. Несмотря на кажущуюся норму, это непроизвольные явления, они не контролируются больным. Спустя несколько минут от начала или более, нарастают классические явления.
- Акинетическая. Встречается чаще всего. Ассоциирована с полным отсутствие двигательной активности и прочих функций.
В остальном, принципиальных отличий в вариантах нет. Понятие сопора включает в себя нарушение речи, двигательной и глазодвигательной реакций. Среди проявлений:
- Отсутствие двигательной активности. Произвольного и непроизвольного движения. Пациент не меняет положение тела, не реагирует на попытки его повернуть, привести в чувство.
- Глубокая сонливость. Сопор — еще не кома, потому пациента можно вернуть в частичное сознание, для этого потребуются интенсивные раздражители, вроде громкого звука, физического, болевого воздействия на ткани. Восстановление сознания кратковременно или отсутствует вовсе. Вместо этого больной реагирует на стимулы изменением выражения лица, движением век, морганием с закрытыми глазами. Что тоже считается важным дифференциальным диагностическим критерием и позволяет отграничить кому от сопора.
- Отсутствие речи. Пациент не говорит, не реагирует на обращенные к нему слова, не способен проявлять даже минимальную мыслительную активность, что в подобном случае выступает естественным, типичным явлением.
- Отсутствие реакции на стандартные раздражители. Попытка привести в чувство не возымеет эффекта по причине глубокого отклонения в регулировании процессов возбуждения и торможения. Сильные стимулы могут сыграть роль, но не всегда.
- Симптомы сопора дополняются проявлениями первичного состояния. Зависят от того, что вызвало патологический процесс. При инсультах обнаруживаются судороги, по типу эпилептического припадка, при травмах головного мозга возможно отсутствие ряда рефлексов. Грубые нарушения структуры мозга приводят к проблемам с дыхательной, сердечной деятельностью. Вариантов множество. Выявить основное расстройства нужно как можно быстрее. От этого зависит жизнь пациента.
Сколько длится состояние сопора?
В среднем, порядка нескольких часов. Предполагаемый интервал — от нескольких минут до 2-3 суток. Обнаружить переход в осложненную форму трудно, коматозное состояние наступает незаметно.
Кома, сопор и ступор часто используются в медицинской литературе в не вполне понятном контексте.
Какие различия существуют между этими состояниями?
Кома и сопор различаются по глубине. Для коматозного состояния типичны такие проявления:
- полное отсутствие произвольной активности,
- полное отсутствие реакций на раздражители (в некоторых случаях сохраняется ряд рефлексов, зависит от глубины комы, которая также неоднородна в плане клинической картины).
Выход из сопора в ясное сознание при интенсивной терапии возможен в перспективе нескольких дней. Из комы же вывести пациента практически невозможно. Случаи возвращения к первоначальному состоянию редки.
Термин «ступор» практически не используется в русскоязычных источниках. Зато повсеместно встречается в литературе англоязычной, используется в качестве синонима сопора, а сопор как термин относится к более легким вариантам нарушения сознания.
Отличие сопора от комы и ступора заключается в глубине нарушения сознания. В случае же со ступором имеет место смысловой дубль, разночтения в трактовке терминов в разных медицинских школах.
Вопрос отграничения играет фундаментальную роль. От формы расстройства зависит терапия, также врачи имеют больше возможностей более точного прогнозирования исхода.
Виды непродуктивного нарушения сознания
Нарушения сознания могут быть продуктивными и непродуктивными. При последних снижена активность сознания и нет продуктивной психопатологической симптоматики, то есть обманов восприятия и бреда. Выделяют три формы:
- оглушение
- сопор
- кома
Оглушение
При оглушении у человека повышается порог восприятия внешних факторов и внутренних впечатлений. Психическая деятельность становится бедной, постепенно угасая всё в большей мере. При оглушении внимание человека может привлечь только очень интенсивный фактор. На вопросы человек отвечает не сразу, а сложные предложения может и не понять. Отвечает он в основном после длительного молчания и короткими фразами.
Человек при оглушении плохо ориентируется, где он, и какие места где находятся относительно той точки, где он находится в данный момент. Ориентировки может вовсе не быть. Человек склонен к безучастности, акинезии, аспонтанности и сонливости. Голос тихий, модуляции в нем отсутствуют, жестов нет, мимика минимальная. Фиксируют персеверации. Человек не помнит, что он какое-то время был в состоянии оглушения. Страхи отсутствуют.
Обнубиляция
Данное состояние представляет собой оглушение в легкой степени. Человек при этом кажется несобранным или немного подпившим. Смысл речи (если обращаться к ним) понимают спустя какое-то время. Ответы могут быть не соответствовать вопросу, действия также могут казаться некорректными. Может отмечаться эйфоричность и суета. Временами на какие-то моменты человек возвращается в нормальное сознание.
Пример обнубиляции: человек при аварии получил травму, но не понимает этого, и начинает активно отстранять медиков и пытаться помочь свои близким, которые также пострадали в данной ситуации.
Сомноленция
Это состояние является формой оглушения сознания. Человек при этом очень сонлив. Если с ним не разговаривать и не вступать в телесный контакт, он сразу крепко засыпает. Если его при этом растрясти и говорить с ним, он просыпается. Но потом снова впадает в сон. Сомноленция отмечается на выходе из эпилептической комы после припадков судорог. После припадка не нужно пытаться будить человека. Это не только сложно, но и опасно, потому что может вызвать у больного вспышку агрессии.
Оглушение
По своим проявлениям оглушение похоже на психоорганический синдром, но это не синонимы. Основные признаки:
- слабость памяти
- нарушение способности к суждениям
- аспонтанность
- торпидность
Оглушение бывает у больных, которые выходят из комы. После оглушения могут фиксировать кому или состояние сопора, которое будет детально рассмотрено ниже.
Причины оглушения:
- отек и набухание мозговой ткани
- нехватка кислорода, поступающего в головной мозг
- ацидоз при интоксикации, травмировании черепа и пр.
Сопор
В данном состоянии у человека остаются только минимальные признаки деятельности психики. Если его громко позвать по имени, человек может обернуться. Если человек чувствует боль, он стонет или пытается уклониться от источника боли. Характерны и неврологические нарушения:
- снижение кожных рефлексов
- минимизация периостальных рефлексов
- ослабление сухожильных рефлексов
- снижение мышечного тонуса
В норме остаются конъюнктивальные и зрачковые рефлексы, а также чувствительность.
Кома
Это состояние характеризуется полным угнетением психической деятельности. Основные признаки:
- тазовые расстройства
- патологические рефлексы
- мидриаз с отсутствием реакции зрачков на свет
- бульбарные расстройства
- отсутствие рефлексов
- мышечная атония
Запредельная кома — смерть мозга, при которой функционирование внутренних органов поддерживается с помощью специальных аппаратов. Состояние известно также как превзойденная кома.
Диагностика патологического процесса
Диагностикой патологического процесса занимаются неврологи. Задача заключается в срочной оценке состояния пострадавшего, выявлении первопричины негативного явления. Вторая задача решается после частичной стабилизации положения, оказания базовой первичной медицинской помощи, восстановления нормального дыхания, сердечной деятельности, потому как на нее требуется больше времени.
Основные диагностические мероприятия основаны на рутинной оценке, исследованию подлежит неврологический статус. Для постановки точного диагноза врачи оценивают рефлексы. Для точного понимания и соотнесения клинических находок с теоретическими положениями, еще в далеких 70-х выработан формальный перечень критериев диагностики сопора и его отграничения от прочих состояний. Это так называемая шкала Глазго.
В современном варианте она представлена тремя основными критериями. Каждый имеет несколько вариантов реакции пациента на раздражитель, оценивается от 6-4 до 1 балла.
- Двигательная активность (Motor response или просто литера M). Представлена шестью вариантами: от полноценного выполнения движения по команде (6 баллов) до полного отсутствия реакции на болевые стимулы, независимо от интенсивности (1 балл).
- Речевая деятельность (литера V). Представлена пятью вариантами. От способности точно ответить на поставленный вопрос до полного отсутствия речи. Оценивается от 5 до 1 балла, в зависимости от результатов.
- Глазодвигательная реакция, открывание глаз (E). Максимальный балл — 4 выставляется при произвольном открывании глаз без стороннего стимула. Отсутствие реакции на речевые стимулы и болевые воздействия оценивается в 1 балл.
По итогу пациенту может быть выставлен балл от 15 при ясном сознании до 3, при глубокой коме или смерти мозга. Сопор по шкале Глазго находится в границах 10-8 баллов, что соответствует довольно высокому уровню сохранности высшей нервной деятельности и активности головного мозга. Уровень сознания при сопоре нарушен, но еще не критически, есть шансы на возвращение к нормальной жизни. Иногда встречается термин глубокий сопор, что соответствует умеренной коме по шкале Глазго (7-6 баллов), это неточное понятие, при описании, составлении эпикриза оно не используется. Сопор не предполагает применения уточняющих категорий.
Далее проводятся инструментальные мероприятия. В рамках базовой диагностики проводятся:
- МРТ головного мозга, возможно с контрастным усилением (для выявления органических нарушений, структурных изменений),
- КТ церебральных структур,
- электроэнцефалография (метод обнаружения электрической активности в отдельных областях нервных тканей, используется как способ функциональной оценки состояния мозга).
Для сопора характерно наличие функциональных нарушений или органических расстройств. Дополнительно возможно назначение исследования крови на сахар в экспресс формате.
Расщепление
Расщепление сознания — определение, которое имеет ряд различных трактовок и по-разному используется теми или иными авторами.
Но, так или иначе, под расщеплением подразумевается состояние, при котором сознание индивида разделяется, восприятие реальности меняется, а чувство «Я» теряется в той или иной мере.
Основные трактовки определения:
- Шизофрения. Само название этого психического заболевания переводится как «расщепление мышления», «расщепление ума» с древнегреческого.
Поэтому иногда это словосочетание можно встретить в темах о шизофрении, использующееся в качестве синонима. Также с его помощью могут описываться некоторые шизофренические симптомы. - Мыслительные нарушения, наблюдающиеся при ряде психических и соматических болезней, например при деменции. Это спутанность мышления, шизофазия, стремление непрерывно выдавать бредовые изречения, которые больному кажутся глубокими. Однако в таком контексте определение используется сравнительно нечасто.
- Диссоциативное расстройство идентичности, которое основной массе людей известно как «раздвоение личности». Это психическое заболевание, при котором личность человека словно бы раскалывается на две или более частей, и каждый из этих осколков начинает отображать собственную личность, часто обладающую индивидуальными привычками, интересами, мировоззрением, которая периодически получает возможность проявить себя.
В современной психологии термин «расщепление сознания» чаще всего применяется именно к диссоциативному расстройству идентичности: сложному, вызывающему массу споров психическому заболеванию.
Неоднократно наблюдались случаи, когда преступники, пытаясь избежать наказания, начинали рассказывать о том, что не они совершили преступление, а их другая злобная личность (или личности).
Терапия
Лечение сопора предполагает устранение первопричины отклонения, это основная задача. В большинстве случаев требуется интубация для обеспечения дыхания, при нарушении естественного процесса. Изменения концентрации глюкозы в крови предполагает искусственное введение глюкозы, инсулина или обоих препаратов в комплексе, зависит от формы нарушения (скачок сахара, гипогликемия).
При отравлении необходимо удалить ядовитые компоненты из пищеварительного тракта, путем промывания. При парентеральном введении отравляющего вещества на помощь приходит неспецифический антидот Налоксон. Тот же препарат может вводиться при всасывании ядов через ЖКТ. Концентрация определяется на месте, исходя из тяжести состояния.
Сложные ситуации, вроде травм с образованием гематомы, обширного инсульта, требуют дренирования, удаления скоплений крови, восстановления нормального внутричерепного давления. Без этого смысла в терапевтических мероприятиях не будет. С опухолями вопрос еще сложнее, потому как необходимо удаление неоплазии, которая выступает виновником масс-эффекта и непосредственного раздражения тканей в месте собственной локализации.
Что касается собственно мероприятий по стабилизации состояния, превенции дальнейшего развития нарушения сознания, предотвращения осложнений, применяются медикаменты:
- тромболитики (в первые несколько часов или суток): Урокиназа, Стрептокиниза (растворяют тромбы),
- средства для восстановления объемов и текучести крови: Реополиглюкин, физраствор по необходимости,
- средства цереброваскулярного типа, нормализующие питание мозга (если нет противопоказаний и процесс не спровоцирован злокачественной опухолью): Пирацетам и прочие.
При длительном течении сопора возможно применение антибиотиков краткими курсами, чтобы предотвратить септические, инфекционно-воспалительные процессы. Помимо, назначаются противосудорожные лекарства, в рамках превенции спонтанного повышения активности головного мозга в отдельных очагах: Седуксен, Реланиум и иные.
Большая роль отводится уходу за пациентом. Его время от времени по графику нужно переворачивать, следить за состоянием постельного и нательного белья, проводить гигиенические мероприятия. В этом случае принципиальных отличий от ухода за коматозными больными нет.
Как правильно оказать первую помощь при обмороке
По статистике около 30% людей хотя бы раз в жизни теряли сознание. Это состояние называется обмороком. Он может происходить по разным причинам. Большинство людей поддаются панике, поэтому не могут правильно реагировать на происходящее. Но от этих действий в некоторых случаях может зависеть жизнь человека, по этой причине очень важно знать, как оказать первую помощь при обмороке.
Алгоритм
Чтобы не допустить развития осложнений, прежде всего, следует вызвать бригаду скорой помощи. Квалифицированные врачи смогут быстро определить причину обморока. Эти сведения позволят снизить вероятность потери сознания в будущем.
Обычно до приезда специалистов пострадавший уже в сознании. Очень важно оказать правильную доврачебную помощь и вывести человека из бессознательного состояния в кратчайшие сроки, если обморок длится более нескольких десятков секунд. Для этого нужно знать последовательность действий, которые будут полностью зависеть от того, где это случилось, а также от погодных условий.
Первая помощь при обмороке заключается в проведении следующих мероприятий:
- Человека обязательно нужно аккуратно уложить на спину. Если потеря сознания произошла летом, например, на пляже, пострадавшего необходимо переместить в тень. При этом голова должна быть слегка наклонена в бок и находиться на ровной поверхности, можно подложить под нее полотенце, чтобы слегка приподнять.
- Обеспечить полноценный доступ кислорода. Для этого следует освободить верхние дыхательные пути, расстегнув воротник рубашки. Также можно ослабить ремень на брюках, если он есть.
- Проверить сердцебиение.
- Поднять ноги так, чтобы они находились выше головы. Лучше всего запрокинуть их на дерево или стену. То есть создать с телом прямой угол. Если нет возможности это сделать, то под ноги можно подложить валик, который получается из сумки или свернутой одежды.
- Одежду из легких и натуральных тканей можно смочить водой.
- Чтобы быстрее привести человека в чувство после обморока, можно протереть его лицо мокрым платком или просто слегка побрызгать водой. Для этого также подойдут влажные салфетки.
- Если у человека, упавшего в обморок, длинные волосы, то мочить их можно на расстоянии не более 1 см от головы. Так как в противном случае вокруг головы образуется слишком влажный воздух, который спровоцирует развитие теплового удара.
У большинства людей сложилась стойкая ассоциация, что при обмороке нужно использовать нашатырный спирт. Сегодня ходит двоякое мнение о данном средстве. Если нет способа привести человека в чувство, и остался только этот способ, то нашатырь не нужно подносить слишком близко к носу. Помимо стандартного использования, им еще можно натереть виски.
Особенности помощи в помещении
Пострадавшего следует расположить на диване или кровати таким образом, чтобы ноги оказались на подлокотнике, то есть выше уровня головы. После этого ему расстёгивается ремень на брюках, а также ворот на рубашке. Если мужчина потерял сознание, то ему обязательно нужно ослабить галстук, чтобы обеспечить приток кислорода. Лицо можно смачивать водой комнатой температуры.
В помещении очень важно обеспечить циркуляцию воздуха. Для этого рекомендуется открыть окно и дверь. Но больной, который потерял сознание, не должен в это время находиться на сквозняке.
Помощь упавшему в обморок на улице
Первая медицинская помощь при обмороке должна начинаться с вызова скорой помощи. Затем пострадавшего нужно аккуратно поднять с земли и уложить на ближайшую лавочку или скамейку. Если таковых не наблюдается, то оставить на месте, не снимая верхней одежды.
Следует только ослабить пояс, и расстегнуть ворот. Если есть шарф, то его нужно развязать, чтобы дать возможность нормально дышать.
При этом тело должно занять такое положение, чтобы ноги находились выше головы, что поможет обеспечить необходимую для восстановления циркуляцию крови в организме.
После того, как пациент придёт в сознание, можно напоить его теплым сладким чаем.
Как оказать помощь при тепловом и солнечном ударе?
Если на организм человека на протяжении длительного периода происходит воздействие высоких температур со стороны окружающей среды, то в результате он может просто потерять сознание.
Это происходит из-за обильного потоотделения, которое приводит к потере большого количества жидкости и обезвоживанию. В этот момент кровь становится более густой консистенции. Кроме этого, наблюдается нарушение водно-солевого баланса, которое становится причиной кислородного голодания мозга.
Из-за этого может появиться сбой в работе сердечной мышцы и сосудов. Основные симптомы при развитии теплового удара:
- Появление вялости.
- Присутствие головных болей.
- Тошнота.
- Головокружение.
- Картинка перед глазами может смазаться или поплыть.
В первую очередь, если человек теряет сознание из-за теплового удара, необходимо быстро устранить причину, которая привела к обмороку. То есть, при длительном нахождении под открытым солнцем, пострадавшего следует срочно переместить в тень или в хорошо проветриваемую комнату, дабы обеспечить приток свежего воздуха, но сквозняков следует избегать.
Чтобы пострадавшего быстрее привести в чувство, к его голове прикладывается емкость, в которую помещен лед или налита холодная вода, при этом кисти рук обматываются мокрой тканью. Параллельно с этими мероприятиями нужно вызвать бригаду скорой помощи, которая сможет точно определить состояние больного и предотвратить повторные обмороки.
Солнечный удар может наблюдаться у человека в результате долгого нахождения под открытым солнцем без головного убора. Очень часто он сопровождается перегревом организма в целом. Неотложная помощь при обмороке от солнечного удара имеет такой же порядок и последовательность, как мероприятия при развитии теплового удара.
Как правильно помочь себе?
Очень часто случаются ситуации, когда человек, находясь один, начинает чувствовать, что скоро потеряет сознание.
В этом случае не приходится рассчитывать на постороннюю помощь, поэтому нужно знать, что следует делать при наступлении обморока, или как его предотвратить самостоятельно.
Здесь главное не растеряться и быстро среагировать на происходящее. О предстоящем обмороке свидетельствуют следующие моменты:
- Начинает нарастать шум или гул в ушах.
- Перед глазами появляются темные круги, мушки, а также происходит мерцание или размытие предметов, изображение становится смазанным.
- Создается впечатление отстраненности от реальности.
Если такое случится, то необходимо быстро принять сидячее или лежачее положение. Если это происходит в летнее время, то нужно найти тень и спрятаться там от палящих лучей солнца.
При головокружении следует скрестить ноги и прислониться к дереву или стене здания. То есть к любому вертикальному предмету. После этого очень сильно напрячь ноги, сжать ягодицы. В этот момент кровь устремляется в голову, что поможет наладить ее правильную циркуляцию и избежать обморока.
Кроме этого, следует обеспечить доступ кислорода к головному мозгу. Для этого нужно делать глубокие вдохи. В течение первых нескольких секунд дышать лучше очень часто и глубоко. После того, как пройдут признаки, которые говорят о скорой потере сознания, можно регулировать дыхание по своему усмотрению. Если в такой момент рядом есть вода, умойтесь и смочите ею лоб.
Одним из самых эффективных способов избежать обморока, является массаж мочек уха. Для этого необходимо кончиками пальцев надавить и массировать ушные раковины.
Обычно человек теряет сознание на несколько секунд. Но даже это говорит о появлении проблем со здоровьем или сбоев в организме. Лучше всего вызвать бригаду скорой помощи или самостоятельно обратиться за консультацией к врачу. Он назначит сдать определенные анализы, по результатам которых можно сделать вывод о состоянии организма.
Если продолжительность обморока составляет около 5 минут, то это уже серьезный случай, который говорит о проблемах со здоровьем и требует неотложного лечения. Ни в коем случае нельзя откладывать визит к врачу, иначе могут развиться осложнения, которые потребуют долгого лечения.
Источник: https://vsepromozg.ru/teoriya/pervaya-pomoshh-pri-obmoroke
Диагностика
Особенности диагностики зависят от общего состояния пациента. Чаще всего диагностикой расстройств сознания занимаются психиатры и неврологи.
Могут быть назначены следующие обследования:
- проверка рефлексов и реакции на внешние раздражители;
- электроэнцефалограмма;
- компьютерная и магнитно-резонансная томография;
- консультация у профильного специалиста (невролога, психиатра).
Разумеется, методы диагностики комы ощутимо отличаются от диагностики, например, делирия.
Если нарушения сознания связаны с какой-либо соматической патологией, проводятся диагностические мероприятия, определяющие состояние пациента.
КОМАТОЗНЫЕ СОСТОЯНИЯ
Коматозные состояния входят в группу наиболее тяжелых и опасных синдромов. Термином «кома» (с древнегреческого — глубокий сон) обозначается наиболее значительная степень патологического торможения центральной нервной системы, характеризующаяся глубокой потерей сознания, отсутствием рефлексов на внешние раздражения и расстройством регуляции жизненно важных функций организма.
Сознание — важнейшая функция мозга, выработанная в процессе эволюции человека. Качество сознания определяет всю деятельность человека. Важно своевременно установить диагноз его нарушений, причину и характер патологического процесса. Существует много классификаций нарушения сознания.
СТЕПЕНИ НАРУШЕНИЯ СОЗНАНИЯ
Кома относится к количественным синдромам нарушения (угнетения) сознания. В 1982 г. А. И. Коновалов и др. предложили классификацию угнетения сознания, вы¬деляющую 7 степеней оценки сознания: ясное, оглушение умеренное, оглушение глубокое, сопор, кома умеренная, кома глубокая, кома запредельная.
- Ясное сознание — полная его сохранность, адекватная реакция на окружающую обстановку, полная ориентация, бодрствование.
- Умеренное оглушение — умеренная сонливость, частичная дезориентация, задержка ответов на вопросы (иногда требуется их повторение), замедленное выполнение команд.
- Глубокое оглушение — глубокая сонливость, дезориентация, почти полное сонное состояние, ограничение и затруднение речевого контакта, односложные ответы на повторные вопросы, выполнение лишь простых команд.
- Сопор (крепкий сон, беспамятство) — почти полное отсутствие сознания, сохранение целенаправленных защитных координированных движений, открывание глаз на болевые и звуковые раздражители, эпизодически односложные ответы на многократно повторяемые вопросы, неподвижность или автоматизированные стереотипные движения, потеря контроля тазовых функций.
- Умеренная кома (I) — невозможность разбудить, хаотические некоординированные защитные движения на болевые раздражители, отсутствие открывания глаз на раздражители, отсутствие контроля тазовых функций, возможны легкие нарушения дыхания и сердечно-сосудистой деятельности.
- Глубокая кома (II) — нельзя разбудить, отсутствие защитных движений, нарушение мышечного тонуса, отсутствие акта глотания, реакции зрачков на свет, непроизвольное мочеиспускание и дефекация, появляются патологические типы дыхания, сердечно-сосудистая декомпенсация.
- Запредельная (терминальная) кома (III) — агональное состояние, атония, арефлексия, зрачки широкие, реакция на свет отсутствует, пульс на периферических артериях не пальпируется, жизненно важные функции поддерживаются за счет ИВЛ и сердечно-сосудистых препаратов.
Для количественной оценки нарушения сознания пользуются шкалой комы, разработанной в г. Глазго.
Оценивают наилучший результат по каждому из трех признаков, результаты складывают и заносят в карту наблюдения. Определенная сумма баллов соответствует описательной характеристике нарушений сознания:
- 15 баллов — ясное сознание;
- 14-13 баллов — оглушение;
- 12-9 баллов — сопор;
- 8-4 балла — кома;
- 3 балла — смерть мозга.
ПРИЧИНЫ РАЗВИТИЯ КОМАТОЗНЫХ СОСТОЯНИЙ
Причинами развития коматозного состояния могут быть:
- метаболические нарушения (при сахарном диабете, надпочечниковой недостаточности, гипоксии, уремии, печеночной коме);
- интоксикации (алкоголь, наркотики, барбитураты, этиленгликоль, противосудорожные средства и др.);
- шок любой этиологии;
- тяжелые общие инфекции (сепсис, тиф, малярия, пневмония и т. д.);
- гипоксия головного мозга (поздняя реанимация, утопление, повешение, отравление окисью углерода, отравление цианидами);
- травмы и заболевания головного мозга (черепно-мозговая травма, мозговые кровоизлияния, опухоли головного мозга, абсцессы головного мозга, мозговые инфаркты вследствие тромбоза и эмболии);
- поражения головного мозга при менингитах и энцефалитах;
- гипертермия и гипотермия;
- эпилепсия.
КЛИНИЧЕСКИЕ СИМПТОМОКОМПЛЕКСЫ ПРИ КОМАХ
При коматозных состояниях наиболее часто встречаются следующие симптомокомплексы:
- дыхательная недостаточность центрального происхождения;
- внезапная остановка дыхания;
- моторное возбуждение и судороги;
- гипертермия центрального происхождения;
- отек головного мозга;
- повышение внутричерепного давления;
- циркуляторные осложнения (отек легких, внезапная остановка кровообращения).
ПРИНЦИПЫ ДИАГНОСТИКИ КОМАТОЗНЫХ СОСТОЯНИЙ
При постановке диагноза и анализе клинической картины комы необходимо обратить внимание на ряд моментов.
- Нужно выяснить, с какой скоростью развивалась кома, так как у разных ком — свой темп развития.
- Осмотреть пациента на наличие признаков травм, которые могут быть получены как до, так и в процессе развития комы.
- Выяснить возможность экзогенной интоксикации (употребление токсических веществ, ингаляции ядов и т. п.).
- Важно выяснить, какая клиническая картина предшествовала коме (лихорадка, артериальные гипер- или гипотензии, полиурия и полидипсия, изменения аппетита, рвота, диарея, судороги, повторные потери сознания или другие неврологические симптомы).
- Наличие у пациента какого-либо хронического заболевания (сахарный диабет, гипертоническая болезнь, заболевания почек, печени, щитовидной железы, эпилепсия). При этом существование какого-либо заболевания не означает, что именно оно привело к коме (например, длительное течение сахарного диабета не исключает развития уремии или инсульта).
- Выясняют, какие лекарственные препараты, психотропные и токсические вещества (транквилизаторы, снотворные, наркотики, алкоголь) могли быть использованы пациентом. В то же время необходимо учитывать, что не только предположение о возможной передозировке каких- либо средств (например, следы уколов у наркомана), но даже прямое доказательство употребления соответствую-щего вещества (например, алкоголя) не исключают других причин (например, травмы).
При оказании медицинской помощи пациентам, находящимся в коматозном состоянии, существуют общие, универсальные мероприятия, не зависящие от причин, патогенеза и клинических проявлений ком. Обязательна немедленная госпитализация в реанимационное отделение, а при ЧМТ или субарахноидальном кровоизлиянии — в нейрохирургическое отделение. Во всех случаях неотложная терапия должна быть начата немедленно.
Коматозные состояния служат ограничением к ряду назначений:
- вне зависимости от глубины церебральной недостаточности применение средств, угнетающих ЦН: наркотических анальгетиков, нейролептиков, транквилизаторов, поскольку это чревато усугублением тяжести состояния (за исключением комы с судорожным синдромом, при котором показан диазепам);
- противопоказаны также средства со стимулирующим действием — психостимуляторы, дыхательные аналептики (за исключением дыхательного аналептика бемегрида — специфического антидота при отравлении барбитуратами);
- ноотропные препараты (пирацетам) противопоказаны при нарушении сознания глубже поверхностного сопора;
- на догоспитальном этапе недопустимо проведение инсулинотерапии;
- недопустимо чрезмерное снижение АД, что усугубляет повреждение ткани головного мозга.
КОМА ПРИ ТЯЖЕЛОЙ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЕ
До сих пор, несмотря на достижения современной интенсивной терапии, от мозговой комы погибают более 40 % пострадавших, а из оставшихся в живых многие остаются глубокими инвалидами.
Тяжесть повреждения головного мозга зависит от особенности самого повреждения (удар, огнестрельное ранение, падение с высоты, резкое торможение при езде на автомобиле). В зависимости от направления удара и других факторов повреждаются в большей или в меньшей степени различные отделы мозга. Тяжесть повреждения определяется также возникновением общих реакций организма на травму (шока, дыхательной недостаточности, присоединения инфекции и т.д.).
Если мозг повреждается в области его ствола, где находятся центры дыхания и кровообращения, то пострадавший обычно погибает на месте катастрофы. При по-вреждении даже очень больших участков мозга в других отделах можно добиться выздоровления, если предупредить вредные действия вторичных факторов. Ткань мозга реагирует на травму нарушением кровообращения, отеком. Это ведет к неравномерному увеличению его частей и так называемому вклинению (рис. 31). При возникновении дыхательной недостаточности ухудшается кровообращение и вредные реакции многократно усиливаются, что ведет к необратимым изменениям мозга и его гибели.
Клиника и диагностика черепно-мозговой травмы
Черепно-мозговая травма может вызвать сотрясение мозга, ушиб и кровоизлияния в полость черепа и непосредственно в ткань мозга. Именно эти повреждения вместе с отеком мозга определяют клинику (большую или меньшую степень утраты сознания, параличи, очаговую симптоматику и т.д.).
При тяжелой черепно-мозговой травме всегда страдают функции жизненно важных органов: дыхание, кровообращение, система гемостаза, защитные механизмы; быстро нарастают трофические нарушения. Нарушения функции дыхания при ЧМТ возникают вследствие отека мозга и дислокации мозгового ствола, обструкции верхних дыхательных путей из-за угнетения защитных рефлексов на фоне нарушения сознания. К защитным рефлексам системы дыхания относятся глоточный, ларингеальный и кашлевой, при угнетении которых высока вероятность аспирации (слюна, кровь, желудочно-дуоденальное содержимое) с последующим развитием аспирационной пневмонии и/или острого респираторного дистресс-синдрома.
У пациентов с ЧМТ возникает вентиляционная недостаточность дыхания вследствие гиповентиляции или патологических ритмов дыхания (брадипное, тахипное, Куссмауля, Чейна-Стокса, Биотта), гипоксии и гипер- или гипокапнии. Гипоксия ведет к нарушению церебральной гемодинамики и повышению внутричерепного давления.
При травматической коме диагноз не вызывает больших затруднений, так как имеются признаки травматических повреждений. Потеря сознания в этом случае может длиться от нескольких минут до 24 часов, а иногда и более. При осмотре пациентов в этом случае отмечается бледность кожных покровов (особенно лица), рвота, непроизвольное мочеиспускание и дефекация, брадикардия. При некоторых вариантах поражения (эпидуральная травматическая и субдуральная гематома) наблюдается так называемый светлый промежуток, когда у пациента восстанавливается сознание. Затем его состояние резко ухудшается, отмечается анизокория, нарастающий гемипарез, могут развиться судороги. К сожалению, примерно в половине случаев картина травматических поражений головного мозга может быть стерта сопутствующей алкогольной интоксикацией. В этом случае заподозрить травматическую кому можно на основании сопутствующих поражений: раневых поверхностей, гематом, могут наблюдаться кровоподтеки в орбитальной области — «симптом очков», кровотечения и ликвороистечения из ушей, носа, рта. Наиболее тяжелыми являются открытые черепно-мозговые повреждения.
В диагностике помогает осмотр глазного дна (застойный диск зрительного нерва, рентгенография черепа в двух проекциях, электроэнцефалография и эхоэнцефалография).
Неотложная помощь и лечение при черепно-мозговой травме
Главная задача на месте происшествия — улучшить дыхание и кровообращение, чтобы предупредить вторичные поражения мозга. Для этого необходимо:
- освободить дыхательные пути от инородных тел;
- обеспечить их свободную проходимость на протяжении всей транспортировки в стационар (обеспечение проходимости верхних дыхательных путей заключается в профилактике западения языка: положение пострадавшего на боку, выведение нижней челюсти, освобождение верхних дыхательных путей от слизи, крови, рвотных масс, установка воздуховода; следует удалить съемные зубные протезы);
- при нарушениях вентиляции проводят ИВЛ с помощью ручных или автоматических аппаратов, лучше с добавлением кислорода;
- при развившемся шоке вводят плазмозамещающие растворы, но при этом следят, чтобы не было чрезмерного повышения давления, так как мозг при ЧМТ очень чувствителен к высокому АД, которое может усилить отек.
Нужно стремиться доставить пострадавшего в такой стационар, где имеются компьютерный томограф, аппаратура для ангиографии и нейрохирургическое отделение. В стационаре продолжают обеспечение достаточного газообмена и поддержание необходимого кровообращения, пациенту проводят интубацию трахеи на фоне введения атропина и миорелаксантов. Экстренная фибробронхоскопия показана всем пациентам с тяжелой ЧМТ и сочетанной травмой, поступающим в бессознательном состоянии, с целью ранней диагностики аспирации и санации трахеобронхиального дерева.
Одним из основных методов лечения пострадавших с ЧМТ является ИВЛ, позволяющая нормализовать газообмен, КОС крови. При тяжелой ЧМТ возникает необходимость проведения пролонгированной ИВЛ, которая является надежным способом профилактики и лечения отека мозга. Показания к переводу на ИВЛ: апное или гипопное, тахипное свыше 35 в минуту, наличие патологических ритмов дыхания, кома менее 8 баллов (по шкале Глазго), стойкая внутричерепная гипертензия.
Первичную трахеостомию без предварительной интубации проводят при обширных повреждениях лица, носа, челюстей, языка, обтурации просвета глотки, гортани крупными инородными телами.
Если необходимо, проводят трепанацию черепа для удаления внутричерепных гематом. После операции и у тех пациентов, которые в ней не нуждались, продолжают интенсивную терапию, специальными задачами которой являются предупреждение внутричерепной гипертензии и улучшение мозгового кровообращения, нормализация снабжения головного мозга кислородом и энергией.
Все пациенты, находящиеся в коме, требуют самого тщательного ухода, так как у них очень быстро развиваются пролежни, контрактуры, присоединяются инфекционные осложнения. Хороший уход обеспечивает успех интенсивной терапии.
КОМА ПРИ ДИАБЕТЕ
Большинство пациентов и их родные обычно хорошо знают многое о сахарном диабете, о том, какими препаратами его лечат, какую соблюдать диету. Но нередко обычное течение диабета прерывается его декомпенсацией. Это проявляется двумя различными состояниями: повышением концентрации сахара в крови (гипергликемия) или снижением его концентрации (гипогликемия). И в том и в другом случае может развиться кома.
Гипогликемическая кома
Чаще всего развивается при передозировке лекарств, применяемых для лечения диабета, в первую очередь инсулина. Но может развиться при опухоли поджелудочной железы, голодании или приеме алкоголя, острой инфекции, физическом или психическом перенапряжении, пе¬ченочной недостаточности и т. д.
Клиника и диагностика. Недостаток глюкозы, поступающей в мозг, приводит к тому, что нервные клетки быстро истощают свои минимальные запасы. Их активность резко снижается, и быстро наступают необратимые изменения. Поэтому гипогликемическая кома более опасна, чем кома гипергликемическая. Если снижение уровня глюкозы в крови развивается постепенно, то в начале у пациента возникает чувство голода, страха, беспокойства, затем возбуждения. Пациент может стать агрессивным. Могут быть галлюцинации. Характерны внешние проявления: бледные, покрытые обильным холодным потом кожные покровы, мелкие частые сокращения мышц (фибрилляции); иногда повышается АД. Затем наступает потеря сознания, часто сопровожда¬емая судорогами; зрачки узкие, поверхностное дыхание, гипотония и брадикардия.
Диагноз подтверждается срочным анализом мочи и крови на глюкозу. При гипогликемии в моче глюкозы нет, поэтому индикаторная полоска не окрашивается.
Неотложная помощь. При подтвержденном диагнозе нужно максимально быстро ввести в вену 40—60 мл 40 % р-ра глюкозы и 100—200 мг тиамина, п/к вводят 0,5 мл 0,1 % р-ра адреналина. Затем налаживают внутривенное капельное введение 10 % р-ра глюкозы с добавлением глюкокортикоидных гормонов (4-8 мг дексамезатона) под контролем уровня глюкозы в крови. Начинают мероприятия по борьбе с отеком головного мозга (в/в введение 10 мл 25 % р-ра магния сульфата). После выхода из коматозного состояния необходимо принять внутрь углеводы (выпить сладкий чай с булочкой).
Гипергликемическая кетоацидотическая кома
Гипергликемическая кетоацидотическая кома является крайней степенью расстройства обмена углеводов и липидов при тяжелом диабете.
Развивается потеря сознания на фоне гипергликемии, кетоацидоза (избыточное накопление кетоновых тел) и гиперосмолярности плазмы крови. Последняя приводит к клеточной и общей дегидратации с потерей ионов калия, натрия, фосфора, магния, кальция и бикарбонатов. Эти нарушения и вызывают развитие комы.
Клиника. Обычно она начинается постепенно, с общего недомогания, слабости, подавленности, головной боли, потери аппетита, диспесических расстройств, учащения дыхания. Затем появляются боли в подложечной области и конечностях, углубленное и удлиненное дыхание типа Куссмауля с запахом ацетона, сонливость и апатия, которые прогрессируют до полной потери сознания.
При осмотре кожа сухая, холодная, лицо гиперемированное, осунувшееся. Язык сухой, обложенный. Глазные яблоки мягкие. Пульс учащенный, слабый, АД понижено, мышцы расслаблены, сухожильные рефлексы понижены или отсутствуют. При аускультации может быть шум трения плевры. При отсутствии инфекции температура тела может быть субнормальной.
Лабораторные исследования выявляют резкую гипергликемию, гиперкетонемию, ацидоз, гиперазотемию, лейкоцитоз, эритроцитоз, повышение показателя гематокрита. В моче отмечается высокая глюкозурия, резкоположительная реакция на ацетон.
Неотложная помощь. Поскольку на первый план выступают симптомы дегидратации организма, в первую очередь необходимо вводить в/в солевые растворы. Инфузия за первый час, соответственно, 1 и 1,5 л 0,9 % р-ра натрия хлорида. При гиперосмолярной коме и длительном течении кетоацидотической комы показана гепаринотерапия — до 10 тыс. ЕД в/в.
Гиперосмолярная кома
Характеризуется особенно высоким уровнем гипергликемии и гиперосмолярности крови с ее сгущением и резким обезвоживанием при отсутствии кетоацидоза. Гиперосмолярная кома чаще развивается у пациентов старше 50 лет, страдающих нетяжелым сахарным диабетом при воздействии тех или иных обезвоживающих факторов (рвота, понос, прием мочегонных, недостаточное восполнение жидкости при высоком диурезе, почечная недостаточность, гемодиализ, обширные ожоги). Уровень глюкозы в крови при этой коме может повышаться до 55,5 ммоль/л и более.
Клиника. Развитие клинических проявлений происходит аналогично таковым при гиперосмолярной кетоацидотической коме (см. выше). Характерны неврологические и нейропсихические нарушения: галлюцинации, невнятная речь, гемипарезы, судороги, арефлексия, мышечный гипертонус, повышение температуры центрального генеза.
Неотложная помощь и принципы лечения те же, что и при лечении кетоацидотической комы.
Скорая помощь при неуточненной коме оказывается на основании приказа Министерства здравоохранения Российской Федерации от 24 декабря 2012 г. № 1431н «Об утверждении стандарта скорой медицинской помощи при неуточненной коме».
ДИФФЕРЕНЦИРОВАННАЯ ТЕРАПИЯ ОТДЕЛЬНЫХ КОМАТОЗНЫХ СОСТОЯНИЙ
На догоспитальном этапе терапия коматозных состояний должна ограничиваться необходимым минимумом. Голодная (алиментарно-дистрофическая) кома:
- согревание пациента;
- инфузия 0,9 % р-ра натрия хлорида (с добавлением 40 % р-ра глюкозы из расчета 60 мл на 500 мл р-ра) с начальной скоростью 200 мл за 10 мин под контролем частоты дыхания, ЧСС, АД и аускультативной картины в легких;
- дробное введение витаминов: тиамина (100 мг), пиридоксина (100 мг), цианокобаламина (до 200 мг), аскорбиновой кислоты (500 мг);
- гидрокортизон 125 мг.
Алкогольная кома. Для подавления бронхореи и в качестве премедикации перед интубацией трахеи показано болюсное введение 0,5-1,0 мл 0,1 % р-ра атропина. В течение 4 часов после приема алкоголя показано промывание желудка через зонд (после интубации трахеи) до чистых промывных вод 10-12 л воды комнатной температуры с последующим введением энтеросорбента. Необходимо согреть пациента. В/в вводят 0,9 % р-р натрия хлорида с начальной скоростью 200 мл за 10 мин под контролем ЧДД, ЧСС, АД и аускультативной картины легких. В дальнейшем возможен переход на р-р Рингера, болюсное или капельное введение до 120 мл 40 % глю¬козы, дробное введение витаминов: тиамина (100 мг), пиридоксина (100 мг), цианокобаломина (до 200 мг), аскорбиновой кислоты (500 мг).
Опиатная кома. Налоксон 0,4-0,8 мг в/в или эндотрахеально с возможным дополнительным введением через 20-30 минут при повторном ухудшении состояния. При необходимости интубации трахеи обязательна премедикация 0,5—1,0 мл 0,1 % атропина.
Цереброваскулярная кома (при инсульте). Поскольку на догоспитальном этапе дифференциальная диагностика ишемического и геморрагического инсультов абсо-лютно невозможна, проводится только недифференцированное лечение:
- коррекция гемодинамических нарушений;
- инсульт служит основным показанием для применения глицина, семакса, мексидола, пирацетама (см. выше);
- для улучшения перфузии мозга — болюсное введе¬ние 7 мл 2,4 % р-ра эуфиллина (при АД, превышающем 120 мм рт. ст.);
- при тяжелом течении для уменьшения капиллярной проницаемости, улучшения микроциркуляции и гемостаза показано болюсное введение 250 мг этамзилата, для подавления протеолитической активности — инфузия апротинина (гордокса, трасилола) в дозе 300 тыс. КИЕ.
Эклампсическая кома. Болюсное в течение 15 минут введение 15 мл 25 % р-ра магния сульфата; при сохранении судорожного синдрома — диазепам болюсно по 5 мг до купирования судорог; инфузия р-ра Рингера со скорос¬тью 125-150 мл/час, реополиглюкина — 100 мл/час.
Гипертермическая кома (тепловой удар). Охлаждение, нормализация внешнего дыхания (см. выше), инфузия 0,9 % р-ра натрия хлорида с начальной скоростью 1-1,5 л/час, гидрокортизон до 125 мг.
Гипокортикоидная (надпочечниковая) кома. Болюсное введение 40 % р-ра глюкозы и тиамина (см. выше), гидрокортизон до 125 мг; инфузия 0,9 % р-ра натрия хлорида (с добавлением 40 % р-ра глюкозы из расчета 60 мл на 500 мл р-ра с учетом уже введенного болюсно количества) с начальной скоростью 1—1,5 л/час под контролем ЧДД, ЧСС, АД и аускультативной картины легких.
Показания к госпитализации. Кома служит абсолютным показанием к госпитализации, отказ от которой возможен лишь при диагностике агонального состояния.
Зарянская В. Г. Основы реаниматологии и анестезиологии для медицинских колледжей: учебное пособие / В. Г. Зарянская. — Изд. 14-е. — Ростов н/Д: Феникс, 2020 (Среднее медицинское образование)