Седалищный нерв является самым крупным в человеческом организме. Именно поэтому любое повреждение нервного окончания – воспалительное, инфекционное, механическое, — провоцирует возникновение болезненных ощущений всего тела. Этот процесс носит медицинский термин – ишиалгия. Как бороться с мучительной болью, распространяющейся на поясницу, нижние конечности, бедра, какие симптомы и лечение у ишиалгии – рассмотрим в статье далее.
Что такое ишиалгия?
Ишиалгия (ишиас), представляет собой не самостоятельное заболевание, а комплекс симптомов возникающих в результате компрессии, раздражения или выхода из канала седалищного нерва. В силу протяжённости и разветвлённости нерва, болевые ощущения могут проявляться не только в точке поражения, но и на удалённом от неё расстоянии.
В подавляющем большинстве случаев ишиалгия носит односторонний характер. Если болезнь начинается с прострела в пояснице, то она носит название люмбоишиалгии.
Что такое защемление седалищного нерва?
Воспаление седалищного нерва – это защитная реакция на действие раздражителя, проявляющаяся в выраженных болезненных ощущениях в области поясницы, ягодиц и ног.
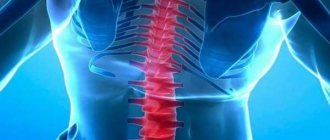
Седалищный нерв является одним из самых крупных, которые имеются в организме человека. Именно он обладает повышенной чувствительностью и воспаляется чаще остальных. Его функция – отвечать за движение нижних конечностей.
Нерв представляет собой пучок нервных волокон, которые покрыты оболочкой, носящей название эндоневрий. Эндоневрий, в свою очередь, пронизан мельчайшими кровеносными сосудами – капиллярами. Под ним располагается второй слой, носящий название – перинервий. В нем также имеются сосуды, но они крупнее. Каждый сосуд покрыт слоем соединительной ткани, именно она защищает седалищный нерв от разного рода повреждений, выполняя функцию своеобразного амортизатора.
Сам нерв располагается в нервной трубке, которая очень плотная, так как тоже покрыта соединительной тканью, носящей название эпинервий.
В медицине можно встретить также термин – ишиас, неврит, невропатия седалищного нерва или ишиалгия, что характеризует одно и то же состояние. Стоит понимать, что воспаление седалищного нерва – это не отдельное заболевание, а симптоматика, сигнализирующая о проблемах в области поясницы и крестца.
Свое начало этот крупнейший нерв берет в области малого таза, в поясничном отделе позвоночника. Его протяженность велика, поэтому он охватывает большинство отделов нижней части тела. Из крестцового отдела ветвь нерва выходит в таз сквозь специальное отверстие, носящее название – подгрушевидного. Далее нерв тянется под ягодичную мышцу и разветвляется на более мелкие отростки, которые пронизывают все ягодичные и бедренные мышцы. Помимо этого, он затрагивает все находящиеся в этой области суставы.
Спускаясь вниз до подколенной ямки, нерв разветвляется на пару крупных отростков. Они имеют название большеберцовая ветвь и малоберцовая ветвь. Благодаря этим ответвлениям обеспечивается чувствительность кожных покровов голени и ступни, а также всех находящихся в нижних конечностях суставов и мышц.
Седалищный нерв тянется по всей длине ноги, тем самым и обуславливаются болезненные ощущения всей нижней конечности при воспалении и при любом другом его повреждении.
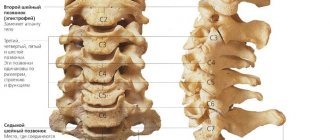
Седалищный нерв состоит из нескольких пар нервов, которые располагаются в отделе позвоночника. Все эти нервы окружает плотная соединительная ткань. Где находится седалищный нерв?
- Этот важный нерв начинается в области поясницы или малого таза.
- Выводится крестцовое нервное сплетение через особое отверстие в тазу, которое называется подгрушевидным.
- На поверхность бедра нерв выводится под большой ягодичной мышцей. Затем он опускается и распадается на несколько мелких веток, которые следят за чувствительностью ягодичных и бедренных мышц.
- Далее нерв идет до подколенной ямки, где он разделяется на большеберцовую и малоберцовую ветви. Эта сеть нервов следит за чувствительностью расположенных в этой области суставов, мышц, кожи на стопах и в области колен.
Что такое ишиас? Неврит седалищного нерва называется ишиасом. При этом заболевании начинается воспалительный процесс в нервных окончаниях, и человек испытывает сильную боль от поясницы до голеностопного сустава.
Защемление седалищного нерва, широко известная как ишиас или ишиалгия, представляет собой сильную боль, ощущаемую по одному из двух седалищных нервов.
Расположены они в задней части каждой ноги, это самые большие нервы в организме (см. схему ниже). Они соединяют позвоночник в нижней части спины, на уровне пояснично-крестцового отдела позвоночника (чуть выше копчика).
Боль в основном поражает ягодицы и бедра, и часто распространяется в область стопы. Чаще всего боль затрагивает только одну сторону тела.
Боль вследствие ущемления седалищного нерва может возникнуть внезапно — например, когда вы наклонитесь, поднимете что-то тяжелое.
В чём опасность?
К появлению ишиалгии нельзя относиться беспечно. Она никогда не появляется просто так. Однажды появившись, она будет постоянно напоминать о себе. Ситуация будет осложняться от приступа к приступу, постепенно обездвиживая человека.
Каждое движение будет причинять нестерпимую боль, трудно купируемую препаратами. В особо тяжёлых случаях ишиалгия может привести к потере чувствительности, и к нарушению функций тазовых органов (недержание кала и мочи).
Профилактика
Чтобы защемление седалищного нерва не переросло в невралгию, не повторилось опять, необходимо четко выполнять рекомендации врача по профилактике ишиалгии:
- Лечение сколиоза в детском возрасте;
- Посещение сеансов мануальной терапии для исключения деформации позвоночника;
- Постоянная физиотерапия, гимнастика и минимальная физическая нагрузка;
- Прием витаминных комплексов, иммуностимуляторов;
- Укрепление позвоночника;
- Контроль физических нагрузок;
- Диета;
- Отказ от вредных привычек;
- Лечение патологий, хронических болезней суставов.
Также помните, что сидячая работа негативно сказывается на состоянии седалищного нерва, развитии ишиалгии, поэтому каждые полтора часа нужно делать подтягивания, гимнастику и использовать специальное кресло, подушки для спины.
То же самое касается выбора спальных принадлежностей, позы для сна и ношения теплых вещей в холодное время для предотвращения переохлаждения.
Если же в организме инфекция, грибок или патогенные бактерии, то немедленно избавьтесь от этого, иначе пострадает именно седалищный нерв, появится ишиалгия.
Обязательно просмотрите видео о том, как снять боль ишиалгии седалищного нерва:
Причины возникновения
Развитие ишиалгии происходит на фоне основного заболевания. Именно от него зависит уровень болевого синдрома и вероятность выздоровления. К основным причинам вызывающим развитие ишиалгии относятся:
- Травмы.
- Протрузии и грыжи позвонков.
- Болезнь Бехтерева.
- Спондилолистез.
- Стеноз позвоночника.
- Синдром грушевидной мышцы.
- Опухоли.
- Беременность.
- Тромбоз.
- Сахарный диабет.
- Переохлаждение.
- Поднятие тяжестей.
Все эти состояния могут вызывать развитие патологических процессов в тканях, и вовлекать в это корешки седалищного нерва.
Люмбаго и ишиас
Говоря о комбинации люмбаго и ишиаса, то болевой синдром распространяется на всю ногу, сопровождается спазмами, повышением температуры.
Помимо того, наблюдаются такие симптомы:
- Резкая и ноющая боль в области всего седалищного нерва, длится ощущение не менее получаса, бывает резким, острым, колющим и ноющим. Иногда ощущается прострел на протяжении целой недели;
- Спазмы;
- Снижение двигательной активности.
Полезная рекомендация:
Рекомендуемая поза при приступе люмбаго
Симптомы
Первым и основным признаком компрессии седалищного нерва является боль различной степени интенсивности. Она может быть как локализованной на определённом участке, так и распространяться по всей ноге.
Помимо болевого синдрома ишиалгия может проявляться следующими признаками:
- Напряжение мышц спины.
- Боль в ягодичных мышцах, усиливающаяся в положении сидя.
- Покалывание или жжение в ноге.
- Нарушения чувствительности (парестезии, гиперстезии).
- Двигательные нарушения (слабость в ноге, хромота, обездвиживание).
- Судороги.
- Недержание кала и мочи.
Симптомы могут проявляться с разной степенью интенсивности. Сила их проявления напрямую зависит от тяжести основного заболевания.
Мази при ишиасе
Мази при ишиасе
Лекарственные средства местного применения или мази при ишиасе отличаются по характеру воздействия активных компонентов в составе. Могут применяться такие мази:
- гомеопатические наружные средства;
- отвлекающие мази для снятия боли;
- хондопротекторы;
- нестероидные мази в качестве болеутоляющих средств;
- комбинированные мази — противовоспалительные и обезболивающие.
Мазь является составляющей частью комплексной терапии. Применение только наружных средств не принесут большой пользы в лечении ишиаса.
Диагностика
Для постановки точного диагноза необходима консультация невропатолога. Основу диагностики ишиалгии составляют:
- Анализы крови и мочи (общий и биохимический).
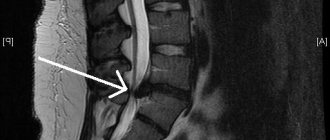
- Рентгенография, КТ, МРТ.
- Электронейрография (ЭНГ) и электромиография (ЭМГ).
Лабораторные исследования крови и мочи показывают уровень воспалительного процесса и степень иммунного ответа при сопутствующих заболеваниях, а показатели аппаратных методов исследования визуализируют патологии позвоночника.
Процедуры ЭНГ и ЭМГ назначаются не всем пациентам. В сомнительных случаях, когда трудно точно определить локализацию, длительность и степень поражения нерва, ЭНГ и ЭМГ могут оказаться более результативными методами исследований. Кроме того данные процедуры можно применять для контроля эффективности выбранной схемы лечения.
Лечение
Терапия должна начинаться с устранения первопричины. Но, поскольку лечение основного заболевания может занять несколько месяцев необходимо помочь человеку справиться с болью и восстановить утраченные функции. Для этих целей используют комбинированную схему лечения, включающую в себя физиотерапию и приём обезболивающих и противовоспалительных медикаментов.
Физиотерапевтические методы лечения:
- УВЧ.
- Диадинамотерапия.
- Аплипульстерапия.
- Нейростимуляция.
- Фонофорез.
- Лечебный массаж.
- Акупунктура.
- Вакуум-терапия.
Физиотерапия с применением токов имеет ряд ограничений и противопоказаний. Не рекомендуется проводить данные методы лечения без консультации с лечащим врачом.
Медикаментозная терапия включает в себя приём препаратов группы НПВС (Диклофенак, Индометацин, Ибупрофен), обезболивающих средств (Ренальгин, Анальгин), витаминов группы B, C, E, а также эпидуральные инъекции стероидных препаратов, и различного вида инъекционные блокады.
В острый период, препараты группы НПВС и обезболивающие, назначают в виде уколов. По мере стихания болевого синдрома, осуществляется переход на таблетированную форму.
В тяжёлых случаях, когда консервативные методы лечения не приносят результата, приходиться прибегать к хирургическому вмешательству. Если ишиалгия вызвана грыжей позвоночного диска, проводится микродискэктомия, а при выраженном стенозе — ламинэктомия. Также к оперативным методам лечения относится невролиз и сшивание ствола седалищного нерва. Все эти процедуры достаточно травматичны, и не всегда оправдывают возложенные на них ожидания. Именно поэтому к ним прибегают лишь в крайних случаях.
Как лечить ишиас иглоукалыванием?
Самый безопасный метод лечения этого заболевания — массаж. В период обострения назначается только расслабляющий массаж, так как лечебный массаж делать при болях противопоказано. Как лечить ишиас массажем? Массируется не только спина, но и ноги и руки, в зависимости от вида заболевания (верхнего или нижнего). Массаж поможет расслабить мышцы при спазме и будет способствовать оттоку лимфы и крови.
Предлагаем ознакомиться: Причины и лечение артроза 1 степени емкая характеристика болезни
Акупунктура при ишиасе дает отличные результаты. Пациент расслабляется, и происходит лечение боли нервного происхождения. Как лечить ишиас иглоукалыванием?
Как лечить болезнь-ишиас иглоукалыванием?
Если боль острая, тогда нужно воздействовать на точку энергетически. Достаточно водить ладошками, как бы на весу, в области боли. Стимуляция возобновляется, когда появляется в этом необходимость.
Такое заболевание у беременных женщин обычно появляется на поздних сроках, так как происходит сдавливание седалищного нерва маткой, которая растет. На вопрос, как лечить ишиас при беременности, сложно ответить даже доктору.
- Ведь многие методы лечения вредны для плода.
- Но в этом случае отлично подходит применение наружных средств, как традиционной, так и народной медицины.
- Однако обращайте внимание на состав мазей, чтобы в их составе были натуральные компоненты.
- Можно проводить легкие массажные процедуры, делать теплые компрессы и натирание спиртосодержащими настойками — жгучего перца или сирени.
Люмбаго при ишиасе характеризуется сильными болями, особенно, во время движения. В организме происходит воспаление в хрящевой ткани поясницы. Обычно следствием люмбаго всегда выступает ишиас. Эти два заболевания взаимосвязаны между собой.
Как лечить люмбаго с ишиасом? Вот несколько способов:
- Медикаментозная терапия — назначать должен только врач. Направлена на снятие воспаления.
- Рефлексотерапия — выполняется при помощи введения специальных игл в акупунктурные точки.
- Лечебная физкультура — предотвращает рецидивы, укрепляется мышечный корсет, восстанавливается подвижность и улучшается кровообращение.
- Физиотерапевтические процедуры — снимается воспаление и восстанавливается функция в области поясницы.
Чтобы не допустить такого заболевания, необходимо беречь себя от переохлаждения, сильных нагрузок на позвоночник. Важно вести здоровый образ жизни и заниматься спортом.
На вопрос, как долго длится и лечится ишиас, однозначного ответа нет. У одних людей облегчение наступает уже после 7-10 дней лечения, а другим для этого нужно не меньше месяца. Главное, не запускать течение болезни и своевременно обращаться к доктору. В противном случае, заболевание может принять хронический характер, и боли постоянно будут давать о себе знать.
Как говорилось выше, нельзя запускать болезнь. Если появились первые симптомы, то следует обратиться к врачу. Ишиас можно вылечить навсегда, если постоянно заниматься собой: вести здоровый образ жизни, правильно питаться, заниматься спортом, беречь себя от переохлаждения и так далее.
Есть два врача, которые лечат воспаление седалищного нерва. Это невропатолог, который назначает фармакологическую симптоматическую терапию, и мануальный терапевт, который устраняет саму причину патологии.
Также может помочь врач-вертебролог
Автор статьи:Соков Андрей Владимирович | Врач-невролог
Образование: В 2005 году пройдена интернатура в в Первом Московском государственном медицинском университете имени И. М. Сеченова и получен диплом по специальности «Неврология». В 2009 году окончена аспирантура по специальности «Нервные болезни».
Другие врачи
‹
22 причины полюбить бананы. Что будет, если есть их каждый день?
Правда ли, что нужно очищать организм? Мифы и доказанные факты!
›
Ярко выраженные симптомы или первые предвестники болезни – повод обязательно обратиться к специалисту. Необходимо поставить точный диагноз, ведь особенности лечения будут зависеть от выявленных причин воспаления седалищного нерва. Рентген или компьютерная томограмма, МРТ или электронейромиография помогут точно установить чем вызван ишиас.
Одновременно невролог обследует степень поражения седалищного нерва, проводя специальные тесты на двигательные рефлексы:
- ахиллесова сухожилия,
- коленного сустава,
- проверяет присутствие симптомов Лассена (боль по задней поверхности бедра и голени при подъеме вверх и вперед ровной ноги самостоятельно), Бонне (та же процедура, только ногу поднимает врач).
Сопоставив симптомы, выяснив причину заболевания, степень поражения нервных окончаний и запущенность воспаления, специалист назначает комплексное лечение, которое включает:
- Медикаментозное лечение.
- Назначение комплекса физических упражнений, массажей и специальной терапии.
- Физиотерапия и радиология (в редких случаях).
- Гомеопатическое лечение. Специальные гомеопатические мази, крема помогут снять болевой симптом, уменьшить воспаление седалищного нерва.
- Народная средства.
Чем лечить воспаление седалищного нерва? Первой помощью при резком обострении ишиаса станут обезболивающие лекарства:
- анальгин;
- производные с выраженной направленностью действия: темпалгин – симптомы боли стихают в результате действия темпидина – легкого транквилизатора;
- седальгин – кодеин и парацетамол бодряще воздействуют на нервную систему, снимая воспаление нервных корешков;
- баралгин – спазмолитики в составе убирают мышечное воспаление, снимая спазм седалищного нерва;
- пенталгин.
Обязательными при лечении ущемления седалищного нерва будут нестероидные противовоспалительные препараты (НПВС)– таблетки, инъекции при сильных болях, мази:
- Диклофенак (таблетки) – обезболит и снимет воспаление, боль, отечность. Уколы при воспалении седалищного нерва этого препарата более эффективны, но повышается степень влияния побочного действия на печень и почки. Поэтому внутримышечно, внутривенно их назначает врач с минимальным промежутком 12 часов.
- Мовалис – очень мощный препарат, быстро убирающий симптомы боли. Оперативно снижает воспаление седалищного нерва. Наличие значительных побочных эффектов вызывает прием таблеток под наблюдением врача не более 5 дней.
- Ибупрофен, найз, нурофен – НПВС с менее выраженным действием. Хороши тем, что воздействуют на периферическую нервную систему, снимая воспаление, и мышцы – расслабляя и убирая спазмы.
- Кортикостероиды – назначаются при длительных не отпускающих болевых симптомах. Это гормональные средства, снимающие отеки, воспаления седалищного нерва.
Беременным женщинам врач порекомендует особенное лечение воспаления седалищного нерва. Прием большинства лекарственных препаратов в этот период негативно сказывается на здоровье будущей мамочки и ребенка, поэтому без консультаций с врачом использовать лекарства категорически запрещено. Самым щадящим лекарственным средством будут обезболивающие препараты – свечи. Гомеопатия также станет одним из возможных и безопасных вариантов лечения.
Острый период воспаления седалищного нерва в большинстве случаев длится от 5 до 10 дней. На это время необходимо обеспечить снижение физической нагрузки и покой пояснично-крестцовому отделу, иначе говоря, больше находится в горизонтальном положении, желательно на твердой ортопедической поверхности. Утихание симптомов не является основанием для увеличения спортивных нагрузок.
Предлагаем ознакомиться: Лечение ревматоидного артрита — 12 современных методов
Невропатолог определяет время, когда возможно приступить к лечению хронической ишиалгии лечебной гимнастикой и физическими упражнениями. На основании выявленных причин воспаления седалищного нерва, симптомов проявления, врач-физиотерапевт разрабатывает специальную программу. Для беременных она составляется врачебной комиссией, куда обязательно входят гинеколог, терапевт, физиотерапевт. Полезными будут занятий йогой, пилатесом, плавание.
Использование массажа, как метода лечения, при острых симптомах воспаления седалищного нерва очень аккуратное: поглаживание и легкое растирание. Когда боль затихает, можно применять более интенсивные техники – разминание и похлопывание. Хорошим подспорьем станут эфирные масла и согревающие мази. Результатом станет улучшение притока крови к ущемленным нервным окончаниям, снятие зажатости, спазмов мышц, стимулирование выработки эндорфинов, уменьшение отечности.
Методы рефлексотерапии – иглоукалывание, мануальная точечная терапия – убирают болевые симптомы воспаления седалищного нерва. Длительное лечение иглами (до 3 месяцев) способно не только убрать проявление заболевания, но и справиться на долгое время с причинами его обострения. Онкология, кожные повреждения, беременность – противопоказания к применению этого вида терапии.
Блокада
В отдельных случаях проявления симптомов ишиалгии, когда НПВС и анальгетики не действуют, врач назначает новокаиновые блокады. Этот препарат блокирует нервные импульсы седалищного нерва, убирая симптомы воспаления. Нервное поведение (возбуждение или апатия), невозможность двигаться, ощущение боли как стоя, так и лежа – основания для назначения блокады анестетиками.
Разогревающие мази помогут снять воспаление седалищного нерва в домашних условиях. Скипидарная, камфорная мазь, пчелиный воск – прекрасно согреют воспаленное место, улучшат приток крови к нервным окончаниям, уберут спазм. Настойка на красном перце и водке, применяемая как компресс, улучшает проводимость седалищного нерва и способствует выработке гормонов – эндорфинов.
После постановки диагноза невролог назначит вам лечение, состоящее из следующих процедур:
- Физиотерапия. Помогает снизить или, вообще, избавится от проявлений боли, однако она не лечит основную причину, а воздействует на симптомы. Из физиотерапевтических процедур назначается: Лазерная терапия;
- Электрофорез;
- Магнитная или УВЧ терапия.
Лечение в домашних условиях
Основу домашнего лечения ишиалгии составляют различного рода растирания и компрессы.
- 100 г цветков акации+300 мл водки, настоять в тёплом месте 1 неделю. Полученную смесь процедить. Втирать в больной участок по мере необходимости.
- Мёд и сок чёрной редьки смешать в пропорции 3:1. Полученной смесью растирать больное место до полного впитывания. Курс лечения 7-10 дней.
- Замесить тесто из 1 стакана муки и 1-2 ложек тёплого мёда. Сформировать из теста лепёшку и прикладывать на ночь к больному месту. Лепёшку надо прикрыть полиэтиленом и закрепить бинтом. Курс лечения 7-10 дней.
- Смешать скипидар и воду в пропорции 1:2. Полученным раствором смочить длинный кусок хлеба и приложить его к больному месту. Обернуть полиэтиленом. Время проведения процедуры не более 10-15 минут, во избежание ожога.
Эти и многие другие рецепты народной медицины облегчают боль за счёт улучшения местного кровообращения. Но, они не способны устранить основную причину компрессии. Лечение народными средствами необходимо согласовывать со своим лечащим врачом.
Ишиас — лечение народными средствами: рецепты
Рецепты растирок:
- Семена конского каштана размельчите.
- Возьмите 2 столовые ложки этих измельченных семян и залейте пол литром кипятка.
- Поставьте на паровую баню и держите 15 минут.
- Затем остудите, процедите и принимайте каждый день по 100 мл.
Также можно настаивать цветы, но их необходимо предварительно высушить. Затем сделайте следующее:
- 1 столовую ложку высушенных цветов каштана залейте стаканом кипятка.
- Настаивайте до остывания воды, процедите.
- Принимайте этот настой в течение дня, разделив на 3 части.
Такие настои следует использовать в комплексе с другими методами лечения.