Главная » Невралгия
13.04.2019Автор:
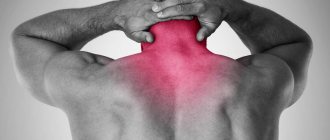
Межреберная невралгия — заболевание неврологического характера, возникающее в результате компрессии нервов или их повреждения, проявляющееся в виде сильной боли. Ощущение настолько сильное, что его сравнивают с острой печеночной болью — болезненность приносит дискомфорт и мешает вести привычный образ жизни.
Патология часто похожа на проявление сердечного приступа или острого протекания заболеваний ЖКТ настолько сильно, что без проведения инструментальной и лабораторной диагностики отличить ее невозможно порой даже самым опытным специалистам.
ul
Профилактические меры
Если защемление спины происходит часто, хоть и не связано с серьезной патологией, помогут профилактические меры.
- Следует избегать переохлаждений. Не стоит находиться на сквозняках, выходить в холод на улицу без теплой одежды, надолго оставаться в холодном помещении.
- Стараться не поднимать чрезмерные тяжести. В случае, если этого избежать, нельзя, например, при работе грузчиком, делать это, правильно распределяя весовую нагрузку и без резких движений. Носить корсет.
- Избегать травм, особенно при занятиях спортом. Носить поддерживающий корсет.
- Если в анамнезе остеохондроз или любая опорно-двигательная патология, патология, проходить профилактические осмотры, заниматься домашней ЛФК, посещать бассейн и следовать всем врачебным рекомендациям.
- Обязательно приобрести и использовать для регулярного сна ортопедический или хотя бы анатомический матрас.
Цены на ортопедические корсеты и корректоры осанки
Любые проблемы с осанкой, травмоопасные ситуации, нарушения пищевого режима, отклонения к чересчур активному или наоборот статичному образу жизни, а также занятия зимними видами спорта могут спровоцировать приступ боли из-за защемленной спины между лопаток. Профилактические меры, принятые своевременно, помогут этого избежать и вести полноценную здоровую жизнь, без боли.
Видео — Боль между лопаток
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Показать все клиники Москвы
Показать всех специалистов Москвы
Профилактика
Чтобы предотвратить появление болей, нужно следить за своим состоянием здоровья. Человек, страдающий от стенокардии или перенесший инфаркт миокарда, должен регулярно посещать кардиолога и принимать препараты для стабилизации работы сердца. Важно исключить тяжелые физические нагрузки, психологические потрясения и соблюдать диету.
Чтобы боли под левой лопаткой не появлялись из-за деформаций позвоночника, нужно выполнять специальный комплекс упражнений и принимать противовоспалительные нестероидные препараты.
Если болевые ощущения связаны с заболеваниями ЖКТ, необходимо соблюдать диету и принимать антациды по назначению врача.
Заболевания и боли намного проще и безопаснее предупредить, чем лечить. Даже если нет проблем со здоровьем и неприятных ощущений, нужно регулярно посещать врача и проходить медицинское обследование. Если боли все-таки появились, нельзя заниматься самолечение, нужно незамедлительно обратиться к врачу.
Профилактические мероприятия предполагают самоконтроль над состоянием здоровья. Самое главное – следить за состоянием осанки, выполнять комплекс упражнений, рассчитанных на укрепление мышечного корсета.
Чтобы сохранить молодость и красоту, а также избежать появление межреберной невралгии:
- Регулярно занимайтесь гимнастикой.
- Обеспечьте здоровый сон, не беспокойтесь по всякому пустяку.
- Скажите «нет» курению и спиртным напиткам.
- Питайтесь правильно.
Развитию межреберной невралгии препятствуют ежедневные занятия лечебной гимнастикой, разминание тела, самомассаж, правильное питание. Необходимо каждый день давать телу адекватные физические нагрузки. Не стоит находиться на сквозняке, подвергаться переохлаждению. В рационе должны присутствовать продукты, насыщенные витаминами группы B.
https://www.youtube.com/watch?v=nCHwV4Hd9Eg
Комплексное лечение, рекомендованное лечащим врачом, умеренная двигательная активность, сбалансированное питание избавляют от межреберной невралгии. Профилактические меры не позволяют возникать рецидивам.
Причины возникновения
Боль в области лопаток свидетельствует о нарушениях в организме. Болезни органов и систем организма приводят к возникновению приступообразных болей под лопаткой.
Существует много причин, которые вызывают неприятные ощущения в области лопаток:
- поражение спинного мозга или периферических нервов;
- выпячивание стенки межпозвонкового диска (протрузия);
- межпозвоночная грыжа;
- травмы позвоночника или грудной части;
- воспаление шейных, грудных или спинных мышц (миозит);
- заболевания дыхательной системы (туберкулез, пневмония, плеврит);
- болезни печени, почек, поджелудочной железы (панкреатит);
- холецистит (воспаление желчного пузыря);
- нарушения работы желудочно-кишечного тракта (язвенная болезнь желудка и двенадцатиперстной кишки);
- опоясывающий лишай;
- ишемическая болезнь сердца;
- доброкачественные или злокачественные образования в области позвоночника;
- психологические проблемы.
Причины болевых ощущений между лопаток при невралгии
В редких случаях невралгия развивается сама по себе, без влияния видимых провокаторов. В 90% ситуаций состояние является одним из признаков уже существующих в организме проблем. Оно может сопровождать течение инфекционного или воспалительного процесса, стать последствием интоксикации, формирования опухоли в спинном мозге или по ходу прохождения нерва.
Чаще всего невралгия с локализацией боли в области лопатки становится результатом заболеваний грудного отдела позвоночника. Сколиоз, остеохондроз, межпозвоночные грыжи и другие часто встречающееся недуги приводят к сдавлению нервных волокон окружающими тканями. Результатом становится стойкий болевой синдром, который при отсутствии профильного лечения способен мучить годами и провоцировать развитие осложнений.
Некоторые болезни приводят к сдавливанию нерва.
Методы диагностики
Невралгия под лопаткой должна быть под наблюдением врача. При появлении первых симптомов, необходимо обратиться к специалистам для постановки диагноза и назначения лечения. В первую очередь устанавливается чувствительность т определение очага локализации болевого синдрома.
Способы диагностики состоят в следующем:
Рентген – такой метод поможет оценить состояние костей на наличие травм и повреждений.
- Миелография – это редкий способ диагностики, при котором в спинномозговую область вводится специальное вещество.
- Контрастная дискография – это метод внедрения контрастного вещества в межпозвонковый диск.
- Компьютерная томография.
МРТ – это самый результативный способ получения информации о состоянии костей и тканей. У метода есть свои противопоказания. Его нельзя применять, если в организме есть металлические образования.
Невралгия в области лопаток имеет много симптомов, схожих с другими заболеваниями. В связи с этим требуется тщательное обследование пациента, чтобы исключить их наличие.
Отличия от других патологий заключаются в следующем:
- Сердечно-сосудистые заболевания – болевые ощущения в области сердца могут возникать при невралгии лопатки слева. Часто пациенты путают боль с сердечным приступом. Отличие невралгии от болезни сердца заключается в том, что сердечная боль будет постоянной, она утихает только после приема лекарственных препаратов.
- Межреберная невралгия по своим симптомам схожа с гастритом. При гастрите боль будет разной по степени выраженности. Она усиливается при приеме пищи или, когда человек голоден. Кроме боли человека будет беспокоить нарушение пищеварения, тошнота, рвота, Состояние улучшится, если принять обволакивающие средства. Чтобы исключить заболевания желудочно-кишечного тракта, назначается УЗИ внутренних органов.
- Плеврит, пневмония – это заболевания, при которых боль локализуется в области грудной клетки. Патологии часто путают с невралгией, так как боль усиливается при кашле или чихании.
В связи с тем, что невралгия под лопаткой имеет много схожих симптомов с другими заболеваниями, самолечение недопустимо.
Характер лечения болей под лопатками будет зависеть от причин их возникновения. Если это симптом проявления заболеваний внутренних органов, то лечение должно быть направлено на их устранение.
Для устранения заболевания используются различные медикаментозные препараты:
- Обезболивающие средства.
- Противовоспалительные препараты.
- Мази.
- Инъекции.
С помощью обезболивающих и противовоспалительных средств удается снять болевые ощущения и остановить локализованное воспаление. Для проведения терапии используется Диклофинак, Кетонал, Ибупрофен, Мовалис.
Все мази, которыми можно лечить защемление лопаточного нерва, должны быть назначены только врачом, так как могут вызвать аллергическую реакцию организма. Чаще всего применяются Финалгон, Випросал, Кармолис.
В комплекс лечебной терапии невралгии входят:
Обязательно необходимо укреплять организм, для этого используется кальций и витамины группы В.
Какими способами можно лечить заболевание
Болезненные изменения в нервных волокнах могут появиться по разным причинам:
- травмы;
- перенесенные инфекционные заболевания;
- переохлаждение;
- опухоли;
- сахарный диабет;
- остеохондроз;
- атеросклероз.
Жгучая, приступообразная или хроническая боль может появиться в нервных волокнах, расположенных по всему телу. В зависимости от участка поражения, выделяют невриты:
- межреберный (отдает в области сердца, грудной клетки, под лопаткой);
- плечевого сустава;
- постгерпесный;
- поясничный;
- воспаление тройничного (чувствительный нерв лица или тригеминальный неврит), седалищного, локтевого, затылочного нерва;
- бедренный;
- крылонебного узла (болью поражаются виски, шея, иногда переходит на кисти рук);
- неврома стопы (болезнь Мортона).
Как вылечить невралгию сразу, как появились ее симптомы? Первое – правильный диагноз, т.к. под видом этого заболевания могут скрываться проблемы с сердцем или сосудами, поэтому важно обследоваться у врача на предмет наличия других заболеваний с аналогичными симптомами. Главная проблема болезни – сильные боли, которые способны лишить трудоспособности, а цель избавления от такой болезни, как невралгия – лечение болевого синдрома противовоспалительными средствами и анальгетиками. На начальной стадии могут помочь:
- мази противовоспалительные с пихтовым маслом;
- иглоукалывание для локального снятия боли;
- согревающие компрессы.
Одно только медикаментозное лечение во время обострения может не дать желательных результатов. Сложность такого синдрома, как невралгия – лечение, которое должно быть комплексным, длительным и комбинированным. Самое первое лекарство от невралгии – обезболивающие препараты: мази, таблетки, компрессы, уколы. В комплексе с обезболиванием врачи прописывают лекарства:
- нестероидные противовоспалительные (Индометацин);
- противосудорожные (Карбамазепин, Баклофен, Фенитоин);
- миорелаксанты (Клоназепам, Сирдалуд, Мидокалм).
Чаще применяют анальгетики для снятия первых признаков болезни. Как обезболивающие препараты при невралгии не рекомендуют применять Ортофен, Диклофенак. Лучшее воздействие на источник боли имеют препараты с ибупрофеном, нимесулидом. Распространен сейчас и такой метод обезболивания, как пластырь с фентанилом.
Самые действенные таблетки от невралгии – нестероидные противовоспалительные препараты, которые не только убирают боль, но и снимают воспаление. К таким таблеткам относятся Индометацин, Ибупрофен, Сулиндак, Кеторолак. Все эти лекарственные средства действуют раздражающе на почки и слизистую желудка, поэтому их прием должен быть назначен только врачом после обследования.
Мазь при невралгии
Для подавления неприятных симптомов поможет мазь от невралгии, действие которой заключается в:
- согревании тканей и их расслаблении;
- улучшении локального кровообращения;
- повышении эластичности больных связок;
- активизации локальных процессов обмена.
В состав мазей входят противовоспалительные и анальгезирующие компоненты. Эффективны мази на основе пчелиного, змеиного ядов. Популярные мази, которые используют для снятия боли и воспаления – Випросал, Финалгон, Апизартрон, Миотон. Основной эффект достигается путем разогревания тканей, улучшения кровообращения и расширения сосудов.
Уколы при невралгии
Что делать при невралгии, если нельзя использовать мази, таблетки или они попросту не помогают? Эффективны препараты при невралгии, которые используют для инъекций. При сильных симптомах инъекции анальгетика лучше всего помогают вернуть подвижность и нормальное состояние больному. Используют инъекции Спазгана, Баралгина, Тригана. Важно помнить, что укол для обезболивания воспаленного нерва делать должен только врач, который хорошо знает анатомию человека.
На период стихания острых болей эффективно делать точечный, общий или баночный массаж, чтобы ослабить напряжение в мышцах. Так, массаж при межреберной невралгии, совместно с иглоукалыванием, поможет улучшить лимфоток, снять мышечное напряжение между ребрами, предупреждает гипотрофию мышц и способствует быстрому выздоровлению, восстановлению подвижности. Эффективен массаж в сочетании с физиотерапией – справиться с болью поможет лечебная физкультура, которая выполняется под руководством врача.
Межреберная невралгия симптомы отмечает болью в области грудной клетки, возникающей
- при кашле;
- при чихании;
- при физической нагрузке;
- при глубоком вдохе.
Иногда больным кажется, что ребро зацепилось за другое ребро. Человек просто не может вздохнуть глубже из-за жгучей боли. Кроме локализации боли в межреберном пространстве, болевые ощущения могут продвигаться по больному нерву, отзываясь под лопаткой, в шее, в спине, в области сердца и поясничного отдела.
Иногда в зоне ущемленного нерва наблюдается бледность кожи или покраснение. Боль при межреберной невралгии постоянная, без приступов, жгучая.
Такое заболевание чаще всего встречается у больных с остеохондрозом грудного отдела позвоночника, у мужчин и женщин среднего и пожилого возраста, образ жизни которых связан с переохлаждением и чрезмерными физическими нагрузками. У детей и новорожденных не встречается.
Клиническая картина
При движениях, наклонах, поворотах туловища симптомы усиливаются
Для определения источника невралгии под правой или левой лопаткой важным этапом диагностики выступает исследование характера и периодичности неприятных ощущений. Межлопаточная невралгия протекает с внезапными прострелами, иррадиирующими в рядом расположенные отделы: конечности, поясницу, шею, подмышки. Усиливается дискомфорт на вдохах, при повороте туловища.
Клиническая картина отличается в зависимости от первичного процесса:
- Нарушена работа печени, почек, желчного пузыря. Спазмы и воспалительные процессы сопровождаются острой, режущей симптоматикой. При закупорке протоков желчного пузыря болеть может в межреберном пространстве справа, лопаточном отделе, правой половине шеи.
- Развивается ишемическая болезнь сердца, нарушено состояние позвоночного столба, спинного мозга, органов пищеварительной системы. В таких случаях синдром возникает приступообразно только в левой или только в правой стороне. Боль иррадиирует в лопатку, поясницу, дополняется онемением, покалыванием. При патологиях ЖКТ интенсивность симптома может зависеть от еды, иметь сезонный характер, когда присутствует хроническое воспаление.
- Имеется травма в анамнезе. Характерный признак – усиление интенсивности приступа при движении туловищем. В области травмы появляется отек, припухлость, возможно нарушение целостности кожного покрова.
- Причина боли в лопатке – психологический фактор. Дискомфорт имеет острый или тупой характер, распространяется в поясницу, конечности, шейный отдел. Дополняется боль апатией или раздражительностью, усилением потоотделения, тревогой.
- Развивается опоясывающий лишай. Болевая симптоматика проявляется по окружности, охватывая лопатки и грудной отдел (ребра). Усиливается интенсивность дискомфорта ночью.
- Воспалились мышцы. Миозит сопровождается болью в лопаточном отделе, иррадиируя в переднюю грудную зону, руку, шею, поясницу. Усиливается дискомфорт при вдохах.
Характер болей
Чтобы определить по какой причине возникает боль между лопаток нужно оценить характеристику и периодичность ощущений. Для межлопаточной невралгии характерны внезапные стреляющие боли, которые отдают в область лопаток или над ними. При наполнении грудной клетки воздухом боль появляется внезапно и ощущается сильнее, чем на выдохе. Можно выделить другие особенности болевых ощущений в зависимости от заболевания:
- Желчный пузырь, печень и почки. При спазме или воспалительных процессах в данных органах боль возникает острая, режущая и раздирающая. В случае закупорки желчного пузыря неприятное чувство отдает в правое подреберье, лопатку, область шеи, глаз и челюсти. Воспаление почек характеризуется постоянной болью в области поясницы.
- Ишемическая болезнь сердца, заболевания позвоночника, спинного мозга и болезни ЖКТ. Боль носит приступообразный характер. Чаще ощущения возникают с одной стороны лопатки. При заболеваниях желудочно-кишечного тракта характерна сезонность и нарастающая боль. Межреберная невралгия и ишемическая болезнь сердца сопровождаются покалыванием и возникновением онемения.
- Травмы. Болевые ощущения усиливаются во время движений. Необходимо учитывать травмы, которые произошли на протяжении последних 7 дней. Травмы сопровождаются отеком и припухлостью.
- Психологические проблемы. Ощущения в области лопаток могут быть острыми или приглушенными. Боль может распространяться на низ живота, ключицу, шею или руку.
- Опоясывающий лишай. Появляется болевой синдром в области лопаток, ребер. Мучительная боль усиливается в ночное время.
- Миозит. Болевые ощущения распространяются на участки шейных мышц, плеч и лопаток. Может отдавать слева в лопатку или грудину. Не удается вдохнуть полноценно грудью.
Если неприятный симптом возникает по центру грудной клетки, значит патология связана с позвонками в грудном отделе. При патологии поджелудочной железы боль присутствует в области живота и отдает под лопатку. Ощущения усиливаются с каждым днем.
Симптомы с левой стороны
Болевые ощущения под лопатками происходят по разным причинам, по их признакам можно диагностировать заболевание, являющее причиной дискомфорта.
Острая
Возникает в результате физических перенапряжений, в том числе резком подъеме тяжелого груза. Она периодически может ослабляться, но даже при незначительном резком движении может возобновиться. Это признаки грыжи межпозвоночных дисков, стенокардии или прободения язвы.
Ноющая или тянущая
Возникают вследствие таких заболеваний, как пиелонефрит, остеохондроз, туберкулез, гастрит или воспалительных процессов.
Тупая
Возникает внизу лопатки с отдачей в шейный отдел. Если она периодически исчезает и появляется вновь, это является признаком шейного остеохондроза. Патология может сопровождаться головокружением и онемением конечностей.
Особенно она дает знать о себе при долгом нахождении в одной и той же неудобной позе. Заболевания, вызвавшие ее: плеврит, воспалительные процессы различного характера, пиелонефрит, туберкулез, сколиоз.
Жжение
Это проявления, свидетельствующие о серьезных заболеваниях: деформации дисков позвоночника, инфаркте, стенокардии. При этом становится бледным кожный покров.
Давящая
Ощущение сдавливания происходит при вегето-сосудистой дистонии или предынфарктном состоянии. Подобные дисфункции проявляются при ИБС и гипертозионном кризе.
Колющая
Свидетельствует о развитии пневмонии, межреберной невралгии и остеохондрозе.
Постоянная
Сопровождаются при воздействии физических перегрузок, туберкулезе, остеохондрозе, наличии опухолей. Дискомфорт в области левой лопатки исчезает, а при нагрузках возрастает, сопровождается жжением.
Резкая
Этот дискомфорт провоцирует межреберная невралгия. Она наиболее ощутима при вдохе.
Пульсирующая
Бывают в результате ИБС, гипертонии, язвы желудка.
Тянущая
Встречаются при шейном остеохондрозе. Они могут проявляться при неправильных движениях и некомфортных позах.
Частая
Бывают при заболеваниях легких, сопровождающихся кашлем или чиханием.
Особенности лечения
В зависимости от патологии врач обязан подобрать правильное лечение. Оно направлено на устранение основной причины, назначение соответствующих лекарственных препаратов. Дополнительно назначают нестероидные противовоспалительные препараты, чтобы снять болевой синдром. В качестве местного обезболивающего средства используют мазь с диклофенаком или кетопрофеном.
Чтобы укрепить организм назначают кальций и витамины группы B. Снизить мышечный спазм в области лопаток помогут средства, которые ослабят тонус мышц (миорелаксанты). Проводят курс реабилитации для устранения невралгии:
- физиотерапевтические процедуры;
- лечение движением (кинезитерапия);
- применение лазера;
- иглоукалывание;
- массаж.
Применение народных средств поможет ослабить неприятные ощущения. В некоторых случаях удается устранить навсегда невралгические боли. Применяют компрессы из листьев лопуха, сока черной редьки, семян льна. Используют мази на основе пчелиного или змеиного яда. Эффективны ванны с эфирными маслами, настоем шалфея, отваром корней валерианы.
Реабилитация
Тактика последующего лечения состоит в следующих мероприятиях:
- УФО правого сегмента грудной клетки, электрофорез.
- Иглорефлексотерапия.
- Лазеротерапия.
- Остеопатия.
- Приём витаминов В-группы в высоких дозах. Витамины восстанавливают нервную оболочку, делая его более устойчивой.
В рамках реабилитационного периода больному назначаются аппликации озокерита и парафина на правую сторону грудной клетки, массажи, грязелечение, ванны с сероводородом и радоном, плавание, лечебная физкультура.
Оперативное лечение проводится в случае обнаружения объёмных образований, когда они сдавливают нервные корешки и дают болевой синдром. Традиционная терапия – основной, но не единственный способ устранить такое заболевание, как невралгия межрёберная. Лечение народными средствами также может оказать благотворный эффект. Однако рекомендовано посоветоваться с врачом.
Клиническая картина
Для определения источника невралгии под правой или левой лопаткой важным этапом диагностики выступает исследование характера и периодичности неприятных ощущений. Межлопаточная невралгия протекает с внезапными прострелами, иррадиирующими в рядом расположенные отделы: конечности, поясницу, шею, подмышки. Усиливается дискомфорт на вдохах, при повороте туловища.
Клиническая картина отличается в зависимости от первичного процесса:
- Нарушена работа печени, почек, желчного пузыря. Спазмы и воспалительные процессы сопровождаются острой, режущей симптоматикой. При закупорке протоков желчного пузыря болеть может в межреберном пространстве справа, лопаточном отделе, правой половине шеи.
- Развивается ишемическая болезнь сердца, нарушено состояние позвоночного столба, спинного мозга, органов пищеварительной системы. В таких случаях синдром возникает приступообразно только в левой или только в правой стороне. Боль иррадиирует в лопатку, поясницу, дополняется онемением, покалыванием. При патологиях ЖКТ интенсивность симптома может зависеть от еды, иметь сезонный характер, когда присутствует хроническое воспаление.
- Имеется травма в анамнезе. Характерный признак – усиление интенсивности приступа при движении туловищем. В области травмы появляется отек, припухлость, возможно нарушение целостности кожного покрова.
- Причина боли в лопатке – психологический фактор. Дискомфорт имеет острый или тупой характер, распространяется в поясницу, конечности, шейный отдел. Дополняется боль апатией или раздражительностью, усилением потоотделения, тревогой.
- Развивается опоясывающий лишай. Болевая симптоматика проявляется по окружности, охватывая лопатки и грудной отдел (ребра). Усиливается интенсивность дискомфорта ночью.
- Воспалились мышцы. Миозит сопровождается болью в лопаточном отделе, иррадиируя в переднюю грудную зону, руку, шею, поясницу. Усиливается дискомфорт при вдохах.
Симптоматика болезни
Поражение периферических нервов, при котором боль сосредоточена под лопаткой, условно считается одним из видов межреберной невралгии. Зачастую клиническая картина состояния ограничивается болью, которая имеет специфические характеристики.
Особенности болевого синдрома при невралгии в области лопатки:
- ощущения односторонние, двусторонняя локализация встречается редко. Если они расположены строго по центру, это практически всегда указывает на поражение позвонков;
- боли возникают внезапно, напоминают удар электрического тока, редко сохраняются дольше нескольких секунд. Они настолько интенсивны, что вынуждают пациента замереть, любое движение туловища усиливает симптоматику;
- болевой синдром осложняет процесс дыхания. На вдохе межреберные мышцы растягиваются, что провоцирует приступ или его усиление. Из-за этого больной начинает дышать «мелко», чтобы не напрягать грудную клетку.
В зависимости от причины состояния и степени поражения периферических нервов невралгия в области лопатки может длиться от нескольких дней до недель. Из-за ограниченности двигательной активности и частого появления боли страдает общее самочувствие пациента. У него нарушаются сон и аппетит, возникают раздражительность, признаки хронической усталости.
Самые эффективные рецепты
- Для устранения недуга рекомендуется применять ивовую кору. Примерно 15 граммов измельчённого растительного сырья заваривается 250 мл кипятка. Смесь вываривается около 20 минут на минимальном огне. Затем отвар должен остыть, его процеживают и пьют по 20 мл четыре раза ежесуточно.
- Несколько лепестков простой комнатной герани выкладывается на кусочек льняного полотна. Компресс листьями прикладывается к поражённой стороне, забинтовывается и утепляется. Боль должна стихнуть через два часа. Интенсивность процедур – 2-3 раза в сутки.
- Устранить невралгию помогает чесночное масло. Не более 25 мл масла разводится в 500 мл коньяка или спирта. Полученной эссенцией следует смазывать лоб и виски, что помогает устранить приступы. Реализуется гомеопатический эффект.
- Народное лечение межрёберной невралгии содержит такой рецепт: простое яйцо отваривается вкрутую. В горячем виде оно прикладывается к больному месту до полного остывания. Когда яйцо станет холодным, боль должна пройти.
- Не менее эффективным может оказаться хрен. Измельчённые листья растения выкладываются на правую сторону грудной клетки и накрываются тёплым шерстяным платком.
- Из одного плода чёрной редьки выжимается сок. В теплом виде он втирается по ходу нерва при лечении межреберной невралгии.
- Также рекомендовано готовить настойку из тимьяна. Растение хорошо купирует боли, которыми всегда сопровождается невралгия межрёберная. Лечение народными средствами предполагает использование следующего рецепта: десять граммов растительного компонента заливается 100 мл спирта. Смесь настаивается 24 часа, процеживается и принимается трижды в день по 15 капель.
Признаки невралгии
Многие специалисты относят боли под лопаткой к межреберной невралгии. Признаками невралгии являются:
Боль на вдохе становится сильнее и уменьшается на выдохе. Это связано с тем, при вдохе растягиваются межреберные промежутки, в которых находятся сегментарные нервные окончания, как справа, так и слева. Чаще всего боль чувствуется асимметрично
Она может быть сконцентрирована либо справа, либо слева Очень важно обратить внимание, если боль больше всего ощущается посередине, скорее всего это проблема непосредственно с позвонками, а воспалительный процесс уже переходит в лопаточную область. Боль возникает при движении, дыхании, сведении, разведении лопаток, поднятии рук, наклонах. Приступы боли вызывает кашель, чихание. Боль при невралгии резкая, но быстроисчезающая Она носит стреляющий характер.
Человек начинает самостоятельно подстраиваться под боль. Чаще всего для таких пациентов характерно «мелкое» дыхание, без глубоких вдохов. Они стараются свести к минимуму растяжение грудной клетки. Больные ограничивают любую физическую нагрузку.
Диагностические мероприятия
Непосредственно до лечения врач должен поставить верный диагноз. Для этого требуется обследование пациента. Диагностика невралгии включает в себя:
- сбор анамнеза;
- пальпацию пораженной области (грудной клетки);
- инструментальное исследование.
В последнем случае могут потребоваться проведение рентгенологического исследования позвоночника и грудной клетки, МРТ или КТ, электронейрография. Если боль локализуется не справа, а слева, требуется исключить патологию сердца (инфаркт и стенокардию). С этой целью проводится ЭКГ. Межреберная невралгия может иметь инфекционную природу, поэтому может понадобиться анализ крови на антитела к вирусу герпеса. Общий анализ крови и мочи целесообразно делать, в случае если боль затрагивает область поясницы.
Большое значение имеет проведение дифференциальной диагностики. Врач должен исключить следующие патологии: плеврит, пневмонию, воспаление слизистой желудка, язвенную болезнь, гепатит. Боль при правосторонней пневмонии чаще всего возникает при развитии плеврита. Боли при плеврите колющие, локализуются на стороне поражения.
Чем может быть вызвана боль между лопатками в позвоночнике
Болезненные ощущения, возникающие в межлопаточной области, чаще всего оказываются признаком патологий позвоночника. Это могут быть врожденные или приобретенные состояния, отказ от лечения которых приведет к усилению выраженности клинической картины.
Также боль между лопатками может указывать на такие заболевания:
- патологии спинного мозга;
- поражение периферических нервов;
- межпозвонковая грыжа;
- травмы позвоночного столба или грудной клетки;
- миозит – воспаление мышц;
- поражение органов дыхательной системы;
- заболевания почек, поджелудочной железы, печени, желудочного пузыря;
- сбои в работе органов пищеварения;
- ишемия сердца;
- опоясывающий герпес;
- новообразования в области прохождения периферических нервов или спинного мозга;
- расстройства психической или психоэмоциональной природы.
Внезапно возникшая в области лопаток болезненность не всегда указывает на наличие в организме проблем. Если ощущения не имеют яркой выраженности и не сопровождаются другими симптомами, они могут указывать на мышечный спазм из-за неудобного положения тела. Введение в режим физических нагрузок и соблюдение правил гигиены работы и отдыха предупредит возвращение боли.
Защемление нерва в спине и под лопаткой
При сдавливании нервных окончаний соседними позвонками, протрузией, грыжей или спазмированными мышечными тканями возникает защемление нерва. Такая патология характеризуется значительными болями, которые заставляют пациента предпринимать какие-либо меры, чтобы облегчить свое состояние. Чем грозит защемление нерва в спине и под лопаткой и как лечить расскажет данная статья.
Причины
Вызвать защемление нерва в спине могут различные причины, а именно:
- прогрессирующий остеохондроз (является основной причиной);
- искривление позвоночника;
- физическая активность, которая заключается в повторении одних и тех же движений корпуса и рук;
- беременность (увеличение веса и нагрузки на спину и позвоночник);
- лишний вес;
- ревматоидный артрит;
- новообразования на позвонках;
- травмы и заболевания на позвоночнике;
- генетическая предрасположенность.
Искривление позвоночника — одна из причин защемления спинного нерва
Симптомы
Главный симптом защемления нерва в спине — это интенсивная и жгучая боль, в некоторых случаях она становится невыносимой. Особо остро болевые ощущения чувствуются при движениях, чихании, смехе, кашле, во время ночного сна. Дискомфорт и болевые ощущения могут носить постоянный или периодический характер. Также признаком защемления нерва в спине или под лопаткой является онемение конечностей.
Если защемление нерва локализируется под лопаткой, то боль отдает в руку и напоминает «простреливание». В этом случае следует внимательно отнестись к симптомам защемления и обратиться за помощью к специалисту. Признаки данной патологии схожи с сердечными болями, симптомами пневмонии, плеврита или онкологических заболеваний.
Если у пациента случился приступ боли, вызванный защемлением нерва в спине, то ему необходимо оказать первую помощь. Для этого нужно выполнить следующее:
- Разгрузить спину – уложить пострадавшего на жесткую поверхность, например, на жесткую кровать или пол, предварительно простелив на него мягкий плед. Чтобы снять нагрузку с поясницы необходимо ноги поставить под прямым углом к торсу (например, если пациент лежит на полу, то ноги можно положить на стул);
- Дать обезболивающее средство, например, «Ибупрофен» или «Анальгин»;
- Для снятия спазма с мышечных тканей дать больному спазмолитический препарат, например, «Но-Шпа». Это не только расслабит мышцы, но и снимет болевой синдром, а также активизирует кровообращение в области локализации боли;
- Вызвать «скорую» помощь.
При защемлении нерва в спине необходимо избегать физических нагрузок и сквозняков, а также соблюдать постельный режим.
Диагностика
Защемление спинного нерва диагностируется с помощью таких процедур:
- магнитно-резонансная или компьютерная томография – покажет наличие дефектов межпозвоночных дисков и патологических искривлений позвоночника и мышц;
- электромиография – определяет дефекты нервных окончаний, которые отвечают за функцию мышц. Процедура осуществляется путем введения в мышечную ткань электродной иглы;
- исследование нервных окончаний на проводимость с помощью тестов определения поврежденных нервов – к кожным покровам присоединяются электроды, по которым передаются слабые импульсы;
- мануальное исследование;
- общий анализ крови.
ПОДРОБНОСТИ: Аналоги средства Нимулид как выбрать гель и таблетки дешевле и эффективней
Лечение
Стандартная терапия защемления спинного нерва состоит из следующих этапов:
- облегчение боли с помощью пероральных препаратов или уколов. При этом пациент должен соблюдать постельный режим и специальную диету, которая не допускает приема соленых, острых и копченых блюд;
- снятие воспаления нестероидными средствами, которые оказывают противовоспалительное действие. Такие препараты выпускаются в форме таблеток, гелей, мазей или уколов;
- восстановление функциональности защемленного нерва с помощью массажей, мануальных процедур, физиотерапии, лечебной физкультуры, приема витаминных комплексов, иглоукалывания.
При лечении в домашних условиях удобно использовать лекарственные средства, выпускаемые в форме мази.
Снимают боль и активизируют кровообращение разогревающие мази «Финалгон» и «Випросал». Также эффективно обезболивают и уменьшают воспалительный процесс мази «Диклофенак», «Беталгон», «Кармолис», «Флексен».
Симптомы
Симптомы межреберной невралгии
Симптомы межреберной невралгии весьма размыты, в одних случаях возникает резкая, стреляющая боль в груди, в других – боль постоянная и не позволяет нормально дышать, наклоняться.
Диагностика подвижности плечевого сустава при межреберной невралгии
Проекция позвонков на пояснично-грудном отделе
Характерные признаки межреберной невралгии:
- Пронзающая боль в грудной клетке, вдоль ребер (ноющая боль характерна для торакалгии);
- Во время приступа больной замирает, движения вызывают усиление боли, больно сделать вдох;
- Приступ длится от нескольких секунд до нескольких минут;
- Приступы боли в области сердца с определенной периодичностью, без лечения становятся чаще;
- Межреберной невралгии предшествует заболевание позвоночника.
Боль обычно возникает с одной стороны. Если больной чувствует боль слева, то первым делом связывает ее с сердцем (некоронарогенная, вертеброгенная кардиалгия). Прием нитроглицерина не уменьшает приступ.
Дисфункция реберно-позвонковых суставов: а-норма; б,в – варианты патологии.
Причины межреберной невралгии
Вопреки всеобщему убеждению, что остеохондроз вызывает межреберную невралгию, на практике это оказывается не так. На фоне снижения высоты межпозвоночных дисков и их выпячивания, повышается риск рефлекторных реакций, которые и способствуют резкому ущемлению. Со временем формируются триггерные пункты, которые вызывают хроническую боль.
Второй по частоте причиной межреберной невралгии выступает дисфункция реберно-позвонковых суставов.
Прежде, чем приступать к любому виду лечения, важно установить основное заболевание, сама по себе межреберная невралгия может являться лишь одним из многих симптомов более серьезных заболеваний. В большинстве случаев причиной боли является полисегментарный остеохондроз грудного отдела, сколиоз, смещения позвонков (спондилез), дисфункция реберно-позвоночных суставов, рефлекторные реакции, миофасциальные болевые синдромы, опухолевые заболевания и другие
Положение человека при приступе
Как жалуются пациенты при межреберной невралгии:
- В последнее время возникает простреливающая боль в области левой груди, как сердце хватает;
- Током пронзает все тело, нельзя ничего сделать, очень сильная боль и чувство страха;
- Без причины появилась невыносимая боль как током, невозможно разогнутся, сделать вдох;
- Сидя на работе, сильно схватило в ребрах и долго не проходило;
- Мучает ноющая боль в области лопатки, нельзя сделать полный вдох грудной клеткой;
- Болят ребра справа/слева, усиливается при движениях.
Лечение межреберной невралгии
К сожалению, как показывает статистика, современная медицина практически бесполезна при данной патологии, предлагая в качестве основного лечения витаминотерапию, обезболивающие, противовоспалительные (в последнее время уже доказали их безосновательное назначение) препараты – основная причина не устраняется, теряется время. В тоже время при традиционном лечении период медикаментозной реабилитации длится месяцами, годами, результат может быть непостоянным или отсутствовать вообще.
Анатомия межреберного нерва
От позвоночника отходит множество тоненьких нервных пучков, часть которых проходят между ребрами – эти нервы называются межреберными. Сверху и снизу к ребрам крепятся мышцы, которые отвечают за вдох и выдох, между ними находится тонкий межреберный нерв. Во время приступа, болевые импульсы идут по нервным волокнам к спинному и головному мозгу, а человек ощущает боль.
В результате смещений позвонков, остеохондроза, сколиоза, из-за травмы или резкого сокращения межреберных мышц, межпозвоночный нерв может рефлекторно ущемиться. Возникающая сильная боль, как правило, имеющая стреляющий или тянущий характер, часто распространяется по всей грудной клетке.
Поскольку боль не может длиться вечно, возникает атрофия нервного корешка, уходят болевые ощущения, но уменьшается объем дыхания, возникает чувство тяжести и поверхностное дыхание. Со временем, лечение запущенных межреберных невралгий более трудоемкое, требует немалых усилий.
Приемы по устранению межреберной невралгии. Клиника Доктора Игнатьева
Лечение межреберной невралгии в Клинике доктора Игнатьева, г. Киев
{SOURCE}
Невралгия плечевого нерва (сплетения, сустава) руки: симптомы и лечение
Невралгия, вызванная мышечными зажимами – явление частое и довольно распространенное, особенно у людей старшего и преклонного возраста.
Заболевание коварное, быстро развивается, переходит в хроническую форму, возникает риск серьезных поражений самих нервов, что в конечном итоге отражается на работе суставов.
О причинах и основных проявлениях патологии, стадиях развития, современных методах дифференциальной диагностики и лечения невралгии нерва плеча, или как ее еще называют — плечевого сустава руки или сплетения, пойдет речь в статье.
Что это такое? Код по МКБ-10
Анатомически так устроено, что нервная система – важнейшее составляющее организма человека, именно она отвечает за слаженность и согласованность работы других органов и жизненно важных систем.
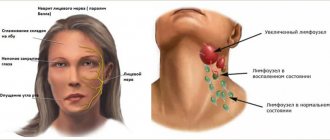
Выделяют некоторые патологии, которые связаны непосредственно с поражением нервных стволов – это различные невралгии (затылочного, тройничного, наружного бедренного нерва).
Плечевая невралгия – спазмы мышц плеча, защемление и повреждение (в клинических случаях) периферических нервных отростков или корешков плечевого сплетения.
Сплетение нервов выходит из шейного отдела позвоночника, располагается на уровне сустава (в районе соединения ключицы, отростка лопатки и головки плечевой кости). Далее это сплетение разветвляется по всей руке.
Суть взаимодействия нервной и мышечной системы простая – ветви плечевого сплетения посылают электрические сигналы в мышцу, которая под воздействием этого сигнала сокращается. Любое движение – это сокращение мышц.
При невралгии воспалительный процесс только сжимает, но не повреждает нервные волокна.
По международной классификации болезней (1999 г.) — МКБ–10 — заболеванию присвоен код: G54.0, обозначающий болезни нервной системы, класс № 6. Также данную патологию могут относить к классу M, № 13 (заболевания костно-мышечной системы), в зависимости от первопричины ее происхождения. При «размытости» диагноза специалисты используют кодировку M79.2 (подраздел неуточненной невралгии).
Клиническая картина: проявления и симптомы
Чаще всего невралгия плечевого нерва развивается односторонне, с правой стороны.
Если заболевание вызвано переохлаждением или является последствием гриппа, ОРВИ, ОРЗ и др. инфекций, оно проявляется в острой форме:
- боль в плече и шее появляется сразу;
- сопровождается общей слабостью и лихорадкой;
- возможно повышение температуры.
При травмах:
- болевой синдром нарастает постепенно;
- боль со временем утихает;
- незначительная скованность при движении руки и плеча;
- частичное онемение.
Длительность приступов различная – от 2 -3 секунд (стреляющая боль) до нескольких часов (тупая, ноющая, навязчивая).
В запущенной стадии:
- болевой синдром постоянный (дискомфорт и днем, и в ночное время);
- потливость;
- покраснение и сильное жжение кожи;
- слезоточивость;
- возможны судороги.
Общая симптоматика:
- спазмы мышц (периодические непроизвольные подергивания, иногда продолжаются 1 -2 мин.);
- при развитии болезни наблюдается отек мышечной ткани;
- возникает ноющая постоянная боль изматывающего характера;
- приступы нестерпимой, жгучей боли возникают спонтанно, периодически.
Самостоятельно определить первоисточник затруднительно, поскольку болеть и отдавать может в разных зонах.
Возможные жалобы пациентов, в зависимости от области поражения:
- Нижняя форма – сильная боль сосредотачивается во внутренней поверхности плеча и области предплечья, проявляется при движении.
Возможна частичная потеря чувствительности (нервные волокна сплетения отвечают за тактильную и температурную чувствительность).Также возможно нарушение работы мелкой моторики, снижение мышечного тонуса (трудно собрать пальцы в кулак, удерживать мелкие предметы).
- Верхняя форма – болит над ключицей, отдает в область предплечья. Теряется чувствительность в наружной части предплечья. Подвижность руки ограничивается, при движении возникает резкая режущая боль, трудно сгибать руку в локте и расправить плечи.
- Тотальная форма – самая опасная, к общим симптомам добавляется повышение температуры, сонливость, слабость, возможна тошнота и отсутствие аппетита. Такой тип невралгии чаще возникает на фоне отравления и ослабленного иммунитета.
В запущенном состоянии болевой синдром приобретает мучительный характер, распространяется в зону лопатки и грудной клетки, отдает в спину.
Диагностика
Первое, что нужно сделать пациенту – обратиться к неврологу или врачу-кинезиологу. Только специалист может поставить предположительный диагноз и найти причину воспаления, основываясь на:
- первичный осмотр с учетом жалоб и характерных проявлений заболевания;
- анамнез (образ жизни, активность, сопутствующие болезни и пр.).
Обязательным является биохимический анализ крови, выявляющий:
- количество лейкоцитов;
- скорость оседания эритроцитов;
- соотношение в крови белка;
- исключение анемичного состояния.
Чтобы исключить другие болезни и патологические новообразования (язва желудка, почечные патологии, сердечную недостаточность, позвоночные грыжи и пр.), пациенту назначается дополнительная дифференциальная диагностика:
- МРТ – современный метод изучает структуру позвонков и тканей, обнаруживает новообразования.
- Электронейромиография – с помощью миографов изучается состояние мышц и периферической нервной системы (проводимость электрического импульса, точное место нахождения пораженной области).
- Рентген отслеживает смещение позвонков, наличие костных разрастаний, зажимающих нервные окончания.
- УЗИ позволяет оценить состояние сосудов, исследуется движение крови (для исключения сосудистых патологий).
- В клинических случаях проводится пункция спинного мозга (наличие вредоносных микроорганизмов, вызывающих патологию).
Особенности терапии
Выбор методов и методик терапии напрямую связан с причиной заболевания.
На первом этапе невралгия плечевого нерва поддается консервативному лечению:
- назначаются анальгетики (Ибупрофен, Темпалгин, Кетопрофен) для снятия болевого синдрома и воспаления;
- при сильных болях применяют инъекционную блокаду Новокаином;
- для снижения отека назначаются мочегонные средства (Верошпирон);
- применяются противовоспалительные мази (Фастум-гель, Випросал);
- только после снятия отека можно использовать согревающие гели (Капсикам, Финалгон), они восстанавливают работу мышечной ткани;
- по показаниям назначаются антибиотики;
- для фиксации руки используют специальные лангеты и бандажи;
- обязательна поддержка организма (витамины группы В).
Терапия длится 2 недели, при правильном лечении пациент возвращается к полноценной жизни достаточно быстро.
При отсутствии положительной динамики рекомендуются хирургические методы:
- нейроэкзерез;
- нейротомия;
- трактотомия.
Применение иглорефлексотерапии
После общего лечения специалист рекомендует пройти курс восстановления (электрофарез, массаж, грязевые ванны и пр.)
Иглорефлексотерапия – сочетание рефлексотерапии и иглоукалывания – воздействие на биологически активные точки (комплекс иглоукалывания, массажа и прогревания).
Особенность метода – восстановление тканей происходит быстрее, снижается риск осложнений и повторного проявления болезни.
Возможные осложнения, прогноз и профилактика
При своевременном обращении к врачу прогноз всегда положительный.
Самолечение или игнорирование первых симптомов может привести к осложнениям:
- невралгия плечевого нерва приобретает хроническую форму, закрепляется;
- болезнь перерождается в плексит (повреждаются нервные волокна плечевого сплетения);
- риск развития синдрома Горнера (отражается на глазном яблоке);
- значительное поражение нервных сплетений приводит к потере чувствительности и снижению подвижности;
- в критических случаях возможен паралич руки и полная атрофия мышц.
Известно, что не допустить заболевание легче, чем полностью искоренить его.
Профилактика:
- не допускать переохлаждение организма;
- исключить ситуации травмирования (гололед, умеренные спортивные нагрузки);
- своевременное лечение вирусных инфекций;
- сбалансированное питание (витамины, мясо, кисломолочные продукты);
- закаливание, спорт и здоровый образ жизни укрепляют иммунитет, противостоят любым вирусам и инфекциям.
В заключение следует сказать, что невралгию плечевого нерва нужно лечить незамедлительно. Только в этом случае гарантировано полное выздоровление без осложнений и рецидивов.
Источник: https://nerv.guru/zabolevaniya/nevralgiya/vidy-n/plechevogo-nerva.html
Особенности лечения
В зависимости от патологии врач обязан подобрать правильное лечение. Оно направлено на устранение основной причины, назначение соответствующих лекарственных препаратов. Дополнительно назначают нестероидные противовоспалительные препараты, чтобы снять болевой синдром. В качестве местного обезболивающего средства используют мазь с диклофенаком или кетопрофеном.
Чтобы укрепить организм назначают кальций и витамины группы B. Снизить мышечный спазм в области лопаток помогут средства, которые ослабят тонус мышц (миорелаксанты). Проводят курс реабилитации для устранения невралгии:
- физиотерапевтические процедуры;
- лечение движением (кинезитерапия);
- применение лазера;
- иглоукалывание;
- массаж.
Применение народных средств поможет ослабить неприятные ощущения. В некоторых случаях удается устранить навсегда невралгические боли. Применяют компрессы из листьев лопуха, сока черной редьки, семян льна. Используют мази на основе пчелиного или змеиного яда. Эффективны ванны с эфирными маслами, настоем шалфея, отваром корней валерианы.
Симптомы у беременных
Появление на свет долгожданного малыша – самое приятное и светлое событие в жизни женщины. Но именно в это время организм дамы подвержен серьезной нагрузке.
У беременных женщин чаще всего проявляется межреберная невралгия следующими симптомами:
- Выраженные болевые ощущения разной силы, от легких до самых интенсивных, иррадирующих в область лопаток, поясницы.
- Частой причиной появления невралгии у женщин в интересном положении становится опоясывающий лишай. Характерный симптом – высыпания, акне на коже.
Здесь вы можете подробнее прочитать о причине болей в спине в области лопаток и их лечении.
Причины заболевания
Некоторые люди появление невралгии связывают с остеохондрозом. Но не во всех случаях межреберная невралгия появляется на фоне искривления позвоночника. Выделяют ряд недомоганий, которые влекут за собой сдавливание нервных окончаний.
Итак, появление межреберной невралгии могут спровоцировать:
- Запущенный остеохондроз, кифоз, спондилит.
- Сахарный диабет.
- Нарушение гормонального фона во время менопаузы.
- Заболевание под названием аневризма аорты.
- Недуги аллергического происхождения.
- Заболевания, которым присущи поражения нервной системы.
- Травматизация во время занятия активным спортом.
- Смещение позвонков. Подобное явление примечательно острыми болями в спине.
- Сколиоз. На его фоне возможно искривление позвоночного столба, что провоцирует прогрессирование заболевания.
О боли в лопатке читайте здесь.
Весомой причиной сжатия, спазма или защемления позвонков могут быть неконтролируемые нагрузки во время занятия спортом, подъем тяжелых грузов, резкие движения. Чтобы исключить вероятность возникновения этой неприятной ситуации, гимнастику начинайте с разминки. Так риск получить травму сведен к минимуму.
Кроме того, межреберная невралгия может появиться в результате:
- Чрезмерного употребления алкогольных напитков;
- Длительного нахождения на морозе, переохлаждения;
- Нехватки витамина В;
- Подверженности стрессам, депрессиям;
- Ношения тесного белья.
Народные методики
При отсутствии осложнений консервативные методики достаточно успешно справляются с защемлением нервных окончаний, и болезненные проявления полностью уходят, после чего можно приступить к проведению терапии народными методиками. Для этого применяются такие средства как:
- лечение мазями;
- прием ванны;
- применение настоев.
Для проведения терапии защемленных нервных окончаний широко применяются мази, приготовленные на основе натуральных компонентов. Для приготовления мази нужно растереть до получения однородной массы лавровый лист и хвою можжевельника. Добавить в полученную смесь немного растопленного сливочного масла. Полученное средство накладывается на поврежденный участок. Мазь способствует устранению болей и помогает расслабить мышцы.
Для проведения терапии широко применяются и специальные лечебные настои. Подобные средства используются для внутреннего и наружного применения. В качестве обезболивающего средства применяется настой полыни. Для этого нужно настоять соцветия полыни и втирать в поврежденную область. Для внутреннего применения подходит трава тысячелистника, которую нужно заварить и принимать по 1 ст. л. 4 раза в день.