Эпилепсия — это хроническое заболевание психоневрологического характера. Патология характеризуется внезапными, приступообразными судорогами, которые иногда могут стать причиной смерти. Эпилепсия развивается у человека по множеству причин, при этом большинство провоцирующих факторов установить не удается. Выделяют несколько видов проявлений эпилепсии, каждый из которых характеризуется собственной симптоматикой.
Что происходит во время эпилептического приступа?
Для понимания, что такое эпилепсия, необходимо разобраться в механизме развития приступа. На начальном этапе выявить заболевание удается на основании результатов комплексного обследования пациента или при возникновении припадка. Продолжительное прогрессирование болезни способствует изменению личности человека.
Характерным признаком эпилепсии у взрослых является припадок, причины возникновения которого не всегда можно установить. Приступ наступает внезапно. В редких случаях ему предшествуют следующие симптомы:
- головные боли;
- проблемы с засыпанием;
- снижение аппетита;
- плохое настроение.
Со временем пациенты учатся по первым признакам эпилептического приступа определять скорое обострение заболевания.
Припадок начинается с раздражения отдельной зоны головного мозга, что приводит к появлению ауры:
- Психической. Возникает на фоне раздражения височно-теменной зоны. Психическая аура характеризуется паническими атаками либо состоянием необъяснимой радости.
- Моторной. Проявляется в виде двигательного автоматизма, когда конечности, голова, глазные яблоки меняют положение против желания пациента.
- Сенсорной. Нарушается восприятие окружающего мира.
- Вегетативной. При этой ауре отмечаются признаки дисфункции сердечно-сосудистой (тахикардия) и дыхательной (удушье) систем, побледнение или покраснение кожи, тошнота, боли в животе.
- Речевой. Выражается в выкрикивании или проговаривании бессмысленных слов, фраз.
- Слуховой. Человек во время приступа эпилепсии слышит звуки, которых на самом деле нет, что влияет на его поведение.
- Обонятельной. Такая аура возникает преимущественно при раздражении височной доли. При этом ощущаются крайне неприятные запахи, не характерные, например, для еды.
- Зрительной. Возникает при поражении затылочной зоны. При зрительных расстройствах больной видит яркие предметы, лица людей, животных. Иногда возможна полная слепота, носящая кратковременный характер.
- Сенситивной. Эта аура отличается нарушением восприятия окружающей температуры. В частности, пациент может жаловаться на холод в теплом помещении.
Судороги при эпилепсии, считающиеся наиболее характерным признаком патологии, возникают после возникновения ауры. При этом не у всех пациентов обострение заболевания развивается по описанному сценарию. Данная схема свойственна для большого судорожного припадка, который считается классическим проявлением эпилепсии.
Лечение эпилепсии: медикаментозное, хирургическое, кетогенная диета, лечебная физкультура
Оперативное вмешательство предусмотрено в тех случаях, когда эпилепсия вызвана опухолями мозга, при очаговой эпилепсии. Если очаг удален верно, то приступы прекращаются. Однако хирургическое вмешательство — это крайняя мера. В основном, операции делают тогда, когда медикаментозное лечение не помогает или очаг найдет совершенно точно.
В большинстве случаев применяется медикаментозное лечение. Называть препараты для лечения эпилепсии нет смысла, так как доза, препарат определяются сугубо индивидуально и продаются по рецепту.
Медикаментозное лечение достаточно длительное. В среднем оно длится около 3-5 лет. Отмена приема препаратов осуществляется постепенно и под наблюдением врача. Как правило, уже после приема первого препарата пациенту становится легче.
В качестве вспомогательного лечения применяется кетогенная диета. Эта диета предусматривает низкоуглеводное питание с употреблением большого количества жиров, а также умеренного количества белка. Жиры должны стать основным источником энергии.
При эпилепсии успешно применяется лечебная физкультура. Комплекс специальных дыхательных и физических упражнений направлен на стабилизацию нервной системы, гармонизацию психического состояния человека.
Реабилитацию следует начинать, как можно раньше после обнаружения эпилепсии. Доказано, что эпилепсия с высокой частотой приступов на протяжении полугода хуже поддается лечению.
Лечение эпилепсии
Формы и виды эпилепсии
В зависимости от локализации центров возбуждения выделяют следующие виды эпилепсии у взрослых:
- лобная;
- теменная;
- височная;
- затылочная.
Помимо локальной эпилепсии выделяют генерализованную форму заболевания, которая подразделяется на идиопатическую и симптоматическую. Первая диагностируется в случаях, когда невозможно установить причинный фактор. Идиопатическая форма выявляется у 50-75% пациентов. Симптоматическая эпилепсия обусловлена органическим поражением головного мозга.
В некоторых случаях невозможно определить разновидности заболевания. Тогда говорят о течении криптогенной формы. К разновидностям патологии относят Джексоновскую эпилепсию, которая характеризуется соматорными и соматосенсорными расстройствами.
В зависимости от причин возникновения диагностируют следующие формы заболевания:
- первичная;
- вторичная;
- травматическая;
- алкогольная;
- ночная.
К развитию вторичной эпилепсии приводят различные факторы. Спровоцировать обострение болезни способны беременность, инфекционные болезни, нервное перенапряжение и иные причины. Травматическая эпилепсия обусловлена органическим поражением структурных элементов головного мозга.
Алкогольная форма болезни развивается как осложнение частого употребления спиртных напитков. Алкоголь нарушает проводимость электрических импульсов (что объясняется разрушением тканей мозга), вследствие чего возникают судорожные припадки.
Помимо приведенных форм эпилепсии классификация заболевания учитывает так называемый абсанс, отличающийся кратковременным течением.
В зависимости от степени вовлеченности тела и формы эпилепсии, виды приступов бывают следующего характера: фокальные, полиморфные пароксизмы, фебрильные, тонические и клонические судороги.
Диагностика
Диагностика проводится под контролем невролога. При необходимости привлекаются кардиолог, нейрохирург. Перечень исследований разнится от случая к случаю.
Устный опрос дает возможность объективизировать симптомы. Систематизировать их и составить четкую клиническую картину. Далее выдвигаются гипотезы.
Сбор анамнеза используется для определения вероятной первопричины расстройства. Играет одну из ключевых ролей в диагностике. Устанавливаются такие факты, как образ жизни, перенесенные заболевания, текущие патологические процессы, семейная история, травмы и прочие.
Рутинная оценка неврологического статуса. Проверка базовых рефлексов. При выраженной симптоматической эпилепсии, тем более на фоне первичных патологий, отклонения присутствуют более чем в половине случаев.
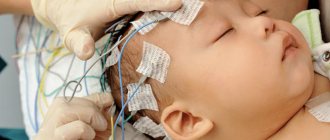
Электроэнцефалография. Для оценки электрической активности отдельных областей головного мозга и всех церебральных структур вообще.
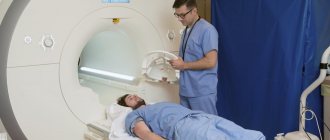
МРТ головного мозга. Для большей информативности и точности проводится с контрастным усилением препаратами на основе гадолиния. Они усиливают изображение, дают возможность выявить участки глиоза (рубцевания), распознать опухоли и дать им первичную характеристику. Точку в вопросе ставит гистологическое исследование (образец для оценки берется в ходе операции, поскольку по уровням риска она не опаснее чем стереотаксическая биопсия головного мозга).
По мере необходимости проводятся дополнительные исследования под контролем прочих специалистов: цереброспинальная пункция, суточное мониторирование по Холтеру (оценка сердечной деятельности и артериального давления в течение 24 часов), электрокардиография, эхокардиография, анализы крови общий, биохимический, на гормоны.
Дифференциальная диагностика как таковая не требуется, потому как симптоматическая эпилепсия проявляется довольно специфично. Тем более, что можно найти четкого виновника расстройства. Чего не сказать про криптогенную форму. Дифференциальный диагноз нужно выставлять при выявлении этиологии нарушения.
Чем отличается симптоматическая височная эпилепсия от структурной?
Имеет место терминологическая путаница. Структурная эпилепсия симптоматического плана включает в себя и височную и прочие формы. О структурном нарушении говорят в том случае, если присутствует органическое нарушение строения нервных тканей. В том числе уже названный глиоз. В то же время височная разновидность может и не иметь структурного характера, как, например, при спонтанном возбуждении. Потому речь о родовом и видовом соотношении понятий и то не всегда.
Причины развития эпилепсии
В среднем у 70% пациентов невозможно установить, что может вызвать приступ эпилепсии (идиопатическая форма заболевания). Такой тип патологии характерен для детей и подростков. У этой категории пациентов импульсы по нервным клеткам распространяются аномально, однако, при обследовании головного мозга нарушения в структуре органа не выявляются.
Согласно результатам исследований, у 40% больных эпилепсией среди родственников выявлялись случаи припадков эпилепсии. При этом не установлена взаимосвязь между наследственностью и вероятностью развития патологии.
Важно различать приступы эпилепсии и причины возникновения судорог. Последние характерны для инфекционных заболеваний, затрагивающих центральную нервную систему. Судороги на фоне подобных патологий возникают в основном у детей. У подростков, перенесших в детстве тяжелые инфекционные заболевания, такие приступы вызывают сильный стресс и травмы мозга.
В группу риска развития болезни входят лица, у которых:
- среди ближайших родственников диагностировались случаи энуреза, алкогольной зависимости, мигреней;
- выявлено нарушение проводимости электрических импульсов головного мозга.
Травматическая эпилепсия, которая возникает на фоне полученной травмы является одной из (за исключением приведенных выше) форм заболевания. Спровоцировать патологию способны следующие факторы:
- энцефалит, менингит и другие заболевания головного мозга;
- органическое поражение головного мозга (опухоли, кисты);
- продолжительный прием некоторых лекарственных препаратов;
- нарушение кровообращения, вызванное инсультом;
- рассеянный склероз;
- токсическое поражение организма;
- атеросклероз;
- алкоголизм;
- нарушение метаболизма в головном мозге.
Выделяют также психосоматические причины заболевания, обусловленные внутренними конфликтами. Подобные расстройства под воздействием сторонних факторов вызывают возбуждение отдельных структур головного мозга, что провоцирует судороги. Аналогичным образом на организм пациента влияют ментальные причины. Мнительные люди «надумывают» себе проблемы, что приводит к аномальной реакции головного мозга на окружающую действительность. В результате такого воздействия возникает эпилептический припадок.
атеросклероз
менингит
Помимо врожденных и приобретенных форм заболевания выделяют эпилептиформный синдром. Он возникает на фоне сильного внешнего воздействия на организм, что ведет к очередному приступу судорог. Из-за схожести развития приведенных форм заболевания врачи-неврологи пока не смогли определить механизм развития патологии.
Факторы риска
Медики выделяют несколько факторов, способных увеличить риск развития заболевания. К ним относятся:
- Пол. По статистике мужчины страдают заболеванием намного чаще, чем женщины.
- Возраст. Эпилепсия может появиться у человека любого возраста. Тем не менее, заболевание чаще встречается у детей и пожилых людей, перешагнувших 65-летний рубеж.
- Наследственность. Люди, имеющие родственников, страдающих эпилепсией, имеют все шансы столкнуться с этим заболеванием.
- Инсульт, прочие сосудистые болезни. Данные недуги могут спровоцировать появление эпилепсии, поэтому важно не допускать их развития. Для этого важно ограничить употребление алкоголя, отказаться от курения, уделять должное внимание физической активности, придерживаться здорового питания.
- Воспаление мозга. Увеличить риск развития эпилепсии могут болезни спинного и головного мозга, например, менингит.
- Приступы в детском возрасте. Длительные приступы, перенесенные в детстве (в т.ч. лихорадка, вызванная высокой температурой), могут напомнить о себе спустя много лет.
- Травмы головы. Соблюдайте меры предосторожности: надевайте шлем при езде на велосипеде/мотоцикле, пристегивайтесь во время вождения.
Чтобы не «пропустить» начало заболевания, важно ознакомиться с основными симптомами недуга.