Что это такое
Головной мозг млекопитающих окутан тремя слоями. Твердым, паутинным и мягким. Средняя структура представляет собой соединительнотканную прослойку. Между вторым и третьим слоем находится субарахноидальное пространство, заполненное спинномозговой жидкостью. Кроме того, там находится система сосудистых каверн, питающих орган. Из-за инфекции появляется воспаление, которое приводит к помутнению и образованию плотных участков паутинного слоя.
Так появляются спайки между артериями и венами. В результате движение жидкости значительно замедляются. На затвердевших участках появляются кистозные образования. В итоге сильно повышается давление внутри мозговой полости.
Таким образом, арахноидит – заболевание, связанное с воспалением мозговых оболочек. Венозные синусы, служащие для накопления крови и отвода спинномозговой жидкости начинают уменьшаться в размерах, ликвор заполняет полость черепной коробки.
Возникает болезнь из-за многих причин: аллергическая реакция, аутоиммунный процесс, вирусная либо бактериальная инфекция, посттравматический эффект. Присуща молодым людям и детям.
Своевременное лечение обеспечит дальнейшее полноценное существование. Отсутствие терапии вызывает переход воспаления на кору головного мозга и как следствие энцефалит.
Формы и виды болезни
Клиническая диагностика выделяет несколько видов в зависимости от топографии. Существует несколько классификаций.
Согласно причине, заболевание делится на:
- Истинный (возникший из-за аутоиммунных заболеваний).
- Вторичный (появляется как сопутствующая патология).
По топографичекому признаку:
- Церебральный – повреждает головной мозг.
- Спинальный – поражается спинной мозг.
По месту очага воспаления внутри черепной коробки подразделяют на:
- Конвекситальный (выпуклые участки больших полушарий).
- Базилярный либо базальным (альтернативное название – оптико-хиазмальный).
- Района задней части головы.
Симптомы патологии
Признаки, по которым врач может заподозрить болезнь, представляют собой совокупность симптомов общемозгового расстройства. Однако есть и характерные для арахноидита симптомы:
- Головная боль в некоторых случаях сопровождающаяся тошнотой и даже рвотой. В основном она беспокоит пациента утром. Болезненность имеет локальный характер. После любого усилия (резкое движение, натуживание и т. д.) ее проявления усиливаются.
- Головокружение.
Читайте подробнее о причинах головокружений. Мы расскажем от чего может кружиться голова.
- Общая слабость организма.
- Нарушения сна.
- Нарушение памяти.
- Повышенная раздражительность.
Доктор Мясников Александр Леонидович в программе «О самом главном» расскажет о самых тревожных клинических причинах резкой и сильной головной боли:
Как правило, во время заболевания воспаляется вся поверхность паутинной оболочки. В случае ограниченного арахноидита нарушения происходят на отдельном участке. В зависимости от того, где находится очаг заболевания, возможны такие симптомы:
- Конвекситальный вид арахноидита проявляется раздражением головного мозга. При этом у больного могут отмечаться приступы, похожие на эпилептические.
- Если отек более развит в затылочной области, происходит нарушение слуха и зрения. Пациент отмечает выпадение поля зрения, а во время обследования глазного дна, врач может отметить неврит зрительного нерва.
- Больной остро реагирует на смену погоды. При этом у него возникает повышенная потливость или озноб. В некоторых случаях человек жалуется на постоянное чувство жажды. Иногда отмечается повышение массы тела.
- При поражении мозжечкового угла, возникает боль в затылочной части головы, головокружение и шум в ушах. Происходит нарушение равновесия.
На рисунке представлены самые крупные цистерны подпаутинного пространства. В зависимости от локализации воспаления у больного наблюдаются разные клинические проявления заболевания
- Кистозный арахноидит может иметь различные проявления, которые связаны с характером спаек. Если он не приводит к повышению ВЧД, то заболевание могут не определять в течение нескольких лет. За это время постепенно ухудшается равновесие и теряется синхронизация.
- При поражении передних долей головного мозга снижается память, нарушается психологическое состояние пациента, появляются судороги и различные отклонения психического характера.
- Очень сложно выявить слипчивый церебральный арахноидит, так как для него не характерна локализация проявлений, а симптомы схожи с признаками многих болезней.
- Если арахноидит затронул затылочные цистерны, то возникают признаки поражения лицевого нерва. У больного повышается температура тела.
Про основные причины паралича Белла (воспаление лицевого нерва) читайте в подробной статье.
Стоит отметить, что арахноидит головного мозга не развивается спонтанно. От момента перенесенного инфекционного заболевания до появления первых симптомов, может пройти не менее нескольких месяцев или даже 1 год. При травмах, заболевание может дать о себе знать только спустя 2 года после поражения мозга. Фазы обострения болезни всегда сменяются периодами ремиссии.
Начало патологии имеет подострый характер. Больной жалуется на раздражительность, головную боль или головокружение, постоянную слабость и усталость. Со временем, когда воспалительный процесс прогрессирует, у него возникают очаговые или общемозговые признаки недуга.
Врач-невролог Михаил Моисеевич Шперлинг рассказывает о симптомах повышенного внутричерепного давления:
При этом заболевании характерно образование спаек и срастание оболочек головного мозга, в результате обязательно нарушается отток ликвора. При скоплении спинномозговой жидкости в субарахноидальном пространстве или кистах, это приводит к расширению мозговых полостей. Таким образом, повышается внутричерепное давление, которое и считают одним из главных симптомов болезни.
Причины и факторы риска
Патология может возникать из-за действия различных факторов. Чаще всего проявляется на фоне аутоиммунных заболеваний, влияющих на клеточный состав паутинного слоя, сосудов.
Чаще всего появляется вследствие таких проблем со здоровьем: острые инфекционные патологии, ревматические заболевания, гнойный тонзиллит, гайморит, средний отит, менингит либо энцефалит.
К факторам риска относят:
- травмы черепной коробки;
- хронических избыток токсинов в организме;
- профессиональные заболевания;
- хронические патологии респираторного тракта;
- тяжелая работа в сложных условиях окружающей среды.
Таким образом, возможностей заразиться болезнью достаточно. Важно вовремя распознать и начать терапию.
Возможные последствия
Одним из последствий арахноидита могут быть спайки и кисты головного мозга. Это осложнение зачастую нуждается в консервативном лечении. Больному проводят операцию по удалению кисты или спайки.
Не смотря на всю серьёзность такого диагноза как арахноидит, в целом болезнь может разрешиться успешно. Самое главное – это своевременное реагирование на неврологическую симптоматику и другие ухудшения самочувствия.
При успешно проведённой терапии пациент ведёт вполне обычную жизнь. Но, если не оказать квалифицированную помощь, то произойдёт переход в хроническую форму болезни, что накладывает отпечаток на жизнедеятельность и приводит к инвалидизации.
Симптомы и признаки арахноидита
Болезни присущи очаговые и общемозговые симптомы. Разные по топографии виды отличаются симптоматикой. Так наиболее общие проявления у оптико-хиазмального течения.
Общемозговые
На развитие этих проявлений влияют увеличение давления внутри оболочек ГМ. Обычно имеются такие жалобы больных:
- Появление головной боли, после пробуждения. Проблемы с движением глаз, рвота.
- Иногда возникает головокружение.
- Тиннитус.
- Проблемы с действием чрезмерных факторов окружающей среды.
- Чувствительность к изменениям погоды.
Диагностика арахноидита головного мозга
В большинстве случаев явные признаки арахноидита головного мозга, которыми можно назвать головокружение, частое появление головной боли с регулярной тошнотой и рвотой не вызывают подозрений у пациента. На начальной стадии они появляются несколько раз в течение месяца и только тогда, когда болезнь переходит в хроническую форму, они возникают достаточно часто и длятся долго, поэтому заставляют человека обратиться за медицинской помощью.
Сложность состоит в том, что симптомы развивающегося арахноидита характерны для большого количества недугов, поэтому лечение часто является запоздалым. Чтобы поставить точный диагноз, врачу потребуется провести целый ряд обследований:
- Офтальмологическое обследование. Самым распространенным видом болезни является оптико-хиазмальный арахноидит. Примерно половина пациентов имеет признаки поражения задней черепной ямки.
- Магнитно-резонансная томография. Данный метод исследования дает возможность установить наличие воспаления в головном мозге в 99% случаев. Обследование выявляет наличие кист и воспалительный процесс в паутинной оболочке головного мозга. Также оно позволяет исключить другие патологии, имеющие такие же проявления (абсцесс, опухоль и т. д.).
Скопление ликвора в конвекситальном пространстве. Церебральный арахноидит на МРТ в режиме Т2
- Клинический анализ крови дает возможность определить воспалительный процесс в организме и наличие в нем инфекции. Также можно выявить иммунодефицитное состояние, то есть обнаружить главные причины развития недуга.
- Рентгенография дает возможность диагностировать внутричерепную гипертензию.
- Консультация отоларинголога показана людям с проявлениями тугоухости.
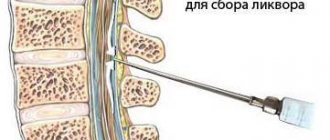
- Люмбальная пункция позволяет определить уровень внутричерепного давления. В случае развития арахноидита головного мозга, в спинномозговой жидкости можно выявить повышенное количество белка и нейромедиаторов.
Только после комплексного обследования и точной постановки диагноза, врач сможет назначить правильное лечение.
Лечение арахноидита
Воспаление мозговой оболочки лечится комплексно. Необходимо первоочередное установление причины заболевания для уточнения применения соответствующих средств. Кроме того, используют медикаменты, усиливающие иммунитет, обеспечивающие рассасывание жидкости.
Традиционное
Терапии арахноидита головного мозга ведется антибактериальными средствами: при гнойных тонзиллитах, синуситах либо отитах. При аллергиях – препаратами, снижающими чувствительность и убирающими последствия. Для уменьшения гипертензии используют рассасывающие препараты и диуретики. Медикаменты применяют против судорог, а также вещества, улучшающие метаболизм.
Народное
Народными методами терапии арахноидит головного мозга вылечить невозможно. Настойки и отвары могут применяться как дополнительное средство при консервативном лечении. Однако выздороветь используя только народные методы практически неосуществимо.
Профилактика
В целях предотвращения нужно вовремя обрабатывать очаги инфекционных процессов организма (кариесы, синуситы), долечивать острые воспалительные заболевания, контролировать состояние структур ГМ после травм.
Методы лечения
После установки диагноза больного госпитализируют в нейрохирургическое отделение и проводят курс лечения. Первоочерёдно необходимо устранить очаг основной инфекции, если недуг развился как осложнение. С этой целью назначают антибиотики и антигистаминные препараты.
Так как заболевание приводит к нарушению оттока ликвора из головного мозга, то следует устранить это осложнение. Для этого больному дают мочегонные средства, а также сосудистые и рассасывающие средства, чтобы снизить количество спинномозговой жидкости: фуросемид, пирацетам. При некоторых формах серьёзным симптомам являются судороги, поэтому больному назначают противосудорожные медикаменты: конвулекс, фенобарбитал.
Прогноз при арахноидите
К сожалению, достаточно редко осложнения проходят для организма бесследно. Вовремя определенный арахноидит практически не несет угрозы жизни, только гидроцефалия включена в печальную статистику.
Трудоспособность после излечения от арахноидита может быть восстановлена в полном объеме. Если же это невозможно, то присваивается инвалидность 3 группы.
Редкое последствие заболевания – появление эпилепсии после тяжело протекающего церебрального арахноидита. Единственное, чем можно этому противостоять – всю жизнь проходить курс лечения противосудорожными лекарствами. В этом случае назначается инвалидность 2 группы.
Наихудший прогноз у тех, у кого из-за болезни снизился слух или зрение, пострадал лицевой нерв. Восстановление их практически невозможно, поэтому таким пациентам присваивают 1 группу инвалидности.
Методы диагностики заболевания
Для постановки верного диагноза необходимо проведение следующих мероприятий:
- тщательный расспрос больного с выявлением факта предшествующих инфекционных заболеваний, травм, проведения операций с использованием спинальной анестезии;
- неврологический осмотр для выявления нарушений чувствительности, двигательной функции, расстройства зрения, слуха, вестибулярного аппарата;
- рентгенологическое исследование костей черепа проводится для выявления изменений, характерных для черепно-мозговой травмы, а также расширения ликворных полостей мозга (желудочков);
- ультразвуковое исследование мозга позволяет установить факт повышенного внутричерепного давления;
Повышенное внутричерепное давление — симптом арахноидита - компьютерная (магнитно-резонансная) томография проводится для оценки степени кистозного поражения паутинной оболочки, вещества мозга, определения размеров полостей (желудочков), а также с целью исключить опухоль;
Комьютерная томография -важнейший метод диагностики арахноидита. Стрелками указано патологическое образование мозга (киста) - электроэнцефалография (ЭЭГ) – регистрация и расшифровка электрических сигналов мозга, проводится для выявления признаков эпилепсии;
- осмотр врача окулиста необходим для оценки остроты зрения, зрительных полей, картины глазного дна;
- осмотр ЛОР-врача проводится для определения остроты слуха, функции вестибулярного аппарата, исключения инфекционного процесса в наружном, среднем, внутреннем ухе, придаточных полостях носа;
- осмотр психиатра необходим для выявления нарушения мыслительных процессов, симптомов изменения личности;
Дифференциальная диагностика проводится со следующими заболеваниями:
- опухоль центральной нервной системы;
- рассеянный склероз;
- неврит зрительного нерва;
- нейросаркоидоз;
- идиопатическая эпилепсия;
- невроз и неврастения;
Патогенез заболевания
Арахноидальная мозговая оболочка образована из соединительной ткани. Она как тонкая паутина плотно прилегает к мягкой оболочке мозга, поэтому их часто рассматривают как одно целое. Между этими оболочками имеется субарахноидальное пространство, заполненное цереброспинальной жидкостью и кровеносными сосудами, которые питают всю структуру.
Поэтому воспаление не бывает локальным. Инфекция в паутинную оболочку может попасть из твердой или мягкой оболочки. При инфицировании происходит утолщение и помутнение паутинной оболочки. Между ней и кровеносными сосудами возникают спайки, что мешает нормальной циркуляции спинномозговой жидкости. Со временем здесь образуются кисты. Такой патологический процесс ведет к повышению внутричерепного давления и образованию гидроцефалии.
Аутоиммунный вариант возникновения арахноидита предполагает возможность выработки антител, которые оказывают угнетающее действие на паутинную оболочку. Такое воспаление может протекать локально, только в этой оболочке мозга. Его называют истинным арахноидитом.
Клиническая картина
Больной страдает частыми головными болями, которые сопровождаются:
- болезненными ощущениями в конечностях;
- эпилептическими припадками;
- нарушением зрения;
- головокружением;
- тиннитусом (шумом в ушах)
Походка больного неустойчивая, «пошатывающаяся». Сон нарушается – развивается бессонница. Работоспособность падает.
Появляются ликвородинамические кризы. Эти состояния характеризуются повышением артериального давления. Пациенты жалуются на усилившиеся головные боли. Аппетит отсутствует, а в 15-20% случаев после еды открывается рвота. Головные боли усиливаются при кашле, смехе, чихании.
При среднетяжелом протекании арахноидита ликвородинамические кризы появляются 1-2 раза в месяц. Когда заболевание прогрессирует, кризы наблюдаются 1-3 раза в неделю.
В 80% случаев арахноидит развивается постепенно. Больной жалуется на признаки, характерные для неврастении, или астении.
Характерны следующие неспецифические симптомы арахноидита
- частые смены настроения;
- утомляемость;
- сонливость;
- вялость;
- снижение концентрации внимания.
В 30-40% случаев появляются судорожные припадки, трансформирующиеся в эпилептический статус (характеризуется тем, что судороги часто повторяются в течение 3-7 дней).
Лечение
Церебральный арахноидит лечится длительно. Терапевтическая схема подразумевает проведение повторных лечебных курсов с кратностью один раз в четыре-пять месяцев.
Самые лучшие результаты дает терапия, начатая в стадии острого воспаления. Данный клинический вариант заболевания может быть излечен до формирования необратимых патологических изменений. Это значит, что велика вероятность полного излечения без отдаленных последствий.
Терапия при данном заболевании проводится по следующим основным направлениям:
- антибактериальная терапия, преследующая цель устранить первичный инфекционный очаг;
- противовоспалительная терапия;
- рассасывающие средства;
- гипосенсибилизирующие воздействия;
- дегидратационная терапия актуальна в связи с внутричерепной гипертензией, применяется во избежание осложнений, которые могут быть вызваны повышением внутричерепного давления;
- противосудорожная терапия проводится при возникновении судорожного синдрома;
- симптоматическая терапия проводится по мере необходимости.
Оперативное лечение церебрального арахноидита имеет следующие показания:
- недостаточная эффективность или неэффективность консервативной терапии;
- прогрессирование внутричерепной гипертензии, несмотря на медикаментозное лечение;
- нарастание выраженности очаговых симптомов;
- оптико-хиазмальная форма арахноидита с прогрессирующим ухудшением зрения.
Такая ситуация нередко возникает, например, при кистозно-слипчивом арахноидите, когда имеет место выраженное затруднение циркуляции спинномозговой жидкости.
Применение медикаментов не всегда способствует устранению такого заболевания, как церебральный арахноидит. Лечение в некоторых случаях назначается хирургическое. Показаниями к оперативному вмешательству выступают:
- отсутствие улучшения после проведенной лекарственной терапии;
- нарастание внутричерепной гипертонии;
- нарастание очаговой симптоматики;
- наличие оптико-хиазмального арахноидита, которому свойственно неуклонное ухудшение зрения.
Например, нейрохирургическая операция может быть проведена при развитии слипчивого процесса с формированием спаек или кистозного процесса при таком заболевании, как церебральный арахноидит головного мозга. Лечение подобного рода позволит избавиться от препятствий, нарушающих нормальную циркуляцию цереброспинальной жидкости.
Терапия арахноидита обычно проводится в стационаре. Она зависит от этиологии и степени активности заболевания. Медикаментозное лечение проводится длительно, курсами, с учетом этиологического фактора и включает:
- Антибактериальные или противовирусные препараты;
- Антигистаминные средства (пипольфен, димедрол, супрастин, кларитин и др.);
- Противосудорожную терапию (карбамазепин, финлепсин);
- Противовоспалительные лекарства, – глюкокортикоиды (особенно, при аллергическом и аутоиммунном характере воспаления);
- Рассасывающее лечение, направленное против спаечного процесса в межоболочечном пространстве (лидаза, румалон, пирогенал);
- Мочегонные средства при гипертензионном синдроме (маннит, диакарб, фуросемид);
- Нейропротекторное лечение (милдронат, церебролизин, ноотропил, витамины группы В).
Поскольку заболевание протекает длительно, сопровождается проявлениями астенизации и эмоциональными расстройствами, ряду больных необходимо назначение антидепрессантов, успокоительных средств, транквилизаторов.
Во всех случаях арахноидита проводится поиск и лечение других очагов бактериальной или вирусной инфекции, поскольку они могут быть источником повторного воспаления оболочек мозга. Помимо антибиотиков, противовирусных средств показаны общеукрепляющие мероприятия, прием поливитаминных комплексов, полноценное питание и адекватный питьевой режим.
Диагностика заболевания начинается с обследования. Врач задает вопросы, а пациент отвечает на них: как часто возникает головная боль и какую локализацию имеет, случаются ли приступы тошно и рвоты, и как часто это происходит, наблюдаются ли эпилептические приступы, насколько снижено зрение. Подобное анкетирование позволяет установить локализацию заболевания и степень развития недуга.
Диагностика арахноидита:
- Исследование остроты зрения, проверка глазного дна. Установление, насколько сужены поля зрения. Какой глаз видит лучше, какова динамика ухудшения состояния зрения.
- Краниография – рентген головного мозга без контраста. Диагностика позволяет увидеть воспалительный выпот при его наличии – он проявляется неплотным участком в черепной коробке, в котором скапливается ликвор.
- Магнитно-резонансная томография. Наиболее яркое исследование, которое позволит увидеть степень отека паутинной оболочки, а также установить места возникновения кист и спаек. Это крайне важно для дальнейшего лечения и возможного хирургического вмешательства.
- Электроэнцефалограмма головного мозга позволяет установить степень развития и тяжесть эпилептической составляющей.
- Ангиография, сцинтиграфия, рентген с контрастом, пункция ликвора.
Все виды исследования нацелены на определение точного места локализации арахноидита. Важно установить, как протекает болезнь, какова динамика развития, возможно ли медикаментозное лечение, каковы прогнозы для пациента. Только руководствуясь результатами исследования, врач в состоянии поставить точный диагноз.
Лечение проводится только в условиях стационара
Основные методы лечения:
- Медикаментозная терапия антибиотиками: ампициллиновый ряд, Оксациллин, Амоксиклав. Антибиотики прописываются на курс лечения, который повторяют неоднократно. Также назначают препараты для снижения внутричерепного давления и мочегонные средства, препараты, ориентированные на снижение отека паутинной оболочки.
- Лекарственные препараты вводят непосредственно в сонную артерию – интракаротидная инфузия.
- Хирургическое вмешательство показано при арахноидите заднечерепной ямки или при сильной динамике снижения зрения. Также оперируют, если болезнь задела выпуклую поверхность головного мозга или при локальных проявления спинного арахноидита.
- При возникновении сбивчивого арахноидита, когда появляются спайки и кистозно-адгезивные образования лечить рекомендуют нейрохирургическим вмешательством в полость головного мозга. Проводят пневмоэнцефалографию, когда в полость подпаутинной оболочки вводят сжатый воздух для разрыва спаек, восстанавливая циркуляцию цереброспинальной жидкости.
- Радоновые ванны, грязи, физиотерапия, массажи, фитотерапия.
Если болезнь находится в начальной стадии, то ее подвергают медикаментозному лечению. При возникновении серьезной угрозы потери зрения или других серьезных осложнений применяют метод оперативного хирургического вмешательства. Народная медицина лечения арахноидита сводится к максимальному снижению отека, устранению воспаления, стимулированию иммунной системы.
Лечение арахноидита народными средствами:
- Чайную ложку высушенного и измельченного корня девясила заливают 0,5 литрами горячей воды и настаивают 20 минут. Отвар принимают по 50 г за прием 3–4 раза в день до принятия пищи.
- Столовая ложка высушенных цветков арники заливается кипятком и настаивается до полутора часов. Настой принимают по столовой ложке 3 раза в день. Помогает снять отечность головного мозга.
- Мать-и-мачеха универсальное противовоспалительное растение. Высушенные листья измельчают. На 3–5 столовых ложек сухого растения приходится до 1 литра кипятка. Настаивают в теплом месте 30 минут. Настой принимают по четверти стакана натощак 4 раза в день.
- Эфирные ароматические масла хорошо сказываются на нервной системе. С ними делают точечный массаж головы для снижения болевых ощущений. Лаванда, ладан, тимьян, шалфей, бергамот, сандал.
Эфирные масла и фитотерапию рекомендуют применять постоянно одновременно с основным лечением. Вреда от этого не будет. А пациент будет чувствовать себя более спокойно и уверенно.
Принципы терапии воспаления паутинной оболочки головного мозга зависят от его разновидности. Больного помещают в стационар во избежание непредвиденных осложнений. Медикаментозное воздействие направлено на ликвидацию симптомов, уменьшение внутричерепного давления, ликвидацию последствий, вызванных травмами головного мозга.
В большинстве случаев врач назначает лечение, прогноз которого обещает скорое выздоровление. Своевременное вмешательство специалистов делает арахноидит не таким уж страшным заболеванием.
- Для борьбы с воспалением применяются группа глюкокортикостероидных и рассасывающих препаратов, таких как Преднизолон и Пирогенал.
- Слипчивый и кистозно-слипчивый арахноидиты влекут за собой эпилептические припадки, поэтому рекомендуется также использовать Карбамазепин.
- С аллергическими реакциями борются с помощью Клемастина или Хифенадина.
Если в субарахноидальном слое наблюдаются гнойные очаги инфекции, специалисты проводят ряд оздоровительных мероприятий. Хирургическое вмешательство допустимо в случае экстренной необходимости.
Важно! Использование методов народной медицины при воспалении арахноидального слоя строго запрещено, поскольку может лишь усугубить положение.
От тяжести клинического течения и локализации патологического процесса зависит способ лечения, медикаментозным или хирургическим методом. Хирургическая операция проводится в следующих случаях:
- Оптико-хиазмальном типе арахноидита.
- Арахноидите задней черепной ямки.
- При гидроцефалии проводится шунтирование для создания путей оттока ликвора.
При помощи операции можно добиться восстановления прохождения ликворных путей, можно удалять кисты и разъединять спайки. При значительном снижении остроты зрения вживляют электроды для стимуляции зрительных нервов.
Медикаментозная терапия:
- Антибактериальная терапия, направленная против конкретной инфекции. Назначаются антибиотики группы пенициллинов, цефалоспоринов и др. Вводят их внутримышечно, внутривенно, а также в задние шейные лимфоузлы (эндолимфатический способ введения). Антибиотиками санируются хронические очаги инфекции.
- Противовоспалительная терапия. Она заключается в назначении кортикостероидов: преднизолона, дексаметазона и т.д. Они эффективны при инфекционной и аллергической природе поражения головного мозга.
- Дегидратационная терапия проводится для снижения уровня внутричерепного давления. Назначаются диуретики: Диакарб, Маннит, Фуросемид и др.
- Противоэпилептические препараты назначаются при судорожных синдромах: Финлепсин, Карбамазепин и пр.
- Нейропротекторы и препараты для улучшения метаболических процессов: Актовегин, Пирацетам, Милдронат, препараты Йода, Лидаза и т.д.
- Психитропные лекарственные препараты: антидепрессанты, транквилизаторы.
- Сосудорасширяющие лекарственные препараты назначаются для улучшения мозгового кровообращения: Кавинтон, Винпоцетин, Церебролизин и пр.
- Антигистаминная терапия: Диазолин, Тавегил и др.
- Люмбальная пункция проводится с целью уменьшения внутричерепного давления.
- Витаминотерапия назначается для повышения внутренних сил организма.
- Допускается антиоксидантная терапия.
Причины болезни
Арахноидальные воспаления связаны преимущественно со следующими первичными повреждениями:
- инфекциями острого или хронического типа (гайморит, пневмония, менингит, ангина и т. д.);
- постоянными отравлениями (алкоголем, свинцом, химикатами и т. д.);
- посттравматическими нарушениями (то есть последствия черепно-мозговых травм и ушибов позвоночного столба);
- патологиями функционирования эндокринной системы.
Однако не всегда может быть выяснена точная причина этого заболевания.
Диагностика
Диагноз «арахноидит» ставится только с опорой на:
- анамнестические данные;
- сведения о психическом и неврологическом состоянии больного;
- результаты различных методов обследования: ЭЭГ; МРТ и компьютерной томографии головного мозга; люмбальной пункции; офтальмологического; отоларингологического и т. д.
Лишь после рассмотрения и оценки всех указанных данных может быть поставлен точный диагноз.
Виды арахноидита
По этиологии:
- истинный;
- травматический;
- постгриппозный;
- токсический;
- ревматический;
- тонзилогенный.
По течению заболевания:
- острый;
- подострый;
- хронический.
По расположению патологического процесса:
- конвекситальный арахноидит (с поражением лобной, теменной, височной или центральной извилин);
- базальный арахноидит (основания головного мозга);
- арахноидит мосто-мозжечкового угла;
- арахноидит задней черепной ямки.
Ниже рассмотрим подробнее эти виды арахноидита, так как локализация кист и спаек существенно влияет на клинические проявления болезни.