Клиника неврологии с хорошей репутацией – это «Мосмед»
Заболевания нервной системы имеют сложную природу, отчего их непросто распознать. Симптоматика может наводить непрофессионала на ложный след, указывая на другие диагнозы. С жалобами на функциональные симптомы врач сталкивается на приеме в 70% случаев. Чаще всего люди жалуются на хронические боли в суставах и мышцах, на плохой сон и усталость, потерю аппетита или, наоборот, неуемный голод, неудовлетворенность в интимной жизни, различные неврозы, связанные со стрессом, – поиском причин всех этих состояний занимается клиника восстановительной неврологии. Вегетативные расстройства, проявляющиеся в виде хронической усталости, головокружении, обмороков, одышки, внезапных вспышек страха, становятся распространенными. Причина тому – различные жизненные трудности, с которыми сталкивается человек, бешеный ритм, чрезмерные нагрузки. Ослабленный, истощенный организм подвержен расстройствам нервной системы.
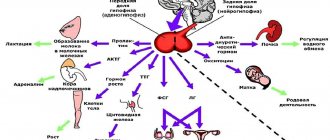
Клиника восстановительной неврологии «Мосмед» – одна из лучших клиник неврологии в Москве
Специалисты нашей клиники работают с проблемами разной сложности, нередко привлекая к их решению других врачей. Диагносты, психиатры, медицинские психологи и психотерапевты часто вносят свой весомы вклад в избавление пациента от ухудшающих его жизнь патологий. Организацией консультаций с различными специалистами занимается клиника восстановительной неврологии. Москва собрала передовых экспертов в разных областях медицины. Многие из них стали золотым составом подразделений клиники «Мосмед» – это врачи, известные не только в столице, но и за ее пределами. Значимую роль в борьбе с патологическими состояниями нервной системы играют немедикаментозные способы лечения, которые широко практикуются в стенах клиники Мосмед. Пациенты клиники восстановительной неврологии (Москва, Габричевского, 5, корп. 3) могут пройти курс лечения в стационаре с последующим продолжением амбулаторного наблюдения. Для иногородних пациентов, а также для тех, кто нуждается в срочных консультациях, предусмотрены дистанционные скайп-сеансы. Не откладывайте заботу о своем здоровье! Запишитесь на прием!
Прием врача невролога первичный: 1850 Р.
Записаться Он-лайн Cкидка 5% при записи с сайта
COVID-19 и неврология
Коронавирусы известны своей способностью поражать нервную систему и вызывать различные неврологические расстройства, которые были описаны при MERS-CoV и SARS-CoV-1. С увеличением количества пациентов, заболевших (и переболевших) новой коронавирусной инфекцией SARS-CoV-2, улучшается и наше понимание спектра ее неврологических проявлений. Мы уже писали об этом и теперь представляем вашему вниманию обновленный и более подробный обзор неврологических проблем, возникших вследствие COVID-19, с описанием их патофизиологии и возможного лечения. Обзор был опубликован на днях в журнале JAMA Neurology.
Распространение в мозге «входных ворот» для нового коронавируса SARS-CoV-2 – рецепторов ангиотензин-превращающего фермента 2 (ACE2). Credit: Adeel S. Zubair et al. / JAMA Neurology 2020
Как сообщается в различных клинических случаях, пути проникновения вируса SARS-CoV-2 в нервную систему и тканевые мишени могут сильно отличаться друг от друга. Вирус способен вторгаться в нервную систему по механизму транссинаптического переноса (похожего на транспорт нейромедиатора). Он способен инфицировать эндотелий (внутреннюю выстилку) сосудов или мигрировать внутри лейкоцитов сквозь гематоэнцефалический барьер.
Потому и клинические проявления со стороны нервной системы несколько разнятся. К самым часто описываемым среди них относятся головные боли и потеря обоняния, но возникают и инсульты, нарушения сознания, судороги и лейкоэнцефалопатия (поражение белого вещества мозга).
Хитрые по природе
Коронавирусы (CoV) – это крупные РНК-вирусы, покрытые оболочкой и имеющие три разновидности: альфа-коронавирусы, бета-коронавирусы и гамма-коронавирусы. Они способны поражать людей, многочисленные виды животных и, как правило, вызывают заболевания верхних или нижних дыхательных путей и желудочно-кишечного тракта. Тем не менее у некоторых из них есть и особая «любовь» к нервным тканям (тропность), поскольку там также содержатся те рецепторы, при помощи которых вирус может проникать в нейроны.
Среди всех хорошо изученных коронавирусов, которые способны инфицировать людей, включая человеческий коронавирус (HCoV), тропны к нервной ткани три вида: HCoV-229E, HCoV-OC43 и SARS-CoV-1.
Нейроинвазивный потенциал HCoV-OC43 удалось изучить особенно хорошо. Он прекрасно чувствует себя в культурах нервных клеток in vitro, причем, чувствительны к нему не только нейроны, но и глия (олигодендроциты, астроциты, микроглия). В мышиных моделях HCoV-OC43 может через обонятельные нейроны (интраназально) проникать в центральную нервную систему (ЦНС) интраназально и быстро по ней распространяться. И повреждение нейронов вызвано именно прямым, вирус-опосредованным, а не иммуно-опосредованным повреждением.
С клинической точки зрения это превращается в энцефалит и преходящий вялый паралич, рассеянный склероз (РС), вирусная природа которого доказывается с помощью присутствия вирусной РНК в тканях головного мозга при вскрытии. Хотя механизм потенциальной демиелинизации при HCoV-OC43 неизвестен, он может быть связан с адаптивным иммунным ответом против вирусных антигенов, которые перекрестно реагируют с антигенами миелина.
Во время пандемии атипичной пневмонии 2002-2003 гг., вызванной вирусом SARS-CoV-1, у некоторых пациентов также регистрировались неврологические осложнения. Группа исследователей из Тайваня сообщала о 3 случаях аксонального варианта синдрома Гийена-Барре и 5 случаях ишемического инсульта. Также был описан клинический случай эпиприпадка у пациента с положительным результатом полимеразной цепной реакции цереброспинальной жидкости на SARS-CoV-1. Кроме того, вирус обнаруживался в тканях головного мозга людей с SARS при вскрытии с, особенно в цитоплазме нейронов коры и гипоталамуса. В мышиных моделях SARS-CoV-1 попадал в ЦНС также через обонятельную луковицу и быстро распространялся транссинаптическим способом. Инфекция вызывала значительное повреждение нейронов и смерть без значительной воспалительной инфильтрации.
Ближневосточный респираторный синдром (MERS-CoV) впервые проявился в 2012 году, и с того момента удалось зарегистрировать около 2494 случаев с уровнем смертности в 34,4%. В отличие от SARS-CoV-1 и SARS-CoV-2, MERS-CoV для того, чтобы проникнуть в клетку, связывается с рецептором дипептидилпептидазы 4. Этот рецептор в больших количествах присутствует в эпителиальных тканях, эндотелии сосудов и головном мозге. Соответственно, из неврологических симптомов у пациентов присутствовали головная боль, нарушения сознания и судороги, а также в тяжелых случаях – острый диссеминирующий энцефаломиелит, энцефалит и обширные ишемические инсульты. Тем не менее, сам вирус в ЦНС человека обнаружить не удавалось.
«Доктор Зло»
Вирус SARS-CoV-2 очень похож по своей структуре на SARS-CoV-1. Оба вируса имеютшипиковые белки на поверхности для связывания с рецептором ангиотензин-превращающего фермента 2 (ACE2) хозяйских клеток млекопитающих, а затем используют фермент (трансмембранную протеазу TMPRSS2) для проникновения внутрь. Присутствие рецептора ACE2 в тканях определяет тропность вируса. У людей рецептор экспрессируется в эпителии дыхательных путей, клетках почек, тонкой кишке, ткани легких и эндотелии сосудов по всему организму, в том числе в ЦНС (хотя пока о «местах» мозга с наибольшим количеством ACE2 не до конца понятно).
ACE2 экспрессируется как в нейронах, так и в астроцитах и олигодендроцитах. Он сконцентрирован в черной субстанции, желудочках, средней височной извилине, задней поясной извилине и обонятельной луковице. На культуре нейронов показали, что ACE2 экспрессируется как на поверхности клеточной мембраны, так и в цитоплазме. Такой расклад вызывает опасения, что SARS-CoV-2, подобно SARS-CoV-1, обладает немалыми возможностями для инфицирования нейронов и глиальных клеток по всей ЦНС.
Тем не менее пока неясно, можно ли назвать SARS-CoV-2 нейротропным для людей. Потенциально проникнуть в нервную систему вирус может несколькими путями: с помощью транссинаптического переноса от больных к здоровым нейронам, через обонятельный нерв, через инфицирование эндотелия сосудов или с помощью миграции зараженных лейкоцитов сквозь гематоэнцефалический барьер.
Схемы транссинаптического и обонятельного путей распространения. Credit: Adeel S. Zubair et al. / JAMA Neurology 2020
Распространение вируса сквозь гематоэнцефалический барьер (по принципу троянского коня). Credit: Adeel S. Zubair et al. / JAMA Neurology 2020
Информации о неврологических проявлениях у пациентов с COVID-19 не очень много. В исследовании, проведенном в Ухане, говорилось о симптомах со стороны нервной системы у 214 пациентов, госпитализированных с подтвержденным COVID-19. Во французском систематическом исследовании отмечались неврологические симптомы у 49 из 58 пациентов, который включали спутанность сознания, энцефалопатию и признаки поражения двигательного кортикоспинального тракта при обследовании. Кроме того, у них выявлялось нарушение кровоснабжения мозга.
Наиболее распространенными неврологическими симптомами при COVID-19, судя по частоте упоминаний, оказались головная боль, а также потеря вкуса и обоняния. Другие описания включали инсульт, потерю сознания, кому, эпилептические приступы и энцефалопатию.
Возможно, SARS-CoV-2, как и его ближайшие «сородичи», может проникать в ЦНС, и потенциальный энцефалит (воспаление мозга) становится в этом случае большой проблемой. Тем не менее в настоящее время нет прямых доказательств вторичного энцефалита по отношению к SARS-CoV-2. Случай менингоэнцефалита у пациента с подозрением на COVID-19 последний раз был зарегистрирован в Японии. На МРТ у пациента с головной болью, лихорадкой и судорогами выявились диффузное повышение сигнала, что говорило об отеке, в правой височной доле, атрофия гиппокампа и вентрикулит, а в цереброспинальной жидкости обнаружили РНК SARS-CoV-2.
Из тяжелых поражений авторы часто сообщают об острых сосудистых событиях. Пациенты, у которых развивалось нарушение цереброваскулярного кровотока, были значительно старше и более склонны к осложнениям после COVID-19 из-за коморбидности (сочетании разных заболеваний). Однако исследование, проведенное в Нью-Йорке, показало, что у молодых пациентов (моложе 50 лет) также развивались инсульты в бассейнах магистральных сосудов при диагнозе COVID-19. То есть, видимо, уязвимость не зависит от возраста.
Патофизиология повышенного риска развития острой цереброваскулярной патологии, вероятно, многофакторная. Если обобщить результаты лабораторных анализов у пациентов, то можно отметить значительное повышение лейкоцитов, уровней С-реактивного белка, D-димера, ферритина и лактатдегидрогеназы. Тяжелые случаи характеризовались повышенными уровнями маркеров воспаления и гиперкоагуляцией (повышением свертываемости крови).
Инфицирование сосудистых эндотелиальных клеток и последующее повреждение сосудов также может увеличивать риск развития ишемических и геморрагических инфарктов. К слову, многие инфекции это умеют, часто «действуя» через системное воспаление, тромбоз или васкулит. На вскрытии людей, умерших от SARS-CoV-1, часто находили системный васкулит (воспаление всех сосудов) и васкулит венул в мозге.
Возможное лечение неврологических расстройств
В настоящее время существует множество различных препаратов, которыми пытаются лечить пациентов с COVID-19. Оставим за скобками их недоказанную эффективность и расскажем об их действии относительно нервной системы.
Хлорохин и гидроксихлорохин
Хлорохин и гидроксихлорохин, первоначально разработанные как противомалярийные препараты, предотвращают окисление эндосом, что может останавливать проникновение вируса в ЦНС через ACE2. Но Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) в настоящее время рекомендует проявлять осторожность при использовании этих препаратов из-за их потенциальной кардиотоксичности. Неврологические же побочные эффекты включают раздражительность, психоз и периферическую нейропатию.
Тоцилизумаб
Тоцилизумаб представляет собой моноклональное антитело к рецептору IL-6, которое ограничивает высвобождение цитокинов у пациентов с тяжелыми воспалительными заболеваниями. Имеются ограниченные ретроспективные данные, свидетельствующие о возможной пользе этого препарата при COVID-19, поскольку он ограниченно может проникать в ЦНС из-за гематоэнцефалического барьера. Неврологические побочные эффекты могут проявляться в виде головной боли и головокружений, редки сообщения о мультифокальной церебральной тромботической микроангиопатии.
Ремдесивир
Ремдесивир – это ингибитор вирусной РНК-зависимой РНК-полимеразы. Данные in vitro показали, что он довольно мощно блокирует SAR-CoV-2. При ранних клинических наблюдениях также выявилась некоторая польза. О потенциальных неврологических побочных эффектах говорится мало, а клинические испытания на данный момент продолжаются.
Текст: Анна Хоружая
Neuropathogenesis and Neurologic Manifestations of the Coronaviruses in the Age of Coronavirus Disease 2020 by Adeel S. Zubair et al. in JAMA Neurology. Published online May 2020.
doi:10.1001/jamaneurol.2020.2065