Техника проведения
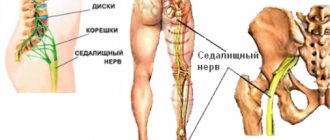
Итак, как же осуществляется поясничный прокол, или, по-другому, люмбальная пункция? Техника проведения заключается в следующем: пациент лежит на боку или сидит, сильно наклонившись вперед. Участок спины дезинфицируют и местно обезболивают, после чего в пространство между 3-м и 4-м или между 2-м и 3-м поясничными позвонками вводится длинная игла для сбора небольшого количества цереброспинальной жидкости (примерно 5-10 мл).
Вся процедура занимает не более 15 минут. Далее собранный материал исследуется на содержание в нем глюкозы, белков, других клеток и веществ. Возможно проведение посева с целью выявления инфекции.
После люмбальной пункции некоторое время следует оставаться в лежачем положении. Пациенту предлагается пить много жидкости. Спустя час можно вставать и заниматься своими делами. Однако в ближайшие 2-3 дня рекомендуется больше отдыхать, не перегружать организм.
Люмбальная пункция: техника выполнения
Люмбальная пункция выполняется в сидячем или лежачем положении больного. Лежачее положение применяют главным образом при тяжелом состоянии больного с повышенным ликворным давлением в резервуарах мозговой жидкости и при операциях, а также у детей. Для правильного выполнения пункции необходимо, чтобы больной занял такое положение, при котором можно достигнуть максимального отдаления остистых отростков.
Люмбальная пункция (фото) в сидячем положении
В сидячем положении больного голова сильно наклонена вперед, а в лежачем — он лежит на боку, подбородок прижат к груди, ноги согнуты в коленях и тазобедренных суставах и максимально прижаты к животу. Проводится мысленно линия Quincke, которая соединяет гребни обеих подвздошных костей. Она проходит между III и IV поясничными позвонками, то есть в том месте, где чаще всего производят прокол. Люмбальную пункцию можно произвести между L3—L4; L4—L5; L5—S1 и при особой тщательности между L2—L3. Место прокола дезинфицируют этиловым спиртом.
Стоит отметить, что спиртовые растворы йода могут вызывать асептическое воспаление оболочек мозга, в связи с чем на данный момент в практической медицине не применяются.
Очень редко применяется анестезия.
При прокалывании твердой оболочки мозга возникает особое ощущение «проваливания», после чего начинается истечение ликвора по каплям. Игла продвигается на глубину 5—7 см у взрослых больных, на 2—5 см у детей младшего возраста и на 1—2 см у грудных детей. Люмбальная пункция продолжается 1—5 мин.
При подозрении на повреждение определенного места спинного мозга или грыжу диска производится прокол над и под предполагаемым «очагом» (поэтажная пункция).
Игла для люмбальной пункции
Многоразовые иглы для люмбальной пункции
Прокалывание производится в строго сагиттальном направлении, при помощи специальной полой иглы (рисунок выше). Длина иглы 10—12 см, а толщина 0,5—1 мм. Верх иглы срезан под углом 45. Есть иглы размером 20—22 и очень редко 25—26 мм. На данный момент рынок медицинского оборудования предлагает самые разнообразные иглы для люмбальной пункции, которые минимизируют осложнения манипцляции.
Цель процедуры
Проведение люмбальной пункции может преследовать две цели: лечебную или диагностическую.
В лечебных целях процедуру выполняют для выведения наружу ликвора и нормализации его циркуляции; для контроля состояний, связанных с гидроцефалией; для санации ликвора при менингите. Кроме того, при помощи люмбальной пункции возможно введение лекарственных препаратов, например, антисептиков, антибиотиков и других.
В целях диагностики прокол делают для исследования спинномозговой жидкости. После сбора ликвора проводят его анализ, то есть определяют цвет, прозрачность, состав, изучают биохимические свойства, осуществляют микробиологические тесты и посев. Во время самой процедуры измеряют ликворное давление, проходимость спинного мозга, делают компрессионные тесты.
Помимо вышеперечисленного, люмбальная пункция позволяет вводить в оболочку спинного мозга обезболивающие средства при эпидуральной анестезии, а также рентгеноконтрастные вещества при некоторых особых рентгенологических исследованиях для определения межпозвоночной грыжи.
1.86. Стандарт
Цель
:диагностическая (для исследованияцереброспинальной жидкости) и лечебная(для введения антибиотиков и др).
Показания
:менингиты.
Приготовьте
:стерильные: шприцы с иглами (5 мл, 10 мл,20 мл), пункционную иглу с мандреном,пинцеты, салфетки и ватные шарики, лоток,питательную среду, пробирки, перчатки;манометрическую трубку, 70 % спирт, 5 %спиртовой раствор йода, 0,5 % растворновокаина, лейкопластырь, КБУ.
Алгоритм действия:
- Проинформируйте пациента о предстоящей процедуре и получите согласие.
- Пункцию проводит врач в условиях строгого соблюдения правил асептики.
- Проведите пациента в процедурный кабинет.
- Уложите пациента на правой бок ближе к краю кушетки без подушки, наклоните голову вперед к груди, согните ноги максимально в коленях и подтяните к животу (спина должна выгибаться дугой).
- Просуньте левую руку под бок пациента, правой рукой удерживайте ноги пациента для фиксации приданного спине положения. Во время пункции другой помощник фиксирует голову пациента.
- Прокол делают между III и IV поясничными позвонками.
- Проведите деконтаминацию рук на гигиеническом уровне, обработайте их кожным антисептиком, наденьте перчатки.
- Обработайте кожу на месте прокола 5 % раствором йода, затем 70 % раствором спирта.
- Наберите в шприц 0,5 % раствор новокаина и подайте врачу для проведения инфильтрационной анестезии мягких тканей, а затем пункционную иглу с мандреном на лотке.
- Соберите спинномозговую жидкость в количестве 10 мл в пробирку, напишите направление и отправьте в клиническую лабораторию.
- Соберите 2-5 мл спинномозговой жидкости в пробирку с питательной средой для бактериологического исследования. Напишите направление и отправьте биологический материал в бактериологическую лабораторию.
- Подайте врачу манометрическую трубку для определения ликворного давления.
- После извлечения пункционной иглы обработайте место прокола 5 % спиртовым раствором йода.
- Наложите стерильную салфетку на место пункции, заклейте лейкопластырем.
- Уложите пациента на живот и увезите на каталке в палату.
- Уложите пациента на кровать без подушки в положении на животе в течение 2 часов.
- Наблюдайте за состоянием пациента в течение суток.
- Снимите перчатки.
- Поместите шприцы, ватные шарики, перчатки в КБУ, использованный инструментарий поместите в дезраствор.
- Вымойте и осушите.
1.87. Стандарт “Подготовка пациента и медицинского инструментария к проведению стерильной пункции”
Цель
:диагностическая: исследование костногомозга для установления или подтверждениядиагноза заболеваний крови.
Показания
:заболевания кроветворной системы.
Противопоказания
:инфаркт миокарда, приступы бронхиальнойастмы, обширные ожоги, заболевания кожи,тромбоцитопения.
Приготовьте
:стерильные: лоток, шприцы 10 – 20 мл,пункционную иглу Кассирского, предметныестекла 8 – 10 штук, ватные и марлевыешарики, корнцанг, пинцет, перчатки, 70 %спирт, 5 % спиртовой раствор йода;лейкопластырь, стерильный перевязочныйматериал, КБУ.
Алгоритм действия:
- Проинформируйте пациента о предстоящем исследовании и получите его согласие.
- Стернальная пункция проводится врачом в процедурном кабинете.
- Пунктируется грудина на уровне III – IV межреберья.
- Медсестра ассистирует врачу при проведении манипуляции.
- Пригласите пациента в процедурный кабинет.
- Предложите пациенту раздеться до пояса. Помогите ему лечь на кушетку, на спину без подушки.
- Проведите деконтаминацию рук на гигиеническом уровне, обработайте их кожным антисептиком, наденьте перчатки.
- Обработайте переднюю поверхность грудной клетки пациента, от ключицы до жпигастральной области стерильным ватным шариком, смоченным 5 % раствором йода, а затем 2 – х кратно 70 % спиртом.
- Проведите послойную инфильтрационную анестезию мягких тканей 2 % раствором новокаина до 2 мл в центре грудины на уровне III – IV межреберий.
- Подайте врачу пункционную иглу Кассирского, установив щиток-ограничитель на 13 – 15 мм кончика иглы, затем стерильный шприц.
- Врач прокалывает наружную пластинку грудины. Рука ощущает провал иглы, вынув мандрен, к игле присоединяют 20,0 мл шприц и насасывают в него 0,5 – 1 мл костного мозга, который выливают на предметное стекло.
- Высушите предметные стекла.
- После извлечения иглы место прокола обработайте 5 % спиртовым раствором йода или 70 % раствором спирта и наложите стерильную повязку, зафиксируйте лейкопластырем.
- Снимите перчатки.
- Сбросьте отработанные перчатки, шприцы и ватные шарики в КБУ.
- Вымойте руки с мылом и осушите.
- Проводите пациента в палату.
- Отправьте предметные стекла с направлением в лабораторию после высыхания материала.
Примечание
:игла Кассирского – это короткаятолстостенная игла с мандреном и щитком,предохраняющим от слишком глубокогопроникновения иглы.
Источник: https://studfile.net/preview/6352731/page:46/
Показания к проведению прокола
Для проведения данной процедуре существуют абсолютные и относительные показания. К первым относится подозрение на инфекцию в центральной нервной системе. Это может быть менингит, вентрикулит, энцефалит.
Также показанием является поражение оболочек спинного и головного мозга вследствие онкологического заболевания; гидроцефалия; диагностика и выявление ликворных фистул; изучение субарахноидального кровоизлияния в том случае, если нет возможности провести компьютерную томографию.
Относительные показания к исследованию: лихорадка неясного происхождения у детей до 2 лет; эмболия сосудов; воспалительные невропатические синдромы; красная волчанка; димиелинизирующие процессы.
Противопоказания
Если у пациента есть объемные образования или признаки отека головного мозга, гидроцефалии, внутричерепной гипертензии, то есть некоторый риск осевого вклинения при проведении процедуры, причем опасность увеличивается при введении толстой иглы или взятии большого количества спинномозговой жидкости. При таких состояниях пункцию делают в крайних случаях, когда нет возможности заменить ее другим исследованием. Количество выводимого ликвора должно быть минимальным.
Менее значительными противопоказаниями считаются инфекционные процессы в области крестца и поясницы, нарушение свертывания крови, прием антикоагулянтов. С осторожностью поясничной прокол осуществляют при подозрении на разорвавшуюся аневризму сосудов мозга и кровоизлияние, а также при блокаде субарахноидального пространства в спинном мозге.
Люмбальная (спинномозговая) пункция
1. Диагностические:
1) подозрение на инфекцию ЦНС, особенно воспаление спинномозговых оболочек (цереброспинальный менингит) (абсолютное показание);
2) аутоиммунное заболевание ЦНС;
3) метаболическое заболевание ЦНС, особенно лейкодистрофия;
4) некоторые нейропатии;
5) подозрение на субарахноидальное кровоизлияние у тех пациентов, у которых на КТ кровоизлияние не подтверждено;
6) другие заболевания ЦНС, при которых исследование спинномозговой жидкости (СМЖ) может помочь в диагностике, например, воспаление спинномозговых оболочек вследствие новообразования;
7) необходимость интратекального или субарахноидального введения контрастного вещества.
2. Лечебные:
1) интратекальное введение лекарств: антибиотиков по поводу инфекции ЦНС, цитостатиков при лечении злокачественного новообразования ЦНС, анестетиков;
2) немедленное устранение определенного количества СМЖ с целью снижения ее давления (напр., при гидроцефалии).
Противопоказания
1. Абсолютные: значимо повышенное внутричерепное давление — отек или опухоль мозга — особенно в задней части черепа (в таком случае сначала следует выполнить КТ головы).
2. Условные: инфекции кожи и тканей в области запланированной пункции, пороки развития позвоночника и спинного мозга (напр., дизрафия), расстройства свертывания (МНО >1,5 или АЧТВ превышает показатель нормы, более, чем в два раза, или количество тромбоцитов крови <50 000/μл); подозрение на субарахноидальное кровоизлияние (в таком случае сначала следует выполнить КТ головы).
Осложнения
1. Постпункционный синдром
1) головная боль — обычно не сильная, появляется в течение 24–48 часов после пункции, чаще в лобной или затылочной областях; усиливается в вертикальном, а уменьшается в лежачем положении; может сопровождаться тошнотой, рвотой, головокружением, шумом в ушах, нарушениями зрения и менингеальными симптомами; проходит самостоятельно в течение суток (иногда через несколько недель). Профилактика: пункция более тонкой иглой (напр., 22 G вместо 18 G), направление среза конечности иглы в боковом направлении позвоночника (срез иглы должен находиться в сагиттальной плоскости) (чтобы волокна твердой оболочки не были пересечены, а только разделены), или применение атравматической иглы. Длительное пребывание пациента в лежачем положении после пункции не предотвращает головной боли. Лечение: лежачее положение, анальгетики перорально (парацетамол, парацетамол с кофеином, опиоиды; не применяйте НПВП и препараты, которые нарушают функцию тромбоцитов крови).
2) боль спины в месте пункции;
3) корешковые боли — чаще иррадиируют в нижние конечности; если они возникли при введении иглы — это указывает на раздражение нервных корешков (нужно немедленно оттянуть иглу и изменить направление пункции).
2. Другие (редко): парез нижних конечностей (вызванный эпидуральной гематомой; обычно у пациентов, принимавших антикоагулянты незадолго перед пункцией или после пункции); вклинивание миндалин мозжечка в затылочное отверстие (у больных с отеком мозга, опухолью или массивным субарахноидальным кровоизлиянием; приводит к смерти); субарахноидальное или эпидуральное кровоизлияние; повреждение связок позвоночника или надкостницы позвонков; острое гнойное воспаление позвонков; абсцесс; эпидермальная опухоль.
Подготовка пациента
1. Информированное добровольное согласие пациента, если он в сознании.
2. Оцените количество тромбоцитов крови, МНО (INR) и АЧТВ, в случае отклонений — откорректируйте их; если пациент принимает антикоагулянты — их следует отменить →табл. 2.34-7.
3. Исключите наличие повышенного внутричерепного давления (отек мозга или опухоль) на основании обследования глазного дна (признаки отека и застойных явлений диска зрительного нерва) или КТ, которую следует выполнить при: иммунодефиците, заболевании ЦНС в анамнезе, свежем эпизоде эпилептического припадка (судорог), отека или застойных явлениях диска зрительного нерва, нарушении сознания, наличии очаговых неврологических симптомов.
4. Положение пациента на боку, близко к краю операционного стола, спиной к врачу, который выполняет процедуру; нижние конечности согнуты в коленных и тазобедренных суставах, колени приведены к животу; голова максимально согнута в направлении колен (рис. 24.13-1), избегайте чрезмерного сгибания позвоночника, который на всем протяжении должен находиться в одной плоскости; спина и линия плеч находятся в перпендикулярной к столу плоскости.
Место пункции
Межпозвоночный промежуток, лучше между остистыми отростками L4 и L5 или L3 и L4, не выше промежутка между L2 и L3, по срединной линии, которая проходит через верхушки остистых отростков позвонков или несколько латеральнее от нее. Линия, соединяющая верхние точки подвздошных гребней бедренных костей пересекает поясничный отдел позвоночника на уровне остистого отростка позвонка L4 (рис. 24.13-1).
Обеспечение
1. Набор для подготовки операционного поля →разд. 24.2 и, возможно, местной инфильтративной анестезии →разд. 24.3.
2. Стерильная одноразовая пункционная игла с мандреном 22 G или 20 G длиной 8,75 см (традиционная режущая типа Quincke или атравматическая, напр. типа Sprotte или Whitacre). Можно также применять иглы меньшего диаметра, которые вводят через короткую иглу большего диаметра (т. н. иглу-интродьюсер).
3. Аппарат для измерения давления спинномозговой жидкости.
4. Стерильные пробирки.
Техника
1. Подготовьте операционное поле →разд. 24.2. При необходимости проведите местную анестезию кожи и подкожной клетчатки, напр. кремом EMLA или инфильтрационно 1 % раствором лидокаина (или другим подходящим местным анестетиком) →разд. 24.3 (лишнее у пациентов без сознания).
2. Вводите медленно иглу с мандреном, направляя ее под углом краниально, в направлении пупка. Скошенный срез острия режущей иглы направляйте вверх (в сторону позвоночника). При прохождении желтой связки и твердой мозговой оболочки ощущается преодоление сопротивления, что сопровождается «провалом» (у взрослых подоболочечное пространство на глубине 4–7 см). После преодоления сопротивления твердой оболочки удалите мандрен; с иглы должен капать ликвор. Если пациент в сознании, попросите его, чтобы несколько расслабил нижние конечности (уменьшил сгибание в тазобедренных суставах). Если ликвор не вытекает, снова вложите мандрен и плавно продвигайте иглу вперед или разверните по оси на 90°, после чего снова удалите мандрен. Не используйте чрезмерной силы для преодоления сопротивления. Причиной отсутствия СМЖ может быть выход иглы за пределы субарахноидального пространства. Ликвор, окрашенный кровью, может свидетельствовать о повреждении вены в позвоночном канале во время пункции; затем СМЖ самостоятельно быстро очищается, а если этого не происходит, тогда выполните пункцию на одно межпозвоночное пространство выше.
3. С целью более детальной оценки (не всегда обязательно), удерживайте иглу одной рукой, другой подключите аппарат для измерения давления СМЖ (в норме составляет 7–15 [<20] см H2O; это соответствует обычно вытеканию СМЖ с иглы со скоростью 20–60 кап./мин; результат исследования является достоверным, если пациент лежит спокойно и относительно расслаблен).
4. После оценки давления наберите СМЖ в несколько стерильных пробирок с целью проведения необходимых исследований (обычно 3–5 мл, после исключения отека головного мозга макс. 40 мл).
5. После получения СМЖ введите мандрен в иглу, иглу удалите, а на кожу наложите стерильную повязку.
После операции
Пациент должен находится в лежачем положении около часа.
Побочные эффекты
Самым частым последствием проведения люмбальной пункции являются головные боли. Им подвержены до 50% пациентов. В большинстве случаев боль возникает через 2-3 дня после процедуры, широко варьируется по степени тяжести, усиливается, когда человек сидит или стоит, но при этом уменьшается в положении лежа. Кроме того, головные боли могут сопровождаться тошнотой, звоном в ушах, ухудшением зрения и головокружением.
Как правило, особого лечения не требуется. Боль является терпимой, нейтрализуется приемом обычных обезболивающих препаратов и проходит сама собой через несколько дней. Важный момент заключается в том, что для ее устранения не следует принимать «Аспирин», поскольку он представляет собой антикоагулянт, разжижающий кровь, что нежелательно после пункции.
Срочного обращения к врачу требуют следующие состояния: появление сильной лихорадки и озноба, ощущение стянутости в районе шеи. Все это может быть признаком инфицирования и воспаления оболочек спинного мозга.
Противопоказания к люмбальной пункции
Эта манипуляция для специалистов не особо сложная. Но так как есть вероятность возможных негативных последствий, существуют и свои противопоказания. Для диагностических целей берут всего 5 мл ликвора, а в сутки его образуется около 700 мл. При введению в иглу контрастного вещества около 10 мл жидкости попадает в спинномозговое пространство. Возможно попадание инфекций через иглу, а также травмируются сосуды. Исходя из вышесказанного, процедуру проводить не следует:
- при внутричерепной гематоме, ущемлении ствола мозга, его отеке, абсцессе, объемном образовании и других видоизменениях мозга;
- при травматических шоках;
- при большом поражении спинных тканей и пролежнях в месте, где делается прокол;
- при геморрагическом диатезе;
- при паталогиях спинномозгового канала и нарушении циркуляции ликвора;
- при окклюзионной форме гидроцефалии.
Одним из неприятных и часто встречающихся последствий является головная боль после спинномозговой пункции. Она нередко встречается у пациентов разного возраста. Как правило, при вставании боль усиливается, при нахождении в положении лежа наоборот уменьшается. Иглы меньшего диаметра уменьшают частоту возникновения головной боли. Зачастую симптом проходит самостоятельно и спонтанно. Также для избавления от него применяется постельный режим, обильное питье, анальгетики и кофеин.
Возможные осложнения
Люмбальная пункция, как и остальные инвазивные вмешательства в организм, может нести риск инфицирования. Однако он очень мал и составляет примерно 0, 0001%. Если у пациента присутствуют воспалительные заболевания кожи в предполагаемом месте прокола, пункцию не проводят, так как это значительно повышает риск занесения инфекции.
Кровотечение возможно в случае, когда кровь скапливается в эпидуральном пространстве. Возникает так называемая эпидуральная гематома.
Крайне редко возникает сдавление или смещение ствола головного мозга. Это может произойти при повышенном внутричерепном давлении или имеющейся опухоли в мозге. Во избежание подобного осложнения перед проколом пациенту делают компьютерную или магнитно-резонансную томографию.
Чем опасна пункция спинного мозга – осложнения
Из-за специфики обследования пациенты задают врачам массу вопросов. Многих волнует опасно ли брать пункцию спинного мозга и какие могут быть осложнения.
Некоторые специалисты разрешают передвигаться сразу же. Но после процедуры не исключается появление общемозговой симптоматики при попытке встать. Может возникнуть рвота, головная боль, шаткость при движениях.
Чаще последствия пункции спинного мозга проявляются:
- по вине врача в результате нарушения асептики, несоблюдения всех технических аспектов и отсутствия указаний пациенту относительно того, как себя вести во время и после манипуляции;
- по вине пациента;
- вследствие непереносимости процедуры больным.
К осложнениям после люмбальной пункции относят постпункционный синдром, непосредственную травму, тератогенный фактор, изменение ликвора. Клиника при постпункционном синдроме обусловливается нарушением твердой мозговой оболочки иглой. Вытекание ЦСЖ в эпидуральное пространство вызывает боль в затылочной и лобной области, которая не проходит несколько дней, редко больше.
Пункция спинного мозга опасна геморрагическими осложнениями. К ним относят спинальную субарахноидальную, хроническую и острую внутричерепную субдуральную гематому. Травмирование сосудов провоцирует кровотечение у людей с плохо свертываемой кровью или тромбоцитопенией.
При вводе иглы в подпаутинное пространство пункция позвоночника чревата повреждением корешков, травмой МПД, осложнениями при нарушении стерильности. Из-за попадания фрагментов кожи в мозговой канал могут формироваться опухоли, которые проявляются через годы после вмешательства нарастающими болями в позвоночнике и конечностях, нарушением осанки и походки.
Особенности проведения у детей
Люмбальная пункция у детей применяется при неопластических заболеваниях, а также для подтверждения менингита, энцефалита, кровоизлияний и диагностике дегенеративных и сосудистых изменений.
У новорожденных люмбальная пункция возможна в вертикальном положении, поскольку в положении лежа у малышей часто снижается вентиляция и нарушается перфузия, что может привести к остановке дыхания.
Поясничный прокол врач, как правило, осуществляет с ассистентом, который успокаивает и отвлекает ребенка, а также держит в неподвижном состоянии в момент входа иглы.
Повторными пункциями лечат внутричерепную гипертензию после геморрагии или менингита у детей до 2-летнего возраста.
Что влияет на результаты?
Во время проведения процедуры очень важно находиться в неподвижном положении, так как в противном случае тяжело получить правильный результат.
Кроме того, правильное осуществление прокола затрудняется, если пациент страдает ожирением, обезвоживанием организма, артритом.
Итак, в статье было рассмотрено такое лечебно-диагностическое мероприятие, как люмбальная пункция, показания и противопоказания к ее осуществлению. В настоящее время данная процедура является очень информативным методом изучения процессов, происходящих не только в спинном мозге, но и в других системах организма. При соблюдении всех правил проведения и грамотном подходе врача риски осложнений после прокола сведены к минимуму.