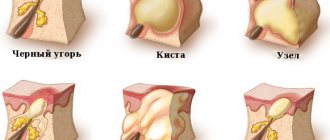
Нейрофиброма – это доброкачественное новообразование, которая развивается из нервной ткани в периферической нервной системе. Частота встречаемости у детей и взрослых одинакова – примерно у одного человека на 4 тысячи населения. Обычно опухоль локализируется под кожей, в месте прохождения нервного волокна. Заболевание является множественным новообразованием.
Макроскопически внешне опухоль представляется плотным бугристым узлом, размер которого варьируется от 1 мм до 2-3 см. На разрезе нейрофиброма бурого или розоватого цвета. Опухоль внутри может содержать маленькие кисты.
Клиника кожной нейрофибромы
В зависимости от месторасположения образований и клинической картины их развития нейрофибромы могут подразделяться две формы:
• нейрофиброма кожи, которая является периферической формой заболевания и проявляется как опухоль кожного покрова и подкожного слоя клетчатки по прохождению нерва имеет несколько разновидностей в виде Шванном, невриномы и плексиформной нейрофибромы;
• другой формой заболевания, именуемая центральной, являются нейрофибромы, что поражают собой нервные корешки спинного и головного мозга, имея способность прорастания в них. По своему клеточному составу опухоли данного типа – это та же невринома, нейрофиброма, менингинома и прочие новообразования.
Течение заболевания
Нейрофиброматоз прогрессирует очень вяло. Однако довольно длительные периоды стабильности без появления новых образований и активного роста уже имеющихся опухолей может под действием факторов внешней среды, а также изменений гормонального фона в подростковом периоде смениться бурным ростом.
Когда следует посетить специалиста
Зачастую нейрофиброма кожи ввиду своей схожести с иными образованиями ошибочно определяется пациентом самостоятельно. Поэтому в ряде определенных случаев необходима точная установка диагноза для чего следует обязательно посетить специалиста. Ведь, как и при любом другом заболевании, определение его на ранних стадиях и своевременное начало лечения позволяет значительно снизить пагубное влияние недуга на все системы организма.
Таким образом обратиться в медицинское учреждение необходимо в следующих ситуациях:
- когда планируется беременность;
- если в местах прохождения нерва в подкожных слоях прощупываются новообразования;
- если на поверхности кожного покрова замечена пигментация в виде пятен размером не менее пяти миллиметров, цвет которых варьируется в диапазоне бежево коричневой гаммы;
- когда в ямках под коленом, под мышкой или в паховой области появилась пятнистая пигментация кофейно-молочного цвета;
- нарушился слух, зрение или появился шум в ушах;
- возникли нарушения равновесия, и стала часто кружиться голова.
Диагностические мероприятия
При медицинском осмотре в подавляющем большинстве случаев нейрофиброма кожи определяется безошибочно. Тем не менее, возникают ситуации, когда вопрос может оказаться спорным и потребуется дополнительное обследование потенциального больного. Для этого пациента направляют к глазному врачу для осмотра радужной оболочки глаза с целью выявления симптоматики заболевания. Для определения нарушений костной системе целесообразно назначение рентгена.
Терапевтические меры
Полного излечения от нейрофиброматоза, к сожалению, медики пока предложить не могут. Однако уменьшить размер опухоли, применив лучевую терапию либо удалить наиболее крупные образования скальпелем вполне возможно, что является довольно действенной мерой в борьбе с прогрессированием недуга. Учитывая наследственность заболевания, не лишним будет, перед тем как планировать рождение малыша получить консультацию у специалиста по генетике.
Какие бывают пятна
Что такое пятно? Это часть кожи, отличающейся цветом. Тактильно оно либо гладкое, либо с маленьким выступом над поверхностью и шершавое.
Пятна можно поделить на несколько групп:
- сосудистые — приобретают розовый, красный, фиолетовый цвет;
- пигментные — коричневого и белого цветов;
- искусственные — тату и перманент;
- лишай и др.
Сосудистые пятна
- Гиперемические, вызванные:
- воспалениями в организме, когда происходит расширение кровеносных сосудов. Пятна могут быть в виде розеолы до двух см или эритемы — более 2-х см;
- невоспалительной этиологии — часто носящие название пятна гнева или стыда. Вызваны гиперемическими нарушениями сосудов при эмоциональной реакции. Места возникновения — лицо, шея, грудь.
- Геморрагические. Такие пятна появляются благодаря механическому воздействию, либо являются признаком заболевания, поражающего сосудистую систему.
Синяк или ушиб самостоятельно проходит в течение 10-14 дней, и изменяет за это время цвет от красного до желтого, зеленого.
К остальным проявлениям нужно отнестись более серьезно, так как в основном они требуют лечения.
3.Телеангиэктатические. Причина в телеангиоэктазии или проще в звездочках, появляющихся из-за расширения кровеносных сосудов.
Такие образования делятся на 2 группы — врожденные и приобретенные. Причины возникновения различны — от неправильного питания, вредных привычек, до серьезной проблемы с сердечно-сосудистой системой и ЖКТ.
Пигментация
Выглядят пятна как темные или ярко-белые участки кожи.
Образовываются благодаря увеличению или уменьшению количества пигмента меланина. Подразделяются на:
- Гиперпигментированные. Часто имеют врожденный характер — лентиго либо родимое пятно. Но, могут быть приобретенными — веснушки, мелазма. Характерно усиление пигментации на кожном покрове.
- Гипопигментированные. Наоборот, появляются из-за недостатка пигмента меланина. Тоже могут быть врожденными и приобретенными как последствие болезней — лишай, лейкодерма, экзема, псориаз.
- Родинки.
Лишай — частое встречающееся заболевание кожи. Причиной возникновения являются бактерии или вирусы. Заболевание характеризуется изменением цвета кожи, зудом и болезненными ощущениями. При этом иммунитет снижается.
Лишайные пятна могут быть нескольких видов:
- лишай Жибера — розового или красного цвета с четкими краями. Пятно шелушащееся и зудящееся. Причиной возникновения заболевания является вирус герпеса шестого и седьмого видов;
- опоясывающий — проявляется появлением красных воспаленных пятен с пузырьками;
- стригущий — сопровождается зудом, сильным шелушением, выпадением волос на больном месте;
- отрубевидный — поврежденная кожа становится бледной и шелушащейся;
- красный плоский лишай — пятна становятся фиолетового цвета и распространяются не только на поверхности кожи, но и на слизистых оболочках.
Пятна красного цвета
Почти каждый человек сталкивался с появлением красных пятен на коже.
Причиной их возникновения могут быть:
- аллергические реакции на продукты, медицинские препараты, бытовую химию, ультрафиолет;
- болезни кожи — дерматит и т.д.;
- авитаминоз;
- пониженный иммунитет;
- инфекция — ветрянка, корь, скарлатина;
- болезни, передающиеся половым путем;
- стресс.
Важно следить за температурой тела при появлении красных пятен. Если начинается лихорадка, боль в горле, шелушение, зуд и жжение, тогда обязательно в самом скором времени нужно посетить врача дерматолога.
Светлые пятна
Иногда на коже появляются пятна белого цвета, они могут быть немного светлее кожного покрова и носить чаще всего временный характер. Причинами являются ссадины, порезы, инфекции кожи.
Однако, порой такие пятнышки служат сигналом к более серьезным причинам — стрессам, хроническим заболеваниям, инфекциям, ожогам разной этиологии.
Причины развития заболевания
Примерно в половине случаев нейрофиброматоз передается по наследству, у остальных больных причиной развития заболевания является генная мутация.
Нейрофиброматоз относят к группе заболеваний с высокой степенью пенетрантности, то есть, все люди, являющиеся носителем патологического гена, считаются больными.
Однако проявления нейрофиброматоза весьма вариабельны. То есть, при наличии патологического гена могут наблюдаться, как минимально выраженные симптомы, та и достаточно тяжелые клинические случаи.
При наличии нейрофиброматоза у одного из родителей, вероятность передачи патологического гена потомству составляет 50%. Если больны оба родителя, то вероятность увеличивается до 66,7%.
Макроскопия
Микроскопически образование иногда достигает больших размеров и имеет дольчатое строение. При исследовании обнаруживается хорошо выраженная капсула, в некоторых случаях она полностью отсутствует. По отношению к нерву она может располагаться как одиночно, так и множественно.
Если говорить о плексиформной невроме, то в этом случае речь идёт о том, что опухоль начала расти внутри нервного ствола, что приводит к его утолщению и дальнейшей деформации. Микроскопически образование состоит из собственных клеток и соединительной ткани, причём соотношение тех и других может быть самым разным.
Может ли неврома стать злокачественной опухолью? Такое происходит относительно редко и чаще всего заболевание длительное время протекает как доброкачественное.
Клиническая картина
У большинства больных первые симптомы нейрофиброматоза проявляются в детстве. Начинается заболевание с появления большого количества пигментных пятен, а также, опухолевидных образований – нейрофибром.
Пятна множественные, имеющие гладкую поверхность и характерный цвет – «кофе с молоком». Локализуются пятна в крупных складках, на туловище. По мере развития нейрофиброматоза количество пятен увеличивается.
Второй характерный симптом – появление нейрофибром. Это кожные или подкожные грыжеподобные выпячивания, которые могут разрастаться до нескольких сантиметров в диаметре. Нейрофибромы безболезненны, при пальпации, пальцы будто проваливаются в пустоту (этот признак носит название феномена «кнопки дверного звонка»). Цвет нейрофибром неизмененный, иногда кожа приобретает коричневый или розово-синеневый оттенок. Основная часть нейрофибром располагается на туловище, но опухоли могут появиться на любом месте, в том числе и на лице.
Иногда развивается диффузный нейрофиброматоз, для которого характерно избыточное разрастание соединительной ткани и тканей подкожной клетчатки. В результате этого появляются гигантские нейрофибромы.
Множественные нейрофибромы могут появляться не только на коже, но и в полости рта, внутри черепа и в области спинномозговых корешков. Нейрофиброматоз нередко сочетается с различными патологиями опорно-двигательного аппарата, эндокринной, нервной и сердечнососудистой систем.
Формы
В зависимости от наличия четких границ опухоли, выделяют:
- Инкапсулированную нейрофиброму, которая образуется в толще крупных нервов. Капсулой узла служат оболочки нервов. Поскольку при развитии опухоли наблюдается беспорядочное разрастание нервных волокон, которые разделяются пучками коллагеновых волокон, сам нерв приобретает в пораженной части веретенообразную форму. В большинстве случаев местом локализации инкапсулированных нейрофибром являются мягкие ткани, забрюшинное пространство и средостение. Одиночная инкапсулированная нейрофиброма является хорошо очерченным плотным узлом, который состоит из однородной волокнистой структуры серо-белого или серого оттенка. Расположенные в мягких тканях опухоли редко достигают больших размеров (в среднем узел в диаметре не превышает 4 см.).
- Диффузную (плексиформную) нейрофиброму, которая образуется при поражении мелких нервов и имеет вид многочисленных узлов. Данный тип опухоли не имеет четких границ и в большинстве случаев располагается подкожно и на коже, но в отдельных случаях выявляется в межмышечных прослойках. Часто диффузную нейрофиброму составляют вытянутые леммоциты (шванновские клетки). Могут присутствовать также пигментные клетки и рецепторы, аналогичные тельцам Мейснера и Фатера-Пачини. Это наиболее распространенное новообразование периферических нервов часто встречается в сочетании с нейрофиброматозом I типа.
Структура всех нейрофибром представляет собой располагающееся внутри периневрия хаотичное расположение нервных волокон, которые разделяются клетками соединительной ткани, однако с гистологической точки зрения нейрофибромы подразделяются на нейрофиброму:
- Миксоидную, в строме которой содержится много муцина.
- Плексиформную, которую составляют многочисленные нервные пучки неправильной конфигурации. Эти нервные пучки заключены в матрикс, содержащий веретенообразные клетки, волнистые коллагеновые волокна, тканевые базофилы и муцин.
- Состоящую из структур, напоминающих тактильные тельца.
- Пигментную (меланоцитарную), которая напоминает выбухающую дерматофибросаркому.
Типы заболевания
Выделяют несколько типов нейрофиброматоза.
- Нейрофиброматоз первого типа, который известен, как болезнь Реклингхаузена, имеет четыре клинических подвида. В первом случае у больных образуются преимущественно нейрофибромы, во втором – преобладают крупные пигментные пятна. Существует еще смешанная форма, и генерализинованная с появлением множества мелких пятен.
- Нейрофиброматоз второго типа (центральный) развивается из-за отсутствия первичного генного продукта, который, вероятно, тормозит развитие роста опухолей. При этом типе нейрофиброматоза кожные проявления могут быть выражены минимально. Пигментные пятна появляются только у 42% заболевших, нейрофибромы – не более чем у 19%. Для данного типа заболевания характерно появление плотных болезненных и подвижных подкожных опухолей – неврином. В большинстве случаев, у больных развивается двухсторонняя невринома слухового нерва, приводящая к глухоте.
- Нейрофиброматоз третьего типа (смешанный) является быстро прогрессирующим заболеванием. Характеризуется образованием опухолей центральной нервной системы. Впервые заболевание проявляется к 20-30 летнему возрасту.
- Нейрофиброматоз четвертого типа схож с заболеванием второго типа, но отличается более интенсивными кожными проявлениями в виде образования многочисленных нейрофибром. Есть большой риск поражения зрительного нерва и головного мозга.
- Нейрофиброматоз пятого типа является сегментарным, для него характерно одностороннее поражение какого-то участка кожи.
- При нейрофиброматозе шестого типа нейрофибромы не образуются, заболевание проявления появлением только пигментных пятен.
- В отдельный (седьмой) тип нейрофиброматоза выделена разновидность заболевания, при котором симптомы появляются у взрослых, в основном, после 20 лет.
Общие сведения
Впервые описание нейрофибромы встречается в работе Askenazy (1914 г.) – автор описал нейрофиброму бронха, которая возникла на фоне генерализованного нейрофиброматоза.
Множественные нейрофибромы являются характерной чертой нейрофиброматоза типа I. Это генетическое заболевание описывалось рядом исследователей еще во второй половине XIX века, но первым полным описанием клинических и морфологических изменений при данном заболевании считается работа немецкого патологоанатома Фридриха фон Реклингхаузена (1882 г.).
Поскольку Фридрих фон Реклингхаузен описал заболевание задолго до открытия ДНК, все заболевания, связанные с образованием множественных нейрофибром, длительное время называли «болезнью Реклингхаузена».
После выявления генетических причин нейрофиброматоза это заболевание стали разграничивать по типам.
Нейрофиброму бронха также описал в 1985 г. H. Spenser, проанализировавший в своей работе 24 случая.
В 1928 г. Starck описал генерализованный нейрофиброматоз легкого, который наблюдался в сочетании с кистозным изменением легких.
В 1987 г. V. Riccardi предпринял первую попытку патогенетического подхода к лечению генетически обусловленного нейрофиброматоза с помощью длительного использования кетотифена.
Нейрофиброма с одинаковой частотой встречается у детей и взрослых. Большинство исследователей отмечают, что это новообразование одинаково часто встречается у лиц обоего пола, но отдельные авторы указывают на преобладание лиц мужского пола (3:2).
У взрослых в большинстве случаев эта опухоль появляется в возрасте 20-30 лет.
Нейрофиброматоз чаще выявляется у пожилых людей, а одиночные нейрофибромы чаще образуются у лиц молодого возраста.
Частота распространения нейрофиброматоза I типа составляет 85 % от всех случаев этого заболевания и выявляется у 1:3000 — 1:4000 населения, а нейрофиброматоз II типа выявляется у каждого 50 000 новорожденного.
В мягких тканях в большинстве случаев выявляются солитарные (одиночные) нейрофибромы.
11 % от всех описанных случаев нейрофиброматоза отличались злокачественным перерождением.
Методы диагностики
Диагностика нейрофиброматоза основана на изучении клинических проявлений. Для того чтобы установить клинический диагноз болезни Реклингхаузена, необходимо наличие хотя бы двух из следующего ряда симптомов:
- Наличие на коже 6 или более характерных пигментных пятен;
- Наличие двух или более нейрофибром;
- Появление на радужке узелков Леша.
- Наличие гликомы зрительного нерва;
- Наличие множества мелких пигментных пятен в крупных кожных складках;
- Наличие изменений в костной системе.
- Установленный диагноз нейрофиброматоза у одного из родителей.
При диагностике нейрофиброматоза второго типа учитывают наличие одного из следующих симптомов:
- Выявленная при рентгенологическом исследовании невринома слухового нерва у самого больного или у одного из его родителей.
- Наличие более двух нейрофибром.
- Наличие опухоли в тканях спинного или головного мозга.
Диагностическим признаком нейрофиброматоза третьего типа служит наличие нейрофибром на ладонях.
Лечение
В некоторых случаях для лечения применяют лучевую терапию.
При нейрофиброматозе назначается симптоматическое лечение. При наличии гигантских нейрофибром либо при появлении признаков злокачественного перерождения необходимо радикальное удаление опухолей. При наличии противопоказаний для операции, возможно, применение лучевой терапии.
Хирургическое удаление нейрофибромы проводится в виде открытой операции по иссечению опухолей. Операция может производиться под местной либо под общей анестезией. Возможно и малотравматичное эндоскопическое проведение операции при определенной локализации нейрофибром.
При невозможности проведения операции производится лучевое лечение. Опухоль подвергается облучению пучками радиации под определенным углом. При проведении такого лечение воздействие на здоровые ткани минимально.
Лечение народными методами
Для облегчения состояния больных нейрофиброматозом народные целители рекомендуют принимать настой софоры японской. Плоды этого растения следует заваривать в термосе на ночь. Полученный настой выпивать в течение дня. В день нужно выпить 600 мл настоя, разделив это количество на 12 порций.
Причины и виды нейрофиброматоза
Причины болезни Реклингхаузена точно неизвестны, но основным патогенетическим звеном считают генетический дефект, обнаруженный в 17 хромосоме при первом типе НФ и в 22 – при втором. Патология наследуется аутосомно-доминантным путем, это значит, что любой обладатель гена будет больным, бессимптомное носительство невозможно. Если у одного из родителей диагностирована болезнь Реклингхаузена, то вероятность рождения ребенка с патологией составляет 50%. При обоих больных родителях эта цифра возрастает до 66,7%.
Ввиду наследственных механизмов патогенеза, заболевание носит семейный характер, а среди родственников заболевшего обязательно найдутся те, кто уже страдает патологией. В редких случаях НФ развивается в здоровых семьях по причине спонтанной единичной мутации.
Исследования роли генетического фактора позволили предположить, что гены, в которых появляется мутация, в норме оказывают антионкогенное действие. При патологии снижается или полностью прекращается выработка ими белка нейрофибромина, который ответственен за правильную дифференцировку и размножение клеток в нервных окончаниях. В отсутствие этого белка начинается неконтролируемая пролиферация клеточных элементов, причем, это касается не только шванновских клеток, окутывающих отростки нейронов, но и фибробластов, тучных клеток, лимфоцитов. Одновременно меняется и состав межклеточного вещества, которое в опухоли представлено кислыми мукополисахаридами.
По локализации нейрофибром принято выделять несколько форм патологии:
- Нейрофиброматоз 1 типа, когда неопластический процесс поражает периферические нервные окончания, это более частая разновидность НФ;
- НФ 2 типа с вовлечением центральной нервной системы (ЦНС), встречается значительно реже;
- НФ 3 типа представляет очень редкую разновидность и сопровождается поражением ладоней, слухового нерва, опухолями мозга;
- НФ 4 типа очень редкий, симптоматика такая же, как при первом типе, но узелки Лиша отсутствуют.
При 1 типе болезни Реклингхаузена поражаются периферические нервы, на коже появляются характерные пятна и нарушения пигментации, процесс обычно носит распространенный характер, затрагивает зрительные нервы, радужку, возможно его сочетание с дефектами костей. При НФ 1 типа, как правило, известны и родственники, страдающие или страдавшие этим недугом.
Нейрофиброматоз 2 типа, более редкий, сопровождается поражением слухового и зрительного нервов, обычно двустороннего характера, образованием опухолей в головном мозге, при этом кожные проявления могут быть выражены не слишком сильно.
Нейрофиброматоз у детей обусловлен также генетическими механизмами, и у больного ребенка признаки заболевания появляются довольно рано. Обычно манифестация патологии приходится на возраст 3-15 лет, особенно высокий риск прогрессирования отмечается в периоды интенсивного роста ребенка, когда все клетки усиленно размножаются, активно идут биохимические обменные процессы, что создает предпосылки для роста опухоли в том числе.
Основные признаки заболевания в детском возрасте не отличаются от таковых у взрослых, но имеют некоторые особенности. Поражаются периферические, зрительные и слуховые нервы, кожа и внутренние органы. Наличие крупной опухоли нарушает рост ребенка, появляются деформации конечностей, искривление позвоночника, замедляется развитие интеллекта, появляется склонность к тяжелым депрессиям. Нарушения развития опорно-двигательного аппарата очень характерны именно для НФ детского возраста, ведь у взрослых скелет уже сформирован, и опухоль не может оказать такого влияния на кости.
Premium Aesthetics – Кофейные пятна
Библиотека Premium Aesthetics
Кофейные пятна (пятна цвета кофе с молоком, café au lait spots, café au lait macules, CALMs) — это гиперпигментированные участки на коже с неровными или сглаженными краями, цвет которых варьируется по от светло- до темно-коричневого. В зарубежной литературе их часто называют «café au lait spots», что является сочетанием французского «café au lait» (кофе с молоком) и английского «spots» (пятна).
В нашей компании Вы можете приобрести следующее оборудование для удаления кофейных пятен:
У новорожденных кофейные пятна возникают с различной вероятностью, в зависимости от фототипа кожи:
- 0,3% детей — I–III фототипы;
- 3% детей — IV фототип;
- 18% детей — V–VI фототипы.
До наступления пубертата такие пятна могут появиться с вероятностью 13% у светлокожего населения и 27% — у темнокожего.
Этиология и патогенез
Кофейные пятна обычно говорят о наличии у пациента нейрофиброматоза I типа — мультисистемного заболевания, для которого характерны пятна на спине, шее, в подмышечных областях, а также скелетные дисплазии, доброкачественные или злокачественные опухоли из оболочек нервов (нейрофибромы).
Средняя частота появления нейрофиброматоза I типа составляет 1:3000. Его основными причинами считаются мутации или делеции (потери участка) гена NF1. Этот ген несет ответственность за продукцию нейрофибромина 1 — белка, который подавляет возникновение опухолей нервной системы.
Снижение его синтеза ведет к появлению нейрофибром и других клинических признаков заболевания.
Кофейные пятна на коже также могут возникать по следующим причинам:
- Синдром Олбрайта-МакКьюна-Штернберга — преждевременное половое созревание, множественная фиброзная остеодисплазия, гиперпигментация кожи.
- Болезнь Бурневилля-Прингла — туберкулезный склероз; редкое генетическое заболевание, при котором в органах и тканях образуются множественные доброкачественные опухоли.
- Анемия Фанкони — проявляется комплексом симптомов, наиболее серьезными из которых являются гематологические нарушения и опухоли.
- Синдром Коффина-Сириса — характеризуется аплазией или гипоплазией дистальной фаланги или ногтя на V пальцах стоп, задержкой в развитии, умственной отсталостью, грубыми чертами лица и др.
Пятна на коже цвета кофе с молоком могут быть следствием RAS-мутаций — изменений в семействе генов и белков RAS.
Это малые ГТФазы (ферменты, связывающие и гидролизующие гуанозинтрифосфат — энергетический субстрат для РНК), которые участвуют в передаче сигнала извне клетки и регулируют клеточное деление.
Некоторые мутации RAS способствуют появлению и метастазированию опухолей.
У 50% пациентов генетические мутации, ответственные за возникновение кофейных пятен на коже, происходят спонтанно. То есть наследственный механизм передачи заболевания в данном случае имеет опосредованное значение.
Что касается патогенеза, то кофейные пятна появляются на фоне роста продукции меланина и наличия в коже гигантских меланосом. У пациентов с нейрофиброматозом I типа число меланоцитов в пигментных пятнах увеличивается более значительно по сравнению с другими заболеваниями.
Клинические проявления
Диагностика нейрофиброматоза I типа строится на поиске ключевых критериев — о заболевании можно говорить при наличии как минимум 2 из 7 признаков:
- Шесть и более кофейных пятен или макул на коже диаметром более 5 мм у детей (до пубертата) и более 15 мм у подростков и взрослых (после пубертата) (рис. 1).
- Более двух пятен в паху или в подмышечных областях.
- Две и более типичные нейрофибромы или одна плексиформная нейрофиброма.
- Глиома зрительного нерва.
- Две и более гамартомы радужки глаза — обычно выявляются офтальмологом с помощью щелевой лампы.
- Дисплазия клиновидной кости черепа или патологии длинных костей скелета (например, псевдоартроз).
- Семейный анамнез — наличие нейрофиброматоза у ближайших родственников (отца или матери, братьев или сестер).
Многие из этих признаков отсутствуют до наступления пубертата, что затрудняет диагностику у детей. При этом если пациент из группы риска достигает 10-летнего возраста без появления хотя бы одного симптома (например, кофейных пятен), в дальнейшем он почти наверняка не будет иметь нейрофиброматоза I типа.
Нейрофиброматоз I типа следует отличать от II типа, при котором кожные проявления сравнительно бедные, зато у пациентов имеется склонность к возникновению менингеом и билатеральных акустических неврином.
Другие синдромы, при которых на коже могут возникать кофейные пятна (часть из них была указана выше):
- Синдром Сильвера-Расселла — задержка роста и психомоторного развития, треугольное лицо, укорочение пальцев рук, синдактилия, характерные светло-коричневые пятна на коже и др.
- Синдром Блума — карликовость, сниженный иммунитет, повышенная фоточувствительность кожи, кофейные пятна и др.
- Синдром Горлина-Гольца — наследственная базальноклеточная карцинома кожи с эритематозными поражениями и аномалиями скелета.
- Синдром Маффуччи — доброкачественное разрастание хрящевой ткани с деформацией костей и темными сосудистыми образованиями на коже.
Это далеко не все синдромы, при которых на коже может возникать характерная гиперпигментация цвета кофе с молоком. Однако их объединяет два важных фактора — относительная редкость и общая тяжесть, т.е. наличие других признаков (кроме кофейных пятен), оказывающих гораздо более значимое влияние на организм.
В целом отмечены следующие закономерности:
- Множественные кофейные пятна небольшого размера говорят о наличии одного из вышеназванных заболеваний (обычно это нейрофиброматоз I типа).
- Единичные крупные светло-коричневые пятна, как правило, не связаны с другими патологиями и существуют сами по себе.
Рис. 1. Кофейные пятна в подмышечной области и на спине (www.medscape.com)
Принципы лечения
До начала терапии кофейных пятен следует исключить более серьезные патологии. Для этого пациента необходимо внимательно опросить, тщательно осмотреть, назначить лабораторные и инструментальные исследования. Сделать это в косметологическом кабинете невозможно, поэтому важно соблюдать преемственность и поддерживать связь с врачами других специальностей.
Если кофейные пятна ассоциированы с какими-либо заболеваниями, следует направить максимум усилий на лечение основной патологии. Если же кофейные пятна существуют сами по себе, или основное заболевание уже пролечено, а участки гиперпигментации остались, можно подключить аппаратные методы.
Одной из таких методик является Q-switched александритовый лазер. В исследовании с участием 48 человек он показал хорошую и отличную эффективность у более половины пациентов (51,4%) после в среднем 3,2 сеансов.
При этом рецидив зафиксирован в 10,4% случаев. Лазерное лечение кофейных пятен несет в себе высокий риск поствоспалительной гиперпигментации — около 50%.
Если она произошла, следует прекратить терапию до тех пор, пока гиперпигментация не пройдет.
Для лечения кофейных пятен также с успехом применяется IPL-терапия. Интенсивный импульсный свет (IPL) избирательно разрушает меланин в участках его избыточного накопления, что приводит к осветлению кожи.
Современные IPL-аппараты, такие как M22 (Lumenis), снабжаются светофильтрами, которые позволяют воздействовать на кожу необходимым диапазоном спектра излучения.
Благодаря этому, IPL можно безопасно применять для лечения кофейных пятен на темной коже — вплоть до V фототипа по Фитцпатрику.
Замечено, что если кофейное пятно удалено полностью, то риск его повторного появления минимален. Если же пятно удалено частично, вероятность рецидива составляет 50%.
Другие Показания
Источник: https://www.premium-a.ru/disease/pigmentnye-dishromii/kofejnye-pyatna/
Симптоматика болезни Реклингхаузена
Для НФ свойственна очень разнообразная клиническая картина, поражение многих органов помимо кожи, прогрессирующее течение. Возможны и осложнения, в том числе, смертельные – злокачественная трансформация, недостаточность сердца, легких, поражение ЦНС.
Симптомы заболевания появляются не сразу, а последовательно в разные возрастные периоды, поэтому заподозрить НФ у маленьких детей бывает проблематично. Единственным признаком патологии на первых годах жизни могут быть пигментные пятна, в то время как другие симптомы появляются позже, между 5 и 15 годами.
Провоцировать НФ могут внешние неблагоприятные факторы и стрессовые условия, такие как:
- Подростковый возраст и гормональная перестройка, связанная с ним;
- Беременность и роды;
- Травмы;
- Острые инфекции и патология внутренних органов.
Прогрессирование заболевания может быть вызвано также медицинскими манипуляциями – массаж, физиотерапевтические процедуры, удаление мелких нейрофибром с косметической целью. Сейчас принято широко назначать массаж малышам первого года жизни, ссылаясь возможную патологию опорно-двигательного аппарата, но именно в этот период сложнее всего диагностировать НФ, признаки которого могут отсутствовать, поэтому врачи, имеющие дело с маленькими детьми, должны учитывать такую вероятность и хотя бы выяснять у родителей, нет ли неблагоприятной наследственности в отношении болезни Реклингхаузена.
Течение НФ очень отличается у разных больных. Невозможно спрогнозировать точно, в каком возрасте и какие именно проявления его появятся. Чем обусловлены большие различия в клинике заболевания, до сих пор неясно.
Основными симптомами нейрофиброматоза считают:
- Пигментные пятна;
- Опухолевидные образования периферических нервов, расположенные подкожно;
- Нарушения лимфооттока;
- Поражение слухового, зрительного нерва;
- Аномалии скелета.
Пигментные пятна – один из наиболее характерных и ранних симптомов нейрофиброматоза. Они располагаются на коже туловища, шее, реже – на лице, руках и ногах. Диаметр их превышает полтора сантиметра, поэтому увидеть их у новорожденного не составляет большого труда. Цвет пятен он светло-желтого до кофейного, хотя они могут быть и сине-фиолетового оттенка.
Периферические опухоли нервов обнаруживаются под кожей в области туловища, шеи, на голове и конечностях, множественны, количество их иногда не поддается подсчету. Эти невриномы составляют значительный косметический дефект, обезображивая поверхность тела и лицо. Часто даже при наличии внутренних поражений или мозга именно косметический дефект становится основной жалобой пациента.
Периферическая невринома состоит из шванновских, тучных клеток, лимфоцитов и соединительнотканного компонента, она плотная, чаще безболезненна и легко смещаема при ощупывании. Возможны болезненность и зуд в месте роста неоплазии. Размер ее в среднем около двух сантиметров, но встречаются крупные нейрофибромы до нескольких килограмм весом. Кожа, покрывающая нейрофиброму, бывает пигментирована.
Нейрофибромы могут сдавливать нервные стволы и сосуды, приводя к боли и нарушению лимфооттока. Пациенты отмечают увеличение размеров конечности, языка, участка лица, другой части тела, что связано с застоем лимфы. Сдавление органов средостения приводит к одышке, затруднению дыхания, аритмиям, сердечной недостаточности.
Плексиформная нейрофиброма может быть диффузной, располагаться на широком основании или свисать над поверхностью кожи, обычно она мягкой консистенции, образуется под кожей или во внутренних органах. Эти опухоли могут вызвать избыточное разрастание кожи и клетчатки, образуя крупные свисающие узлы, покрытые пигментированной сморщенной кожей. В глуби такого конгломерата можно прощупать клубок утолщенных нервов. Плексиформные нейрофибромы на голове, лице, туловище обезображивают, а при расположении внутри тела сдавливают органы, нарушая их функцию.
Нейрофиброматоз I типа может сопровождаться аномалиями скелета – искривление позвоночника и нарушение формирования позвонков, асимметричный череп. Характерным признаком этого типа заболевания является узелок Лиша – беловатое пятно на радужной оболочке глаза, которое имеется более чем у 90% больных.
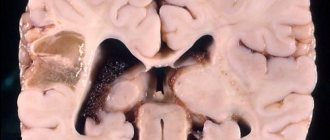
Поражение ЦНС сопровождается опухолями нервной ткани (глиомы, менингиомы), которые сдавливают ее, спинномозговые корешки, черепные нервы. Больные с такими изменениями жалуются на головную боль, лабильность настроения, а невролог обнаруживает нарушение чувствительности сферы, расстройства координации, речи. Невриномы зрительного или слухового нерва опасны нарушением зрения, глаукомой, глухотой.
У детей поражение головного мозга неминуемо ведет к задержке психического и интеллектуального развития. Маленькие пациенты чрезвычайно подвержены тяжелым депрессиям, которые очень плохо поддаются лечению. Крупные внутричерепные нейрофибромы способны провоцировать судорожный синдром.
Для постановки диагноза НФ врач оценивает кожные проявления, наличие периферических опухолевидных образований, выясняет семейный анамнез. Группой экспертов по нейрофиброматозу были выделены признаки, которые обязательно должны присутствовать у обследуемого для подтверждения нейрофиброматоза, а выявление минимум 2 из них позволяет достоверно судить о развитии болезни:
- 5 и более пятен светло-кофейного цвета диаметром более 0,5 см до подросткового периода;
- 6 и более пятен полтора сантиметра в размере после пубертата;
- Минимум 2 узелка Лиша на радужке;
- Множественные мелкие пигментные пятна в складках кожи;
- Не менее 2 любых нейрофибром или 1 плексиформная;
- Глиома зрительного нерва;
- Изменения костной ткани – дисплазия крыла основной кости черепа, врожденное истончение кортикального слоя трубчатых костей;
- Наличие среди близких родственников больных нейрофиброматозом.
Как выявить
В первую очередь нейрофиброма сопровождается болевым синдромом по ходу нерва из-за повреждения ткани нервного волокна. Эта боль распространяется по ходу самого нерва.
Очаговая клиническая картина опухоли зависит от расположения опухоли. Например, если заболевание образовалась в области нервного волокна внутреннего органа, нарушается функция последнего. Если новообразование локализуется в спинномозговых корешках, наблюдается расстройства чувствительности.
Нейрофиброма медленно растет, поэтому на ранних этапах развития ее тяжело обнаружить.