Если у человека возникают нарушения зрения, это не всегда означает, что у него развилась офтальмологическая болезнь. В некоторых случаях симптомы могут указывать на поражение головного мозга. К таким заболеваниям относится мерцательная скотома (глазная мигрень). Она выражается в появлении ощущения мерцания, выпадения полей зрения, а также зрительных галлюцинациях и сильной головной боли (однако последние два признака могут выявляться не всегда).
Причины ее возникновения кроются в сосудистых нарушениях мозга, которые приводят к неправильному функционированию зрительного анализатора. Некоторые исследователи выдвигают предположение, что это заболевание передается по наследству.
Чаще всего глазная мигрень диагностируется у женщин во время беременности и у подростков, что дает возможность предположить гормональное воздействие, а также значительную нагрузку на нервную систему и кровообращение в эти периоды.
Впервые заболевание описал врач Хьюберт Эйри в 19 веке и назвал его «призрачным замком», так как скотома, как ее видят больные, часто имеет зазубренные края, напоминающие план крепости.
Причины появления приступа или факторы риска могут быть следующими:
- нарушения сна;
- метеозависимость;
- стресс;
- клиническая депрессия;
- умственное и физическое перенапряжение;
- гормональные колебания;
- курение, злоупотребление алкоголем, прием наркотических средств;
- кислородное голодание;
- сосудистые и неврологические болезни;
- неправильное питание;
- прием препаратов, расширяющих сосуды;
- мерцающий свет;
- менструация.
Лечение такой мигрени должно проводиться после исключения других расстройств: синдрома Толоса–Ханта, рассеянного склероза, заболеваний сетчатки, преэклампсии при беременности, злокачественной гипертензии, опухоли гипофиза.
Определение и виды офтальмологического заболевания зрительных органов
Мигренозной атаке предшествует зрительная аура. Это понятие означает искажение изображения в одном или обоих глазах одновременно. Длительность ауры – от нескольких секунд до 30 минут. Затем наступает приступ пульсирующей головной боли, на которую не действуют обезболивающие средства.
Симптомы и признаки ауры
Признаки ауры:
- светящиеся точки, линии;
- изменение размеров отображаемых предметов и людей;
- темные округлые пятна в направлении взора.
Термины, применяемые для характеристики ауры:
- фосфены
– точечные блики, возникающие в темноте; - фотопсия
– ложные световые ощущения; - синдром Алисы
– преувеличение или преуменьшение изображения; - скотомы
– темные пятна в зоне видимости; - гемианопсия
– сужение поля зрения из-за слепых пятен; - гомонимная гемианопсия
– одновременное выпадение правых или левых полей.
Боль концентрируется в затылочной или в лобно-глазной части головы. Ее продолжительность колеблется от получаса, до нескольких часов. Частота патологических проявлений индивидуальна: от одного раза в год, до 1-4 раз в неделю.
Цефалгия (головная боль) с аурой относится к ассоциированной форме мигрени.
Почему появляются красные пятна вокруг глаз у ребенка, поможет понять .
На видео – описание заболевания:
Формы и причины развития глазной мигрени
Разновидности глазной мигрени:
- офтальмическая;
- ретинальная;
- базилярная.
Факторы, определяющие тот или иной вид цефалгии, различны.
Офтальмическая
При офтальмической форме нарушается кровоснабжение мозга в затылочной части. Причина спазма – сдавливание черепно-мозговых нервов венозными или артериальными сосудами.
Ретинальная
Ретинальная мигрень обусловлена обратимой ишемией сетчатки из-за снижения тонуса мозговой артерии. Происходит нарушение светового восприятия сетчаткой глаза.
По этой причине ретинальную форму называют сетчаточной мигренью. При нарушенном кровоснабжении нескольких участков развиваются множественные скотомы. А вот как происходит , и какие средства самые эффективные при восстановлении, поможет понять данное видео.
Если ишемия захватывает всю площадь сетчатки, то наступает слепота ().
Базилярная форма мерцательной скотомы глаза
Базилярная форма является самой тяжелой. Развивается на фоне дисфункции ствола мозга.
Неврологические нарушения могут быть спровоцированы:
- нехваткой кислорода;
- нервно-эмоциональным потрясением;
- физическим и умственным переутомлением;
- перепадом атмосферного давления;
- громкими звуками;
- мерцающим светом;
- продуктами, содержащими кофеин.
Заболевание начинает проявляться в подростковом периоде. Гормональные изменения, черепно-мозговые и психические травмы – предрасполагающие обстоятельства для развития патологии. Возраст и пол людей, чаще всего подверженных мерцательной скотоме этого вида, – дети, подростки, женщины до 20 лет. Про причины появления головокружения и двоение в глазах, можно узнать .
Опасна ли глазная мигрень, как ее определить и вылечить?
С ужесточением ежедневного ритма на человека падает все больший груз проблем. Люди все чаще стали жаловаться на головную боль, считая мигрень своим обычным спутником жизни. Но бывает так, что во время головной боли вы можете на время ослепнуть. Так проявляет себя глазная мигрень.
Определение
Глазная мигрень, которую называют еще мерцательной скотомой, представляет собой внезапно развившееся нарушение зрения. На высоте приступа головной боли появляются зрительные расстройства, которые со временем проходят.
Причины и факторы
Основными причинами офтальмологической или зрительной мигрени являются не глазные проблемы, а неврологические. Они связаны с сосудами головного мозга той зоны, которая отвечает за зрение. Это преимущественно затылочная область.
Прежде чем разбирать, почему развивается тот или иной вид глазной мигрени, рассмотрим общие факторы ее развития:
- имеющиеся нарушения в сосудах головного мозга (недоразвитие, аномалии развития, аневризмы);
- физическое и эмоциональное переутомление;
- дисбаланс уровня гормонов;
- курение, в том числе кальяна;
- пища, богатая острыми приправами, копченостями, алкогольными напитками, шоколадом;
- мерцающий экран, свет;
- резкие запахи;
- громкие шумы;
- смена часовых поясов, биоритма организма, недосып.
Все перечисленное становится пусковым механизмом глазной мигрени, если в организме уже имеется фон болезни.
Симптомы и периоды
Глазная мигрень является отдельным заболеванием, а не просто симптомом, поэтому имеет определенные периоды своего протекания.
Это продром, аура, после которой обычно, но не всегда следует мигренозная атака, завершает которую постмигренозный период (разрешение приступа).
Продром
Начальный период мигрени развивается до атаки, это первые ее симптомы. Он проявляется:
- лабильностью настроения (подавленность, сонливость, излишняя раздражительность, веселость);
- изменением в самочувствии от повышенной активности до апатии;
- болями в мышцах;
- нарушением со стороны желудочно-кишечного тракта (расстройство стула, тошнота, рвота);
- повышенной жаждой, усилением мочеиспускания.
У каждого человека в зависимости от его типа нервной системы, особенностей функционирования организма будет своя симптоматика.
Второй период проявляется в виде ауры, если говорить о классической форме. Ее имеют около 25% людей, страдающих такой болезнью. Аура — это симптом или их группа, по которым можно сказать, что вскоре будет приступ.
Самый частый ее вид — зрительная аура. Длительность предвестников составляет от пары секунд до получаса, после чего появляется мигренозная атака. Иногда головной боли может не быть. Такую форму назвали «обезглавленная мигрень».
Понять, что у вас развилась зрительная аура, можно по таким признакам:
- вы видите перед собой мелькающие мушки, линии, зигзаги или точечки — это фосфены;
- появляются вспышки света — фотопсии;
- темные участки либо пятна перед глазами — скотомы;
- предметы изменили размер — синдром Алисы;
- вы не видите некоторыми участками, например возле носа или снаружи на обоих глазах — гемианопсия;
- зрение стало узким, ощущение, что смотрите в подзорную трубу — синдром трубчатого зрения.
Это же является признаками глазной мигрени, если появляются не до, а во время головной боли.
Мигренозная атака
Период головной боли в тяжелых случаях может занимать трое суток. Как правило, болевые ощущения локализуются в одной половине головы. Боль сильная, пульсирующая, нарастающая и усиливающаяся при движении, малейшем раздражителе: свет, шум, жар или холод.
Во время приступа может развиться рвота. Особенно опасным считается мигренозный статус при затянувшейся атаке мигрени. Он может привести даже к инсульту, так как нарушается кровоснабжение в сосудах головного мозга.
Разрешение
Фаза разрешения характеризуется постепенным угасанием симптомов мигрени и восстановлением функций. Некоторое время будет ощущаться тяжесть в голове, слабость, снижение аппетита, расплывчатое зрение.
Симптоматика ассоциированной мигрени
Каждая форма цефалгии имеет свои особенности и предрасположенность.
Характеристика приступа офтальмической мигрени:
- Признаки фотоспии, усиливаясь, длятся от нескольких секунд до минут. Появление скотомы разного размера: от нескольких мм в диаметре до гомонимной гемианопсии.
- Приступ мигренозной боли от 30 минут до 2 часов (реже 6 часов). Могут сопутствовать тошнота и рвота. Болевой центр находится в лобно-глазной-височной части.
- Восстановление зрительной функции спустя несколько часов.
Патологический процесс проходит 4 фазы:
- сдавливание сосудов
(появление сверкающих точек); - гипоксия мозга
(пульсирующая цефалгия); - снятие спазма и переполнение сосудов кровью
(давящая тупая боль, свидетельствующая об отеке мозга). - исчезновение симптомов
(тупая боль, общая слабость).
Что такое блефароспазм, поможет понять информация .
Одним из проявлений офтальмической цефалгии является болезнь Мебиуса (паралич лицевого нерва). Это врожденное заболевание, вызванное наследственной предрасположенностью и неблагоприятным течением беременности и родов.
Приступ мигрени сопровождается внешними проявлениями: расширенный и неподвижный зрачок на одном глазу, полуопущенное верхнее веко, . Такое состояние сохраняется на протяжении 1-2 недель.
Признаки ретинальной мигрени:
- Единичные, множественные скотомы или амавроз на одном глазу появляются за 1 час до приступа.
- Головная боль сосредоточена в одной половине головы.
- Скотомы всегда находятся на той стороне, где цефалгия.
- Ощущения и при надавливании на глазное яблоко.
- Гиперчувствительность к звукам, запахам, свету.
- Тошнота.
Длительность приступа от получаса до часа. Острота зрения приходит в норму спустя час по окончании мигренозной атаки.
При базилярной форме приступ длится не более 40 минут.
Предшествующие симптомы:
- звон в ушах;
- снижение слуха;
- головокружение;
- нарушение координации движений и речи;
- сужение поля зрения в периферийной части (к виску или носу);
- частичный паралич конечностей.
После 20 лет базилярная мигрень трансформируется в другие виды.
Лечение
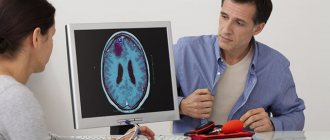
При диагностике заболевания применяют офтальмоскопию, ангиографию, МРТ (КТ) сосудов головного мозга. Обследование глаз направлено на исключение офтальмологических причин нарушения зрительной функции.
Наружный осмотр помогает установить:
- поле зрения;
- подвижность глазного яблока;
- реакцию зрачков.
Полное обследование позволяет подтвердить или опровергнуть наличие неврологической причины заболевания.
Лечение мерцательной скотомы назначается и контролируется неврологом.
При офтальмической форме предлагается купировать приступ при первых признаках ауры. Для этого рекомендуются сосудорасширяющие и разжижающие кровь препараты (Циннаризин, Аспирин).
Стоимость от 50 р.
В случае наступления фазы переполнения сосудов кровью следует принимать сосудосуживающие лекарства. Необходимо избегать громких звуков, яркого света, резких запахов. При мигренозных атаках чаще 2 раз в месяц проводится межприступная терапия, которая заключается в приеме ноотропов, антидепрессантов, миорелаксантов. Какие бывают обезболивающие и противовоспалительные глазные капли, можно узнать по .
Приступ, непрекращающийся в течение нескольких суток, называется мигренозным статусом и требует госпитализации.
Прогноз по офтальмической мигрени благоприятный при условии выполнения профилактических мероприятий и предотвращения приступа в начальной стадии. При синдроме Мебиуса терапия заключается в восстановлении функций лицевого нерва.
Подбор лекарственных средств при ретинальной цефалгии проводится на индивидуальной основе. В перечень препаратов могут входить анальгетики, противовоспалительные и сосудосуживающие средства, антидепрессанты.
Эффективных методов купирования и лечения в межприступный период ретинальной мигрени не существует.
Мигрени представляют собой приступы сильных головных болей, которые могут длиться от нескольких часов до нескольких суток. Отличительной чертой мигренозных болей является пульсация во время приступа. Они могут беспокоить несколько раз в неделю или пару раз в год.
Мигрени могут быть с аурой или без ауры. Аура – совокупность симптомов, возникающих перед началом приступа. Действие ауры часто распространяется на органы зрения: появляется мерцание в глазах, вспышки, искры, снижается реакция на свет.
Лечение медикаментами, физкультурой
При диагностировании глазной мигрени лечение существенно зависит от ее формы и степени тяжести. При первых проявлениях ауры рекомендуется принять разжижающий кровь Аспирин, Циннаризин – для расширения сосудов. Острую боль купируют НПВС, анальгетики.
При легкой степени патологии приступ купируют противовоспалительными нестероидной препаратами (Ибупрофен, Анальгин, Кетопрофен). При средней — потребуются средства комбинированные: Тетралгин, Пенталгин. При тяжелой степени, а тем более длительной (мигренозный статус), необходима срочная госпитализации и стационарного лечения под неусыпным контролем врачей. При сильнейшей цефалгии вводятся обезболивающие лекарственные средства из класса опиотов и кортикостероидов. При этом строго контролируется дозировка, чтобы избежать побочных действий и эффекта привыкания. Триптаны, воздействующие на особые мозговые рецепторы, применяются только в терапии мигрени (при других недугах они неэффективны).
Представитель триптанов Антимигрен в виде назального спрея быстро помогает снять болевые симптомы(15 минут), в таблеточном виде – спустя полчаса. Но нужно помнить, что бесконтрольное его использование – опасно. Прописывать препараты и рассчитывать дозу должен только врач.
Комбинированная терапия в межприступные промежутки предполагает курсыприема ноотропов, антидепрессантов, миорелаксантов. Для снятия воспалительных симптомов (красноты, отечности) глаз применяются глазные капли (Диклофенак, Индоколлир), только по назначению офтальмолога. Если мигренозные приступы повторяются часто, рекомендуется регулярно принимать (курсами) назначенные невропатологом лекарства во избежание последующих мигренозных атак.
Не только медпрепараты используются для лечения, большую роль играют: коррекция образа жизни, режима, психотерапия, аутогенные тренировки, лечебная физкультура, плаванье, терренкур. Важно исключить из рациона продукты с большим количеством тирамина, провоцирующие приступы факторы: недосыпание, стрессы, любые перегрузки, Для профилактики использовать гидротерапию, массаж, иглорефлексотерапию.
Причины возникновения
К факторам, способным спровоцировать глазную мигрень, относятся:
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту
! - Здоровья Вам и Вашим близким!
- физическое и интеллектуальное перенапряжение;
- длительное нахождение в состоянии стресса;
- хронические депрессии;
- гормональные изменения;
- перепады атмосферного давления;
- прием некоторых лекарственных препаратов;
- несоблюдение .
Основной причиной являются нарушения, затрагивающие функции зрительного анализатора, и сбои кровообращения головного мозга.
Глазная мигрень сопровождается зрительной аурой (вспышками, пятнами). При этом наблюдаются следующие дополнительные симптомы:
- зрительные галлюцинации;
- сильнейшие головные боли;
- тошнота и рвота;
- нарушение зрачковых функций;
- птоз верхнего века;
- косоглазие.
Приступы глазной мигрени могут длиться до 2 часов, после чего все симптомы исчезают без следа. Встречаются случаи глазной мигрени без головной боли, которые также сопровождаются снижением зрения.
Группа риска
Чаще всего заболевание проявляется у жителей мегаполисов, так как именно они ежедневно сталкиваются с множеством стрессовых ситуаций. А те, кто проживает в деревне, с мигренями почти не знакомы.
Это еще одно подтверждение того, что огромное значение для здоровья имеет психоэмоциональное состояние и образ жизни. Поэтому неудивительно, что мигренями часто страдают люди, чрезмерно увлеченные работой и продвижением по карьерной лестнице.
Часто с постоянными мигренями сталкиваются неуравновешенные люди, неспособные контролировать свои эмоции, а также пациенты, страдающие диабетом.
Причины мерцательной скотомы и группы риска по развитию заболевания
Мерцательная скотома, как мы уже отметили, имеет неврологическое происхождение и возникает при неправильном функционировании определенного участка коры головного мозга.
Спровоцировать подобные нарушения могут различные факторы:
- резкая перемена погоды (для метеочувствительных людей);
- гипоксические состояния (нехватка кислорода);
- переутомление и нарушенный режим сна;
- гормональные проблемы;
- болезни, которые приводят к сосудистым изменениям в головном мозге;
- вредные привычки (курение, употребление спиртных напитков);
- продолжительные стрессы;
- интеллектуальное перенапряжение;
- употребление в пищу некоторых продуктов в большом объеме: копчености, сыры, шоколад, крепкий кофе и чай;
- прием некоторых медикаментов;
- воздействие мерцающих источников света;
- сильные запахи;
- пребывание в состоянии депрессии.
Также глазная мигрень может быть обусловлена нарушенным кровоснабжением тех участков головного мозга, которые отвечают за зрение, или сдавлением позвоночных артерий при нестабильности шейных позвонков или остеохондрозе. Предполагают, что мигрень — глазная и классическая — может передаваться по наследству, но пока эта теория не имеет практических доказательств.
В группы риска по заболеваемости глазной мигренью входят следующие категории людей:
- Люди старше 30 лет, преимущественно женщины;
- Жители городов, особенно мегаполисов. Многие живут в состоянии постоянного стресса, неправильно питаются и регулярно испытывают умственные перегрузки;
- Эмоциональные и чувствительные люди, которые плохо контролируют свои эмоции;
- Страдающие сахарным диабетом;
- Женщины в период беременности или менопаузы (когда происходит мощная гормональная перестройка в организме).
Симптомы глазной мигрени
| Мерцательная скотома |
|
| Ретинальная мигрень |
|
| Мигрени, возникающие на фоне зрительных нарушений |
|
Существуют и другие виды мигреней. Для правильного диагностирования необходимо посетить офтальмолога и невропатолога. Визит лучше не откладывать, так как подобным способом могут проявляться не только мигрени, но и серьезные, в том числе опухолевые, заболевания.
Во время приступа глазной мигрени в середине образовавшейся скотомы появляется четкая мерцающая линия, напоминающая зигзаг. Она сохраняется и при открытых, и при закрытых глазах.
Когда скотома поражает центральную область обзора, острота зрения резко падает. Когда скотома переходит на периферические участки, острота зрения приходит к обычному уровню. При изучении глазного дна в момент приступа никаких изменений не выявляется.
Виды и классификации
- Скотому, существующую в поле зрения здорового глаза (физиологическая скотома);
- Патологическую скотому, которая вызывается рядом офтальмологических заболеваний (например, глаукомой или отслоением сетчатки);
- Положительную скотому. В этом случае человек ощущает дефект зрения как темное пятно;
- Отрицательную скотому. Она может быть обнаружена только при обследовании глаз;
- Мерцательную скотому, «глазную мигрень».
В зависимости от формы дефекта различают дугообразные скотомы, «ауры» с неправильным контуром, клиновидные, круглые, овальные, кольцевидные скотомы. Также специалисты, ориентируясь на специфику развития патологического процесса, выделяют несколько видов глазной мигрени:
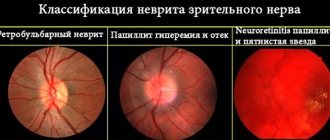
- Ретинальная форма мерцательной скотомы. В этом случае выпадает центр поля зрения. Этот дефект зрительного восприятия настолько силен, что может вызвать временный приступ слепоты на оба глаза;
- Офтальмоплегическая форма мерцательной скотомы. Этот вид болезненного состояния называют также болезнью Мебиуса. Глазная мигрень в этом случае характеризуется нарушением нормального функционирования глазодвигательного нерва.
Ретинальная форма мерцательной скотомы
Встречается также ассоциированная базилярная мигрень. Для такого состояния характерно двухстороннее нарушение зрения. Ряд симптомов позволяют заподозрить поражение ствола головного мозга.
Диагностика
Для диагностирования мигреней применяют следующие методы:
- офтальмоскопия;
- наружный осмотр глаз;
- выявление нарушений неврологического характера;
- анализ зрачковых реакций;
- оценка двигательных функций зрительных органов;
- изучение поля зрения;
- томография.
В связи с природой возникновения мигреней (вызывается артериовенозной мальформацией, а при офтальмоплегической форме – артериальной мешотчатой аневризмой) единственным верным решением может стать посещение невропатолога для консультации и обследования.
Лечение
Как правило, самостоятельные попытки пациентов вылечить мигрень всегда заканчиваются неудачей.
Действенное лечение глазной мигрени должно включать в себя:
- своевременную помощь при уже начавшемся приступе;
- профилактические мероприятия для снижения вероятности наступления приступа.
Человек, которого регулярно беспокоят головные боли, должен всегда держать под рукой . Это может быть парацетамол, аспирин, препараты группы триптанов либо противовоспалительные нестероидные средства.
Наиболее эффективны для купирования мигренозных болей триптаны. Несмотря на относительную молодость этих препаратов, они достаточно широко используются.
Это обусловлено их спектром действия:
Хорошо справляются с головными болями препараты, в составе которых есть кофеин и кодеин. В то же время принимать их необходимо с осторожностью, так как они вызывают зависимость и могут спровоцировать развитие абузусных болей. После привыкания к таким средствам, мозг сам создает давление, заставляя пить лекарства постоянно, увеличивать дозу.
При первых признаках приближающегося приступа, необходимо лечь, расслабиться. Рекомендуется выпить чашку чая с успокоительными травами.
При возникновении приступов чаще 2 раз в месяц, необходимо проводить профилактический курс лечения.
Такой курс длителен, он подразумевает изменение образа жизни и соблюдение определенных правил:
| Физические нагрузки |
|
| Режим дня |
|
| Здоровый образ жизни |
|
| Питание |
|
Мерцательная скотома у беременных
Как правило, при беременности это заболевание проявляет себя только в 1 триместре. В редких случаях приступы могут сохраняться на протяжении всей беременности. В качестве причин обозначаются нехватка сна, изменения графика жизни, недостаток витаминов, неправильное питание.
Большинство медикаментозных препаратов принимать в это время нельзя. Также запрещается использовать без консультации с врачом.
- прогулки на свежем воздухе;
- легкие физические нагрузки;
- контроль психоэмоционального состояния;
- использование методов нетрадиционной медицины (только после консультации с лечащим врачом) – йога, иглоукалывание.
Глазная мигрень – это одна из разновидностей заболевания, сопровождаемая расстройством функций зрения из-за патологий, которые протекают в главных сосудах зрительных центров. Симптомам, типичным для простой мигрени, предшествует зрительная аура, проявляющаяся в виде бликов, мерцаний, «слепых» пятен, поэтому эта форма заболевания получила второе название – .
Зрительные симптомы, предшествующие приступу, доставляют больному физический и эмоциональный дискомфорт. Они ограничивают деятельность человека, который в таком состоянии не может управлять транспортом, работать на производстве, а порой и даже передвигаться без посторонней помощи. Чтобы снизить воздействие признаков мерцательной скотомы на повседневную жизнь человека, нужно выяснить причины ее развития, на ранней стадии диагностировать недуг и приступить к его лечению.
Профилактические мероприятия и прогноз
Для того, чтобы предотвратить развитие данной патологии, необходимо выполнять следующее:
- Проследить за тем, чтобы режим сна и бодрости был правильным. Не следует допускать чрезмерной переутомляемости в течение дня или недосыпания в ночное время суток.
- Не подвергайте свое тело чрезмерным физическим нагрузкам. Особенно это правило касается тяжелых атлетов.
- Постарайтесь исключить из ежедневного рациона кофеин содержащие напитки, шоколад и продукты, содержащие повышенный уровень тирамина (какао, помидоры, красное вино, молоко).
- Показаны занятия йогой и лечебной физкультурой. Также приветствуются дневные пробежки, массажи, езда на велосипеде.
- Необходимо оградить себя от стрессовых ситуаций и эмоционального перенапряжения.
- Отказ от алкоголя, табакокурения и других вредных привычек.
Прогноз при мерцательной скотоме весьма благоприятный. Если соблюдать вышеперечисленные профилактические меры, можно полностью минимизировать риск возникновения и обострения недуга.
Симптомы глазной мигрени
Основными признаками офтальмологической мигрени являются выраженные зрительные нарушения, вызванные снижением микроциркуляции крови по задней мозговой артерии. Практически во всех случаях этот тип мигрени сопровождается зрительной аурой, проявляющейся в виде вспышек, мерцаний, бликов и выпадения отдельных фрагментов из полей зрения.
Признаками мерцательной скотомы являются:
- Появление бликов и пятен в центральном поле обоих глаз, которые впоследствии увеличиваются в размере и распространяются на всю периферическую область.
- Разные по размеру пятна могут иметь яркий окрас или быть бесцветными. В тяжелых случаях во время приступа мерцательной скотомы больной может временно ослепнуть.
- В момент ауры у больного могут возникнуть зрительные галлюцинации.
- Симптомы не вызывают болезненных ощущений, их продолжительность не превышает 20 -30 минут.
- После ауры возникает болевой синдром, свойственный обычному типу мигрени.
- Мерцательная скотома не оставляет изменений в структуре глазного дна в период приступа.
Частая подверженность мерцательной скотоме наблюдается у подростков возрастом от 14 до 16 лет, когда сосудистая и нервная система имеет наибольшую тенденцию к развитию.
Редкая ретинальная мигрень
проявляется в виде следующих патологических признаков:
- Наличие единичных пятен в глазах (скотом) в момент ауры, которые во время тяжелых приступов могут вызывать непродолжительную слепоту.
- Болевой синдром, который за счет интенсивности вызывает мучительную тошноту и рвоту.
В детском возрасте чаще всего проявляется офтальмоплегическая мигрень
, которая на фоне описанных выше симптомов имеет ряд дополнительных признаков:
- Появление сопутствующих зрительных симптомов, свидетельствующих о поражении глазодвигательного нерва: косоглазия, непроизвольного опущения века, асимметричности зрачков.
- Развитие внутренней или наружной офтальмоплегии – частичного поражения или онемения зрительных мышц.
- Длительность зрительных симптомов при офтальмоплегической мигрени может достигать нескольких недель с момента окончания болевого синдрома.
Зрительные нарушения на фоне головных болей также могут быть и нарушений, развивающихся в стволе мозга.
Прогноз
Офтальмическая мигрень имеет благоприятный прогноз при условии, что лечение начато на начальной или же средней ее стадии. Перенесшим синдром Мебиуса потребуется терапия для восстановления функциональности лицевого нерва. Ретинальная мигрень требует индивидуального подбора курса терапии.
Мерцательная скотома – не приговор. Хорошая динамика лечения и прогноз возможны при соблюдении всех врачебных рекомендаций. К сожалению, даже после длительного периода ремиссии приступы мигрени могут вернуться, особенно у пациента, имеющего генетическую предрасположенность к недугу. Рекомендуется регулярное обследование у невролога и невропатолога, придерживаться профилактических рекомендаций врачей.
Причины возникновения офтальмологической мигрени
Несмотря на выраженные зрительные нарушения, проявляющиеся во время глазной мигрени, истинные причинами ее развития являются не офтальмологические патологии, а неврологические проблемы. Они вызваны нарушением работы зрительного анализатора, располагающегося в мозговых отделах затылочной части головы.
Приступы глазной мигрени могут появляться в результате:
- генной предрасположенности;
- сосудистых нарушений, развивающихся в области зрительного центра;
- аномально быстрого развития нервной и сосудистой системы у подростков;
- резких гормональных всплесков.
Провокаторами офтальмологической мигрени могут стать один или несколько факторов, присутствующих в жизни многих людей:
- бессонница;
- частые стрессы, переходящие в нервные срывы;
- недостаток кислорода, приступы удушья;
- переутомление на фоне тяжелого физического труда;
- умственное перенапряжение;
- злоупотребление продуктами, провоцирующими мигрень (шоколад, кофе, цитрусовые фрукты, вино);
- курение;
- мерцание монитора и других источников света;
- громкая музыка;
- приторные и насыщенные ароматы;
- смена метеоусловий;
- лечение препаратами, побочным эффектом которых может выступать мигренозная боль.
Чтобы существенно снизить количество и интенсивность зрительных симптомов при глазной мигрени, нужно знать патологическую причину развития приступов и методы ее лечения. Если раздражающее действие оказывают внешние факторы, то достаточно их устранить и приступы мигрени сократятся.
Возможные осложнения
Развитие осложнений при глазной мигрени — нехарактерно. Дискомфортные симптомы, возникающие при переутомлении, стрессе, после приступа стихают и глазные аномалии исчезают. Большинство зрительных отклонений восстанавливаются после адекватного лечения. Возможны сильные боли, локализирующиеся в области глазного яблока, глаз сильно слезится. В некоторых случаях синеет кожа около глаза, возникает отечность, покраснения сетчатки. Сложные формы мигрени опасны, если развивается мигренозный статус или инсульт.
Мигрень капризна и непредсказуема, характер проявлений и течения – многообразны. Первый принцип ее лечения — индивидуальный подход к каждому пациенту.
Диагностика заболевания
Как и все типы мигрени, мерцательную скотому должен диагностировать невролог, назначая пациенту при этом обязательную консультацию у врача-офтальмолога. В процессе обследования специалисты проводят следующие исследования:
- сбор информации о проявляющихся симптомах и факторах, их провоцирующих;
- проведение неврологом осмотра и тактильных проб на выявление неврологических патологий;
- визуальный осмотр наружной поверхности зрительных органов;
- исследование реакции зрачков;
- оценка состояния двигательных глазных нервов;
- определение границ поля зрения;
- офтальмоскопия;
- исследование сосудов мозговых структур на томографе.
Комплексная оценка полученных результатов позволит специалистам диагностировать или исключить офтальмологическую мигрень как заболевание.
Методы диагностики
Диагностикой глазной мигрени занимаются терапевт, офтальмолог и невропатолог.
Выявление заболевания включает в себя опрос, осмотр, лабораторную диагностику и инструментальные обследования:
- Опрос. Выясняют жалобы, время начала заболевания, наследственность, травматизм и наличие хронических заболеваний. Часто пациенты считают себя абсолютно здоровыми;
- Осмотр. У глазной мигрени отсутствуют специфические внешние признаки. При осмотре можно убедиться в здоровом состоянии глазного дна, а также выявить шейный остеохондроз и извитость вен головы и шеи, которые косвенно указывают на сосудистую патологию.
- Лабораторная диагностика способствует выявлению анемии, нарушений в свертывающей системе, гормональных сдвигов. Глазная мигрень не имеет специфических лабораторных симптомов.
- УЗИ сосудов шеи. Метод позволяет выявить извитость, сужение или недоразвитие шейных вен и артерий.
- Ангиография. Ангиография – это введение в кровь специального вещества, которое позволяет получить достоверный снимок любых сосудов. Данный метод способствует выявлению всех сосудистых заболеваний и является основным для утверждения диагноза. Ангиографию часто сочетают с компьютерной или магнитно-резонансной томографией, которые позволяют выявить мельчайшие органические нарушения в мозговой ткани.
ВАЖНО! Частым результатом исследования является полное отсутствие какой-либо патологии в мозге и сосудах. В таком случае диагноз ставится на основании жалоб и опроса.
Лечение мерцательной скотомы
При подверженности офтальмологической мигрени предельно важно не допускать развития приступов. Для этого при имеющемся диагнозе в межприступный период больному назначают курс лечения, который состоит из следующих процедур и манипуляций:
При остром приступе глазной мигрени лечение заключается в его скорейшем купировании. Для этого на стадии ауры следует принять одно из следующих лекарственных средств:
Дополнительно в комнате больного следует занавесить окна и приглушить источники звука. Также его нужно напоить горячим кофе или крепким чаем с отваром ромашки, валерианы или мелиссы.
За весь срок беременности офтальмологическая мигрень чаще всего проявляется в первом триместре. Этому способствует неправильно подобранный рацион, недостаток витаминов и минералов, изменение привычного дневного графика и бессонница, возникающая из-за колебания гормонов. Практически во всех случаях к началу второго триместра неприятные симптомы перестают беспокоить, но иногда они могу проявляться на протяжении всего срока.
Во многих случаях эти элементарные, но действенные меры помогают существенно увеличить межприступный период и избавиться от мигренозных атак на длительный срок.
Типы мигрени и её фазы
Заболевание можно разделить на два основных типа, а именно – классическую и общую мигрень. Существуют и другие типы, но они, относительно, редки, и чаще встречаются у детей.
Офтальмологическая мигрень проявляется в возрасте 6-12 лет и, кроме головной боли, характеризуется слабостью одной из глазных мышц. В тоже время базилярная мигрень имеет тенденции к головокружению и речевым трудностям.
Другая редкая форма мигрени вызывает ослабление одной части тела, но, в основном является наследственным явлением. Также может проявиться лишь аура, без головной боли, либо же аура появляется во время боли.
Разница между классической и общей мигренью очень мала. При общих приступах отсутствует второй этап, называемый аура. Аура происходит за счёт уменьшения притока крови к определённым частям мозга.
Если это снижение недостаточно заметно, аура не проявляется, и мигрень классифицируется, как классическая. Общая мигрень является более широко распространённой, причём, примерно в 80% случаев головная боль приходит без предварительной ауры.
Пройдя через все фазы…
Классическая мигрень имеет четыре фазы развития:
- Первая из них называется продромальной, и большинство людей о ней даже не знают. Она может длиться от одного часа до целого дня. Характеризуется снижением ловкости, зевотой, чувством усталости, ригидностью затылочных мышц, жаждой, повышенной чувствительностью к свету или звуку, раздражительностью, тягой к сладкому.
- Вторая фаза – это аура, которая обычно длится 10-60 минут. Наиболее распространённым симптомом является неспособность зрения, приводящая к искрению, вспышкам, двойному видению или временной слепоте. Может наступить снижение чувствительности в руках, а иногда – речевые сложности.
- На третьем этапе приходит умеренная или сильная головная боль, которая ощущается на одной стороне головы. Она, как правило, сопровождается чувствительностью к свету и шуму, усталостью и сонливостью. Может присутствовать тошнота и/или рвота.
- Четвёртая фаза – завершающая, при ней наступает глубокий сон. После него человек чувствует себя уставшим, у него отсутствует аппетит, но появляется чувство облегчения.